病例分享:气胸也会出现ST段抬高!
2019-04-16 墨香 医博士
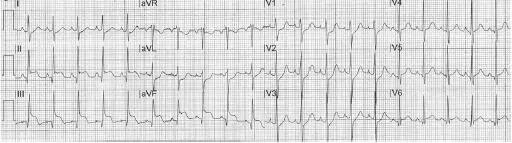
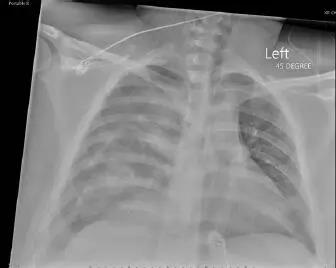
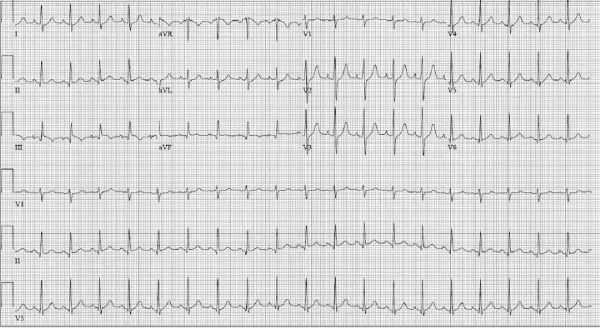
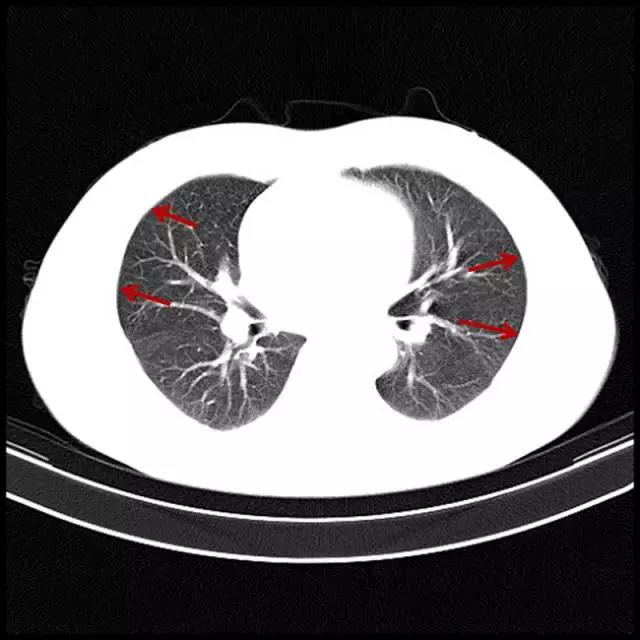
患者18岁,男。因突然出现右侧胸痛并伴有呼吸困难及晕厥急诊入院。神志清醒,呼吸窘迫,无发热,血压:95/66mmHg,心率:121次/分,呼吸:38次/分,给患者予4L氧气吸入,血氧饱和度从88%升到98%。听诊:心音正常,无明显杂音。心电图如图1所示。肌钙蛋白I为0.39 ng/mL (正常<0.08 ng/mL)。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#ST段抬高#
41
#气胸#
39
#ST段#
36