对于股骨近端骨纤维结构不良伴严重髋关节内翻畸形患者的治疗,需要完全去除病灶吗?详见以下病例——
(1)病例介绍
:患者,男,32岁,主因多发骨纤维结构不良,左侧胫骨病灶刮除植骨术后10年,左侧髋关节行走时疼痛,门诊入院。患者10年前,在外院诊断为多发骨纤维结构不良,行左侧胫骨病灶刮除,取髂骨植骨术。术后未进行复查。近两年来患者自觉行走时左髋关节疼痛,休息后可好转。近半年来症状加重。来我院进一步治疗。
入院查体:步行入院,轻度跛行。胸前及背后可见牛奶咖啡斑。双下肢间接长度相同。左侧明显髋关节内翻畸形。左侧股四头肌明显萎缩,大腿周径较对侧小2cm。双下肢未见包块。左髋局部皮肤颜色正常,未见静脉曲张,局部无压痛。左侧髋关节活动受限。屈90°,伸0°,内收15°,外展20°,内旋20°,外旋10°。余全身未见明显异常。
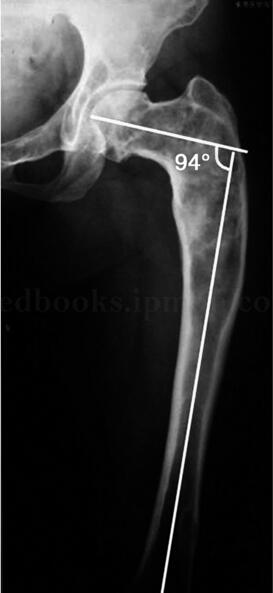
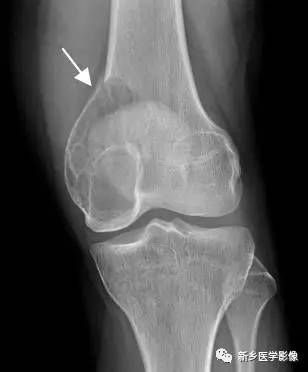
图5‐1 股骨骨纤维结构不良,左侧髋关节内翻,呈牧羊人手杖状,颈干 角94°
影像学检查:X 线片示右侧髂骨翼部分缺损,右侧股骨、胫骨基本正常。左侧骨盆、股骨、胫骨呈“磨砂玻璃”状改变,质地均匀,没有小梁结构,左侧髋关节内翻,呈牧羊人手杖状,颈干角94°(图5‐1)。双侧下肢长度和股骨长度相同。CT 显示左侧骨盆、股骨、胫骨溶骨性破坏,部分区域有囊性变。
常规化验检查基本正常。患者原手术后病理切片会诊,报告为骨纤维结构不良。
术前检查双下肢全长X 线,根据X 线片进行患肢长度及颈干角等测量,并制作纸样模型,确定手术截骨位置、角度、长度等。完善常规检查后,在连续硬膜外麻醉下行左侧股骨近端病灶刮除、截骨矫形、内固定术。麻醉满意后,将患者置于牵引床上,G 形臂透视定位。髋关节外侧入路,自患侧大粗隆顶向下纵行切口,切开皮肤皮下及阔筋膜,自后缘切断股外侧肌在股骨上的止点,将股外侧肌翻开,显露股骨。在股骨头中点与股骨颈中点连线上开窗,约2cm ×1.5cm,用刮勺刮除大粗隆及股骨颈病灶。G 形臂引导下,在股骨颈下1/3,沿股骨颈方向钉入导针,置入DHS头钉并用骨水泥填充缺损。按术前设计截骨位置及角度截骨,截骨后外展患肢,使两侧截骨端对合,置入外侧钢板,固定骨折部位。为促进愈合,在截骨端周围植入异体骨松质。放置负压引流管,关闭伤口。
术后常规应用抗生素10~14天,24小时引流<25ml 后拔除引流管。
患者术后1周开始免负重髋关节屈伸功能锻炼,两周伤口一期愈合拆线出院,医师叮嘱患者术后两周拄拐杖,免负重下地活动,逐渐增加部分负重,待复查摄片显示明显骨愈合后弃拐杖,完全负重活动。
(2)专家分析
:骨纤维结构不良(fibrous dysplasia,FD)又称骨纤维异样增殖症,是一种以纤维、骨组织类肿瘤样增生为特点的非遗传性疾患。股骨近端是骨纤维结构不良的好发部位。患者站立行走时股骨近端除受压力外还受到剪切力,由于患者成骨不全,股骨近端骨质强度差,会出现多次微小骨折,并重新愈合。患者病程长,反复微小骨折可造成股骨近端变形,出现髋关节内翻畸形。髋关节内翻畸形使股骨头负重面位置异常,可能造成软骨损伤,髋关节疼痛以及髋关节骨关节炎的发生。髋关节内翻畸形还可能造成肢体短缩,引起跛行。大粗隆上移使臀中肌张力不足,出现臀肌步态,并影响髋关节运动范围。
骨纤维结构不良的治疗目的主要是纠正骨畸形,恢复骨正常的解剖结构,避免畸形加重,预防病理性骨折。
(3)诊断要点
:骨纤维结构不良有较典型的影像学表现,病变区内,正常的骨被相对透亮的呈“磨砂玻璃”状的病变组织所替代,其密度类似于骨松质,但质地均匀,没有小梁结构,因而髓腔内正常骨纹理消失,病变的周围有明显的反应缘(即薄层骨密质),反应缘紧贴病变的一侧清晰锐利,而背向病变的一侧逐渐融入正常的骨松质。病变虽发生于髓腔内,但同时替代骨松质和骨密质,因此骨松质和骨密质之间通常很明显的界限变得模糊不清。病变在股骨近端者可导致髋内翻,严重者可形成牧羊人手杖状。
骨纤维结构不良诊断过程中,还应该辅助以病理学检查,尤其对于表现不典型及单骨发病的病例,穿刺活检是一种较好的诊断方法。
(4)治疗原则
:股骨近端骨纤维结构不良伴严重髋关节内翻畸形的治疗原则是纠正股骨畸形,恢复股骨正常的解剖结构,避免畸形加重,预防病理性骨折。
首先需要对患者进行详细影像学检查,明确畸形部位,畸形大小,确定矫正畸形的位置,设计手术方案,再进行手术治疗。
1)股骨的测量:正常人体常规使用的测量指标:
下肢机械轴(mechanical axis of the lower limb):通过髋关节中心、膝关节中心和踝关节中心的轴线,由于双髋比双踝距离宽,下肢机械轴斜向下内,它与垂直轴形成约3°夹角,骨盆越宽,此角越大,女性此角比男性大。因此,女性膝关节的生理性外翻比男性明显。下肢机械轴与小腿长轴基本一致。
股骨解剖轴(anatomical axis of the femur):即股骨干长轴。
下肢直接长度:股骨大转子尖至外踝下缘的长度。
大腿长:自髂前上棘至股骨内侧髁最高点的距离。自大转子尖至膝关节间隙或至股骨外侧髁部。
下肢间接长度(或真性长度):仰卧位,肢体取对称位,两髂前上棘应居于同一平面上,不使骨盆倾斜,测量自髂前上棘经髌骨内缘到内踝尖的距离。
颈干角:股骨颈与股骨干之间成一角度,即颈干角或内倾角。此角在幼童为160°,在成人其范围在110°~140°。颈干角大于140°为髋外翻,小于110°为髋内翻。
对于股骨近端骨纤维结构不良伴严重髋关节内翻畸形患者截骨矫形手术前,需要进行详细双侧下肢的测量,其中最重要的是患肢长度的测量和颈干角的测量。对于股骨近端纤维结构不良伴髋关节内翻患者,以上测量与正常股骨测量有一定区别。首先,常规测量在进行患肢长度测量时,要求患者双下肢取对称位,但是对于一侧髋关节畸形的患者,很难确定哪个位置是双下肢对称位。其次,因为患者髋关节内翻畸形,其双侧大转子尖位置不对称,下肢直接长度测量无意义。再有,患者股骨呈牧羊拐畸形,股骨干呈弧形,在测量颈干角时很难确定股骨解剖轴。
我们对股骨近端骨纤维结构不良伴严重髋关节内翻畸形需进行截骨矫形手术患者,常规行双下肢全长X 线检查。使用的测量方法如下:
下肢长度测量:在双下肢全长X 线上测量股骨头中心至同侧踝关节中心的长度作为下肢真实长度。
股骨长度测量:在双下肢全长X 线上测量股骨头中心至同侧膝关节中心的长度作为下肢真实长度。
颈干角测量:仍以股骨头中心和股骨颈中心连线与股骨干长轴的夹角为颈干角。其测量的主要困难在于股骨干轴线的确定。根据对此类患者的影像学的研究发现,患者髋关节内翻畸形主要发生在股骨干上1/3,而矫正畸形后股骨轴线大多与股骨干远2/3 相符,因此,术前也以股骨干远2/3 无明显畸形部分为准。
2)术前设计:术前测量完成后,根据双下肢全长X 线片描绘纸样。以正常侧股骨的长度及颈干角为标准设计截骨矫形方案,如双侧股骨都有畸形,按矫形后颈干角135°设计。首先需要确定截骨位置,如使用DHS作为截骨后内固定器材,则最终截骨线最好与股骨干长轴垂直,并位于DHS头钉与股骨干内固定最近端螺钉之间。截骨角度为正常侧颈干角与患侧颈干角的差值。按设计方案裁剪纸样,并按照内固定后外形重新粘贴纸样。在纸样上测量股骨长度。如患侧股骨长度较正常侧长,在截骨设计时还需要去除相应长度。
3)内固定物的选择:对于股骨近端骨纤维结构不良伴严重髋关节内翻畸形患者行截骨矫形后内固定物可以使用带锁髓内钉、Gamma 钉、股骨近端髓内钉(proximal femoral nail,PFN)等髓内固定系统,也可以使用以动力髋螺钉(dynamic hip screw,DHS)为代表的钉板外固定系统。
常规使用股骨髓内固定系统具有手术创伤小,生物力学上较髓外固定系统稳定等优势,但是对于骨纤维结构不良伴严重髋关节内翻畸形患者使用髓内固定系统有一定困难。首先由于患者需要术中截骨矫形,必须切开显露股骨,因此髓内固定系统反而增加了患者的创伤。其次,骨纤维结构不良患者髓腔内有质韧肿瘤组织,而有时骨皮质菲薄,在扩髓时导针置入困难,并容易突破皮质。再有,股骨近端内翻畸形会造成髓内系统置入困难,对于畸形较严重患者,可能需要多处截骨才能置入髓内系统。由于患者骨质强度低于正常骨,在手术后也可见到螺钉切割等并发症。
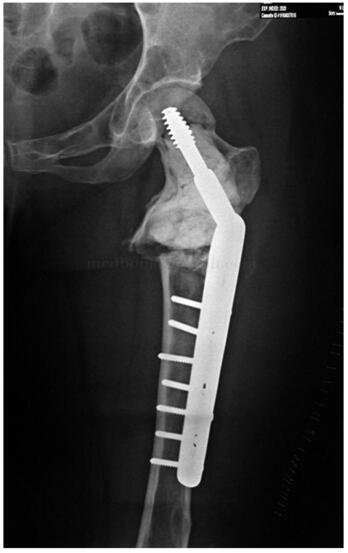
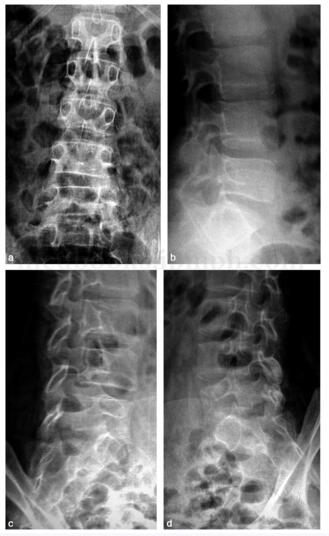
图5‐2 术后X 线片
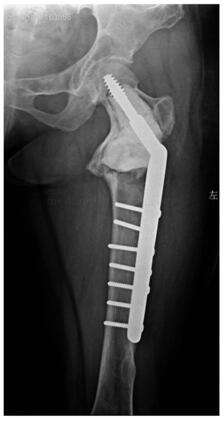
图5‐3 术后6个月截骨端已经完全愈合
我们目前更多使用DHS作为截骨后内固定物。DHS是AO 组织专门为股骨转子间骨折设计的内固定物,也可以用于股骨转子下骨折。其通过头钉和侧方的套筒钢板使股骨头颈段与股骨干固定为一体,能有效对抗内翻剪切力。且DHS足以承受人体负重时髋部的轴向载荷,能达到早期活动的目的。同时DHS固定还具有操作简便,价格低廉,术中不干扰髓腔内压力,减少脂肪栓塞的发生率,也能避免股骨干骨折的发生。目前认为,DHS 的并发症主要包括拉力螺旋钉退出、切割股骨头穿入关节等,对于骨纤维结构不良患者骨质强度差,单纯使用DHS更容易出现以上问题。因此我们在手术时去除部分股骨颈部位肿瘤,并用骨水泥填充,这样可以将头钉和侧方的套筒钢板固定在一起,避免头钉退出;增大内固定与骨质接触面积,减少主钉切出股骨头的发生几率,避免并发症发生。骨纤维结构不良患者骨质强度差,为减少固定于股骨干钢板的松动,我们一般采用6 孔或以上的钢板固定。
(5)随诊结果
:患者术后未见明显并发症。术后复查X 线片患肢长度与对侧相同,颈干角138°(图5‐2)。术后6个月截骨端已经完全愈合(图5‐3)。术后复查3年,颈干角无变化,内固定物无松动,病灶范围无变化,双侧股骨等长,患侧颈干角138°(图5‐4、图5‐5)。患者正常负重行走,步态正常,无疼痛。
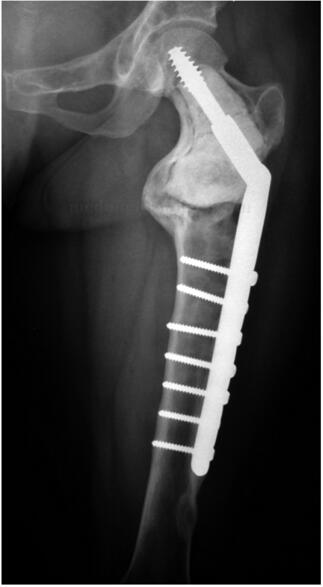
图5‐4 术后3年,颈干角无变化,内固定物无松动,病灶范围无变化

图5‐5 术后3年,患侧颈干角138°,双侧股骨等长
(6)经验教训
:对于股骨近端骨纤维结构不良伴严重髋关节内翻畸形患者的治疗,以纠正局部畸形为主,不需要完全去除病灶。术中去除粗隆及股骨颈病灶的主要目的是用骨水泥固定DHS头钉,减少内固定切割及退钉的发生。
刮除病变的范围应不涉及截骨区域,使截骨端不显露填充的骨水泥,可以促进截骨端的愈合。
股骨近端骨纤维结构不良伴严重髋关节内翻畸形患者的病变往往累及相当长的骨干,为减少固定于股骨干钢板的松动,建议采用6 孔或以上的钢板固定。
长期髋内翻患者,颈干角恢复后,大粗隆位置相对术前下移,可导致臀中肌张力高,患肢呈外展位。术后需要进行功能锻炼,可恢复臀中肌的长度和张力。
如双侧髋关节内翻畸形患者,建议分次手术治疗。使第2次手术侧可按照先进行手术侧的颈干角调整角度。
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#畸形#
29
#局部#
40