【一般资料】
患者女,68岁
【主诉】
主因“反复发热20d”就诊。
【现病史】
以中、低热为主,伴畏寒,一般在午后及夜间出现,次日清晨降至正常,伴咽部灼热感,反复在外院诊治,未见好转。近10d出现咳嗽,阵发性,伴咽痛、乏力、盗汗,曾在我院呼吸内科住院,予阿奇霉素、痰热清治疗,2d后发热消失,出现消化道症状,停用阿奇霉素,再次出现发热,患者自行出院。出院后发热未见好转,为进一步治疗入我院。
【既往史】
既往有高血压病史,3年前有胆囊切除病史。
【体格检查】
T38.2℃,HR114次/分,R19次/分,BP122/97mmHg,神清,急性热面容,全身皮肤无皮疹、焦痂,全身浅表淋巴结未及肿大,舌苔厚、腻,咽部粘膜充血,双肺呼吸音粗,未闻及干湿性啰音,心腹检查未见异常。
【治疗】
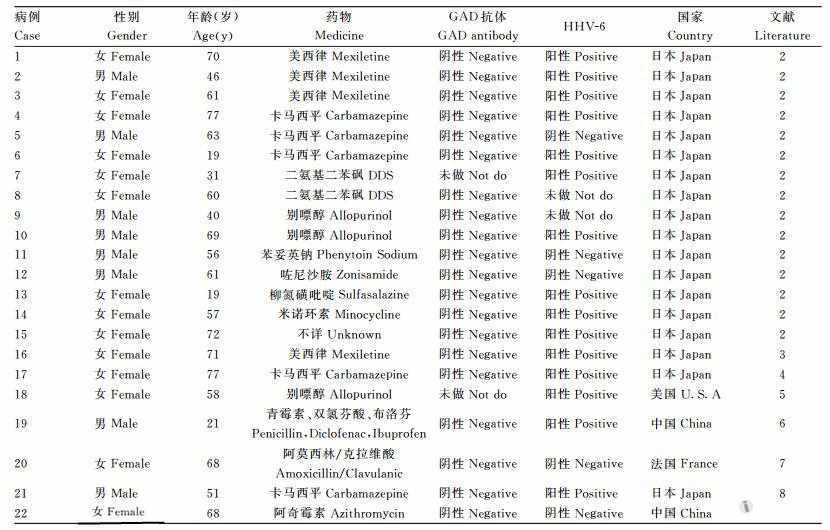
入院后因考虑咽部感染,予阿奇霉素、血必静静滴,静滴阿奇霉素时出现恶心,改为口服治疗。入院第3天,出现畏寒、发热、乏力、盗汗、全身皮肤广泛出现密集米粒大小红色丘疹及红斑,部分融合成片,考虑为药物所致,停用血必静及阿奇霉素,重点怀疑血必静。入院第4天予口服依巴斯汀片、赛庚啶片和复方甘草酸酐片,炉甘石洗剂外用,静滴地塞米松,发热、皮疹症状好转,出现失眠、烦躁,入院第5天停用地塞米松。再次发热,改用多西环素治疗,3d后未见好转,停用。入院第10天凌晨,出现气促、咳嗽、咳白色黏液痰,量不多,伴胸闷。查体:HR140次/分,R31次/分,BP125/87mmHg,两下肺可闻及湿性啰音,考虑为急性左心衰,予氨茶碱、呋塞米、西地兰处理后,气喘好转,患者出现胡言乱语、烦躁。实验室检查:血常规,WBC13.16×109/L,中性粒细胞85.4%,血红蛋白122g/L,血小板352×109/L,淋巴细胞1.15×109/L,嗜酸粒细胞0.01×109/L。尿常规:尿酮体(2+),尿糖(3+)。肾功能:BUN10.21mmol/L,Scr85μmol/L,K+5.51mmol/L,Na+139.3mmol/L,血糖24.86mmol/L。淀粉酶26U/L,谷丙转氨酶(ALT)264U/L,谷草转氨酶(AST)264U/L,HbA1c7.8%。因病情危重转入重症监护病房。高血糖及尿酮阳性,考虑DKA,予胰岛素泵入及大量补液治疗,入院第11天复查血气分析,提示酸中毒已纠正。患者发热、咳嗽、咳痰,改用阿奇霉素加亚胺培南西司他丁治疗后未见好转,红色皮疹变紫红,融合成片。调整抗生素,停用阿奇霉素,并加用地塞米松。入院第14天体温无明显上升,皮疹开始消退。入院第18天,体温正常,全身皮肤分布泛红色大小斑丘疹,大部分颜色较前减退,出现脱屑,病情好转,遂出重症监护病房。入院第24天,全身皮疹消退,散在褐色色素沉着。胰岛相关抗体GADAb、ICA、IAA阴性。C-P释放试验结果显示,FC-P0.05nmol/L及2hC-P0.06nmol/L;人疱疹病毒6型(HHV-6)DNA阴性。出院后,予诺和锐30早晚各1次控制血糖,后出现低血糖和高血糖交替,波动大,最后改用3餐前诺和锐,睡前地特胰岛素降糖,血糖控制平稳。(表1)
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#超敏反应#
28
#综合征#
26