病例:她真的有精神疾病吗?你怎么看?
2018-06-05 毛家亮(上海交通大学附属仁济医院) 起心动念
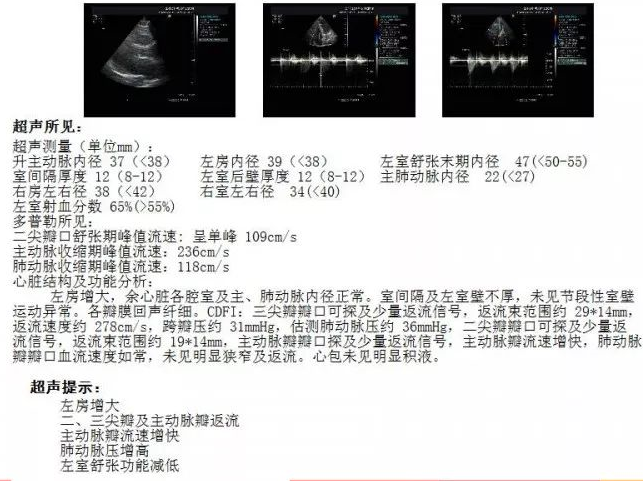
今天的患者因无法明确病因的呼吸困难伴心悸被诊断为精神疾病,但是她身上最危险的疾病反而未能被发现,差点导致她的死亡,那么这是误诊吗?还是真的有精神疾病呢?



本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
相关资讯
病例:毫无征兆的大量便血,艰难的抢救
这是一种既往毫无症状,也无特殊病史,却会突然发作导致大量消化道出血的疾病,出血点往往不易寻找,一旦没能及时止血往往会导致患者休克乃至死亡......
病例分析:一位臀部巨大海绵状血管瘤患者去世了
前些日子从一位住院患者口中得知,刚从我们科出院不久的一位臀部巨大海绵状血管瘤患者去世了,那天在上中班,我不敢相信才回家没多久的她就这么快离开这个世间,这是我工作以来第一次见到这样的病例,其实我的感触有很多。
ICM:双侧基底节对称性脑脓肿
29岁,男性。既往发现二叶主动脉瓣3级。发热,偏瘫4天,GCS评分14分。
病例:这可不是肺结核,弄错了可就麻烦了!
肺结核临床表现多样,故与其临床表现接近的肺部疾病有很多,但因肺结核比较常见,故很多较为罕见且类似肺结核的疾病容易被诊断为肺结核,误诊了的话治疗起来可就南辕北辙了!
Neurocrit Care:神经源性应激性心肌病1例
76岁,女性。因为突发剧烈头痛收住NCU治疗。 CT显示弥漫性蛛网膜下腔出血(SAH),伴脑室积血和脑积水。Hunt-Hess评分2分,mFisher评分3分。CTA显示右侧脉络膜前动脉动脉瘤。入院时神经系统查体完成正常,但是入院后很快出现昏睡。随后放置脑室外引流(EVD),测压力为22 cmH2O。患者逐渐清醒,并进行了动脉瘤弹簧圈栓塞术。脑室外引流的引流高度保持在15 cmH2O,并且每
病例:重要指标缺失,你敢诊断罕见病吗?
这是一种与浆细胞病有关的多系统病变,临床上以多发性周围神经病(polyneuropathy)、脏器肿大(organomegaly)、内分泌障碍(endocrinopathy)、M蛋白(monoclonal protein)血症和皮肤病变(skin changes)为特征,取各种病变术语英文字首组合命名为POEMS综合征。M蛋白是该疾病诊断的关键指标之一,在这种少见疾病的诊断上,如果缺失了某项重要指



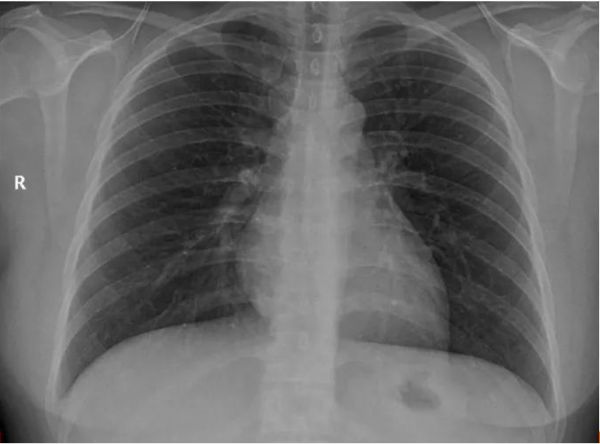
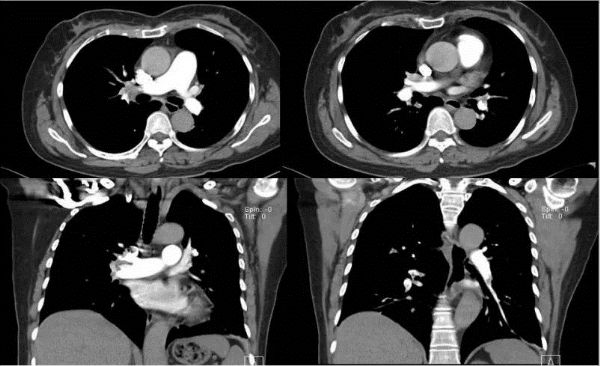
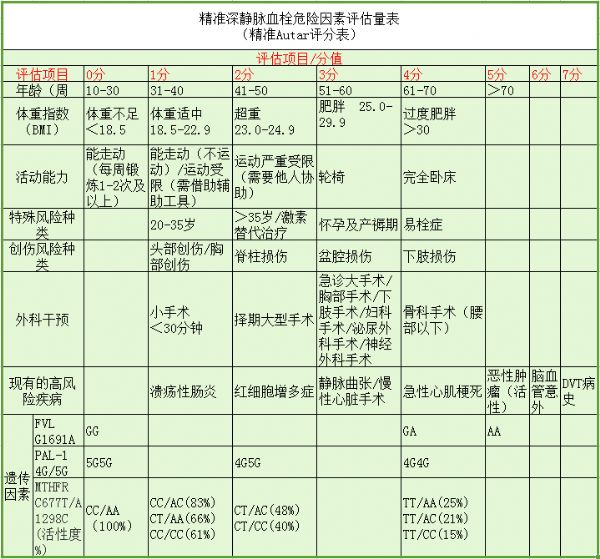












如果是心理问题导致的不会出现口唇发紫症状
59
学习了受益匪浅
57