不明原因间断发热、肝脏肿大,到底什么原因?
2019-02-27 佚名 爱肝一生微课堂
对于不明原因发热、肝脾肿大存在诊断困难的患者,临床思维不能局限于肝脏疾患,要考虑到可能为其他疾患所致肝脏病变!
对于不明原因发热、肝脾肿大存在诊断困难的患者,临床思维不能局限于肝脏疾患,要考虑到可能为其他疾患所致肝脏病变!
病例资料
患者男性,43岁,河南籍人。
主因 “间断发热3年余,肝脏肿大1年半” 于2009年2月2日收入我科。
患者于3年前无明显诱因出现发热,午饭前及夜间多见,体温波动于38.5°C ~ 40.5°C,出汗后体温自行下降,为间断性发作。
患者于2007年3月在行脾脏切除手术前,每天出现两次发热时段,白天一般在早上8点~10点,晚间一般在9点~11点,体温波动较高,在38.5°C~40.5°C之间。
B超示:脾脏肿大;
血常规三系减少,行脾脏切除手术时取脾脏组织病理切片结果:脾功能亢进。
手术后仍有间断发热,每天一次,大多在晚间9点~11点,体温波动于37.5°C ~38.5°C。
一年半前又就诊于某三甲医院,查肝功能:ALT 54.0U/L,AST 40.8 U/L,ALP 200 U/L,GGT 189 U/L,A/G 1.1。
超声提示:肝脏肿大。
抗核抗体:弱阳性,核仁型;
抗平滑肌抗体、抗线粒体抗体、抗肝肾微粒体抗体、抗肝抗原、抗肝溶质抗体Ⅰ型、抗Ro-52、抗Sp100、抗3E(BPO)、抗PML、抗gp210均为阴性;IgG、IgA、IgM、C3、C4均在正常值范围内;AFP 1.17ng/ml,未明确诊断患者出院。
2009年2月2日我院门诊以 ①肝脏损害原因待诊?②发热原因待诊?收住院。
患者自发病来感觉乏力,无头晕、头痛,无胸闷、心悸、气短,皮肤颜色较前发黑,体重减少10斤余。
患者既往身体健康,否认高血压、糖尿病、心脏病病史;否认伤寒、结核等传染病病史。
无药物过敏史。
职业为金矿工人,接触汞作业史10年。
嗜好饮酒20年,现已戒酒三年。嗜好吸烟20年,20支/天。
无肝炎家族史。患者于2005年~2007年曾在甘肃陇南地区居住过2年,有蚊虫叮咬史。
入院查体:T:36.6°C,P:72次/分,R:18次/分,BP:90/60mmHg,体重:62kg。
体瘦,肝病面容,巩膜无黄染。
全身皮肤无出血点、瘀斑。
皮肤色泽黑,蜘蛛痣(+),肝掌(+)。全身浅表淋巴结未触及肿大。
甲状腺无肿大。
肺(-),心(-)。
腹部平坦,无腹壁静脉曲张,可见左侧肋弓下长约13cm手术瘢痕。腹部无压痛及反跳痛,肝脏右肋下7cm处可触及,质中等,表面无凹凸不平感,肝区叩击痛(+)。
移动性浊音(-),波动感(-)。
双下肢无水肿及静脉曲张。
生理反射存在,病理反射未引出。
2009年2月4日查TBIL 7.4μmol/L,DBIL 3.3μmol/L,IBIL 4.1μmol/L,ALT 151U/L,AST 159U/L,ALP 397U/L,GGT 220U/L,CHE 3395U/L,TP 89.3g/L,ALB 32.9g/L,GLO 56.4g/L。血沉30mm/h。
甲、乙、丙、丁、戊型肝炎标志物均阴性,抗HIV、RPR为阴性。
血清铜、铁、铜蓝蛋白检测结果正常。
尿十项:PRO 2+。
粪常规正常。
凝血全套: PT 12.3Sec;APTT 40.2Sec。AFP<10ng/ml。
心电图、胸片正常。
腹部彩超:肝脏肿大(最大斜径16.0cm),肝实质光点密集增强,胆总管直径0.6cm,门静脉管径1.2cm。胰腺大小未见异常,脾窝处未见异常,未探及腹水。
患者入院后给予异甘草酸镁注射液150mg静脉滴注,每天一次。
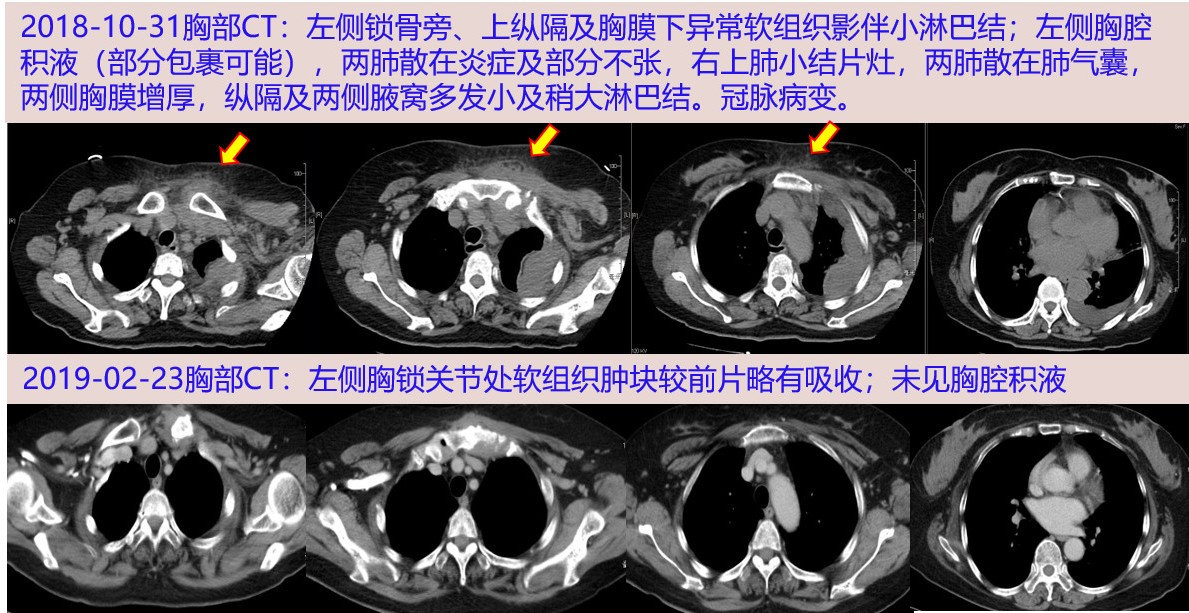
2月7日在超声引导下给患者行肝组织活检穿刺术。
取肝组织标本2条,用10%福尔马林溶液固定,送北京中日友好医院病理科检查。
2月20日病理证实肝内病原体为利什曼原虫,符合黑热病。用10%葡萄糖200毫升,加葡萄糖酸锑钠6毫升静脉滴注,每日一次;异甘草酸镁注射液继续静脉滴注。
葡萄糖酸锑钠治疗第一天,夜间出现高热,为39.5°C左右;治疗第二天,夜间体温为38.5°C左右。至第三天患者夜间未再出现发热,体温恢复正常。
于2月26日复查肝功能各项恢复正常,患者出院。
出院后随访,患者未再发热,感觉良好。
半年后患者来我院复查,肝功生化正常,腹部彩超结果肝脏肿大消失。
讨论
内脏利什曼氏病又称 黑热病 。属丙类传染病,由白蛉传播。
黑热病一词来自印度语,意为黑色的发热,因严重感染患者在发热后出现皮肤色素沉着,故名。
中国的华东、华北和西北地区也曾流行,但经大规模防治后已基本控制。
本病流行类型大致分三种:
①人源性。
②犬源性。
③野生动物源性。
这种寄生虫主要寄生在肝、脾、骨髓、淋巴结等器官的巨噬细胞内,常引起全身症状,如发热、肝脾肿大、贫血、鼻衄等。
当已感染的白蛉叮咬人体后,入侵的利什曼原虫前鞭毛体被巨噬细胞吞噬,转变为无鞭毛体,不但不被消灭,反在巨噬细胞内分裂繁殖。
虫体随淋巴液或血流至网状内皮系统器官如淋巴结、肝脏、脾脏和骨髓处,引起网状内皮细胞的增生和脏器的肿大,以脾脏肿大最为突出。
小肠、结肠或胃粘膜内也可见到多量吞噬虫体的巨噬细胞,骨髓造血组织常被高度寄生的网状内皮细胞团块所替代。
本病潜伏期为3~5个月,起病缓慢,早期症状有发热、畏寒、出汗、全身不适、食欲不振等。热型不规则、有时24小时内体温可有2次升高。
起病半年后,患者日渐消瘦,并出现鼻出血、牙龈出血、贫血、肝脾肿大,皮肤变黑。
双峰热(24小时内体温出现两次高峰)是本病的特征。
脾脏肿大明显,其程度与病程成正比,末梢血白细胞数和中性粒细胞数减少,红细胞数和血红蛋白量轻度至中度降低,血沉增快。
诊断主要以骨髓穿刺物作涂片、染色,镜检。
此法最为常用,原虫检出率为80%~90%。淋巴结穿刺应选取表浅、肿大者,检出率为46%~87%,也可做淋巴结活检。脾穿刺检出率较高,可达90.6%~99.3%,但不安全,少用。若原虫至肝脏,则肝穿检出率也很高。
此患者虽然已做脾脏病理组织活检,但未明确病因。
病理组织检查与取材组织、病程的演变阶段、病理科医师的临床经验等有相关联性。
此患者在初入院询问有无疫源地居住史时,患者诉说没有。
当病理结果出来后再次追问患者有无疫源地居住史,患者于2005-2007年曾在甘肃陇南地区居住过2年,有蚊虫叮咬史;其周围已明确诊断3例黑热病患者,其中有一例已经死亡。
所以,临床医师在搜集患者病史时,一定要注意疫源地居住史情况,要认真、仔细地询问,不能流于形式,疫源地居住史在疾病的诊断中有重要的意义。
本例患者的诊治过程
①对于不能用常见疾病解释的发热,要考虑到少见病、罕见病。
对有间断性发热、皮肤颜色变黑者,应考虑黑热病。
②临床上对于不明原因发热、肝脾肿大存在诊断困难的患者,应仔细询问病史并系统查体,有无疫源地居住史很重要,搜集病史是打开诊断大门的钥匙;
同时对于有发热、肝脾肿大表现的患者,临床思维不能局限于肝脏疾患,要考虑到可能为其他疾患所致肝脏病变。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#间断#
34