不典型克罗恩合并Wernicke脑病1例
2019-05-20 刘彦 李漫婷 何小启 中国中西医结合消化杂志
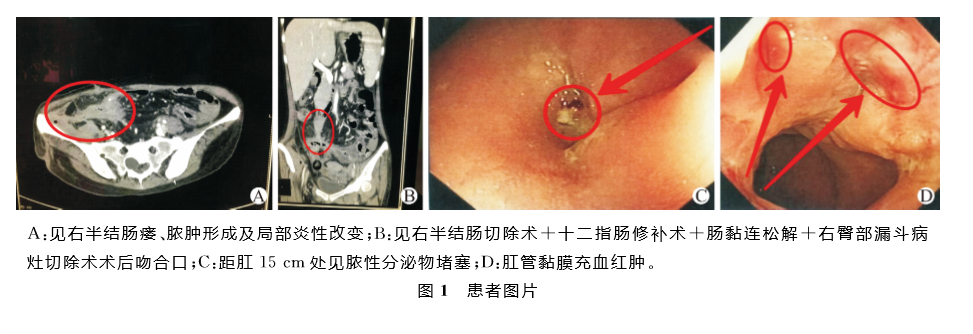
患者,女,32岁,因“腹泻6年,乏力3个月,闭眼困难、口角抽搐1周”入院。入院前6年患者无明显诱因出现解黄色黏液便,伴右下腹及右臀部包块,伴心累气促、胸闷气紧、呼吸困难、头昏乏力、潮热盗汗、体重减轻,无畏寒发热,无头痛头昏,无恶心呕吐,无腹胀腹痛,无血尿蛋白尿,无黏液脓血便及里急后重感。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










消化道疾病容易出现多种维生素缺乏情况。
51
#不典型#
44
#Wernicke脑病#
39
#脑病#
34