急重症科:重症患者的困难气管插管
2018-12-17 梁宇鹏 重症医学
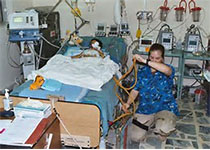
摘要 背景:为危重患者进行气管插管是一项高风险操作,其需要在气道管理方面具有优异的专业技能以及对疾病病理生理学过程的良好理解。 正文:因代偿性交感神经反应能力的降低,重症患者容易在插管后的短时间内出现低血压和低氧血症。因肺泡水肿导致许多重症患者肺泡-毛细血管界面的丧失,所以不进行通过NIV的预氧合通常是不合适的。所有前述因素,以及相对的容量不足,神经肌肉疲劳和共存的器官功能障碍带来了生
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#急重症科#
50
#重症患者#
35
#气管插管#
37