OCC 2014:TAVR稳步发展 适应证级别不断提升
2014-06-05 复旦大学附属中山医院 潘文志 葛均波 OCC2014每日新闻
TAVR 的历史发展 1965 年,Hywel Davies 设计了一种降落伞样的瓣膜安装在导管上, 经股动脉送至将主动脉, 动物实验显示对主动脉关闭不全有血流动力学益处。他设计的装置被认为是介入性瓣膜的雏形。随后,有些学者设计了类似的装置,但植入瓣膜均未能达到永久性植入的要求。1992 年Anderson 等首次报道真正意义的经导管主动脉瓣置换术(TAVR)动物实验,将猪的瓣膜缝合在一个不
TAVR 的历史发展
1965 年,Hywel Davies 设计了一种降落伞样的瓣膜安装在导管上, 经股动脉送至将主动脉, 动物实验显示对主动脉关闭不全有血流动力学益处。他设计的装置被认为是介入性瓣膜的雏形。随后,有些学者设计了类似的装置,但植入瓣膜均未能达到永久性植入的要求。1992 年Anderson 等首次报道真正意义的经导管主动脉瓣置换术(TAVR)动物实验,将猪的瓣膜缝合在一个不锈钢网状支架上,经球囊导管扩张后成功植入到主动脉瓣环处。2002 年,Cribier 使用球囊扩张瓣膜(Edwards-sapien瓣膜)完成首例人体TAVR 术,引起世界轰动。2004 年,Laborde和Grube 完成世界首例自膨胀(Corevalve 瓣膜)TAVR 术。
TAVR 获指南推荐
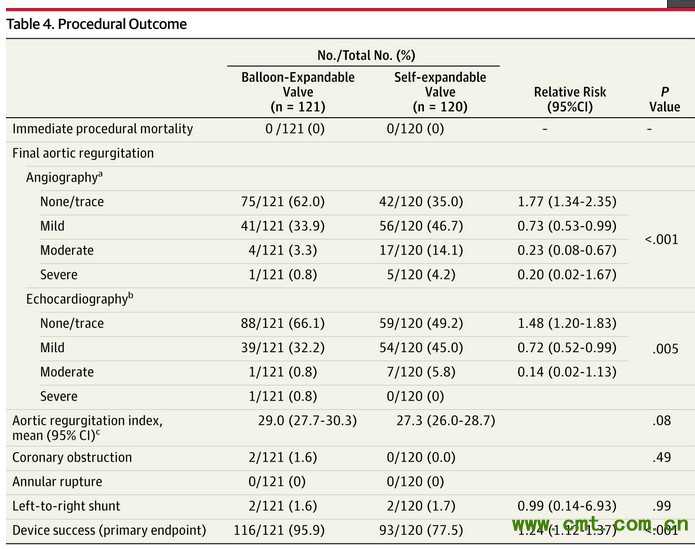
在以上历史事件的推动下,TAVR 发展逐渐成熟,证据逐渐加强,适应证级别逐渐提高。2008 年ESC 发表立场声明,TAVR 可用于外科手术禁忌或者高危的患者。2012 年美国多学会TAVR 专家共识在PARTNER 研究的基础上,建议对严重的症状性三叶式钙化性主动脉瓣狭窄、解剖上适合TAVR、预期寿命>12 个月、外科手术禁忌(定义为预期术后30 天内发生死亡或不可逆合并症风险>50%或存在其他影响手术的因素, 同PARTNER-A)行TAVR 手术,而
对外科手术高危(定义为STS 评分≥ 8 分,PARTNER-B 标准)的患者,TAVR 可作为外科手术之外的另一选择。2012 年ESC 及2014 AHA 瓣膜管理指南更是将TAVR 提高到指南推荐的高度,将以上的第一类人群列为TAVR 的I 类适应证,将第二类人群列为II A 类人群,这也标志着TAVR 已被作为这两类人群的一线治疗手段。
随着技术发展,TAVR 将来可能的适应证包括生物瓣退化人群、二叶式主动脉瓣、单纯主动脉瓣反流以及外科手术中危患者,目前已有一些研究证实这些人群行TAVR安全可行、效果良好。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#AVR#
26
#适应证#
32
#OCC#
28