中国基于国家数据库的肾脏移植大样本、真实世界研究发布
2020-01-11 石炳毅 网络
本文作者:解放军总医院第八医学中心 石炳毅 据统计,中国80%以上的肾脏移植受者均采用基于吗替麦考酚酯(MMF)的免疫抑制方案,但其长期结局如何,目前国内缺少相关的大数据报道。2019年12月23日,由国家卫生健康委员会肾脏移植质控中心、解放军总医院第八医学中心陈莉萍教授、柏宏伟教授和笔者共同开展的一项基于中国肾脏移植科学登记系统(CSRKT)的真实世界研究在《Tran
本文作者:解放军总医院第八医学中心 石炳毅
据统计,中国80%以上的肾脏移植受者均采用基于吗替麦考酚酯(MMF)的免疫抑制方案,但其长期结局如何,目前国内缺少相关的大数据报道。2019年12月23日,由国家卫生健康委员会肾脏移植质控中心、解放军总医院第八医学中心陈莉萍教授、柏宏伟教授和笔者共同开展的一项基于中国肾脏移植科学登记系统(CSRKT)的真实世界研究在《Transplant International》上发表。该研究回顾性分析了来自中国21个城市的41个大型器官移植中心的死亡捐献[DD,包括心脏死亡器官捐献(DCD)、脑心双死亡器官捐献(DBCD)]和亲属间活体捐献(LD)肾脏移植受者,观察初始接受以MMF为基础的免疫抑制方案治疗的临床结局,同时探讨移植物丢失的危险因素,为临床实践带来了诸多提示。这是我国肾脏移植领域首个基于国家数据库的真实世界研究,向国际移植界阐述了肾脏移植的中国特色。本文将对该研究进行披露与解读,助力于大家对我国肾脏移植的总体情况有所了解。


研究简介
研究共纳入了CSRKT中年龄>18岁、进行DD和亲属间LD肾移植的6719例患者,这些患者术后均初始接受了以MMF为基础的免疫抑制方案治疗。根据供体器官来源分为3组,即DCD组(n=1153)、DBCD组(n=1271)、LD组(n=4295)。研究的主要终点为比较3组患者和移植物存活率的差异,次要终点为术后主要不良事件[原发性移植物无功能(PNF)、移植肾功能延迟恢复(DGF)、急性排斥反应(AR)、感染、高尿酸血症等]发生情况,同时采用Cox比例风险回归模型分析了影响移植物存活的危险因素。患者筛选流程如图1所示。
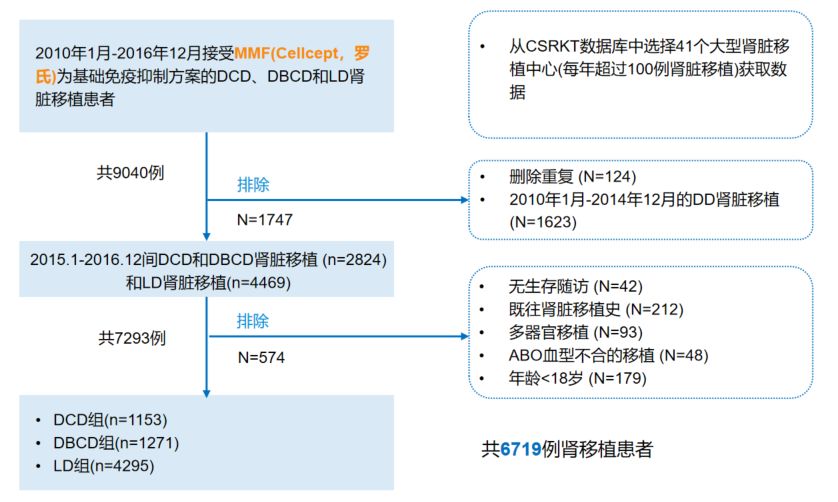
图1 患者筛选流程
基线数据显示,与DD组(DCD组和DBCD组)相比,LD组受者身体状态更佳、供肾质量更好,主要表现在:受者更年轻、透析病程更短、术前合并糖尿病、高尿酸血症、血脂异常者更少、供肾缺血时间更短、高HLA错配(>4)占比更少。
研究显示,DCD、DBCD和LD肾脏移植受者在接受基于MMF的免疫抑制方案后,临床预后良好,各组的移植物/患者存活率如图2所示,总体来说,DCD组和DBCD组3年的移植物/患者存活率相当,但均显著低于LD组,且术后5年LD组的移植物/患者存活率令人满意,分别为93%和97.5%。
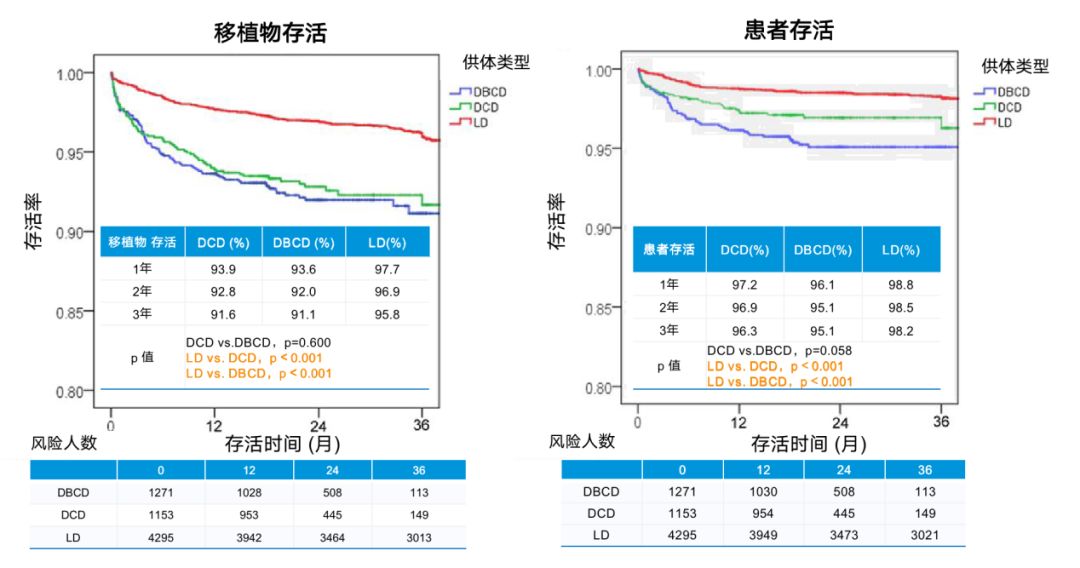
图2 LD组3年移植物/患者存活率显著高于DD组
在移植术后1年内不良事件方面,LD组的DGF、PNF、移植物丢失、死亡和感染发生率均显著低于DD组,但AR、高尿酸血症、Scr>133 μmol/L发生率在组间相当(图3)。
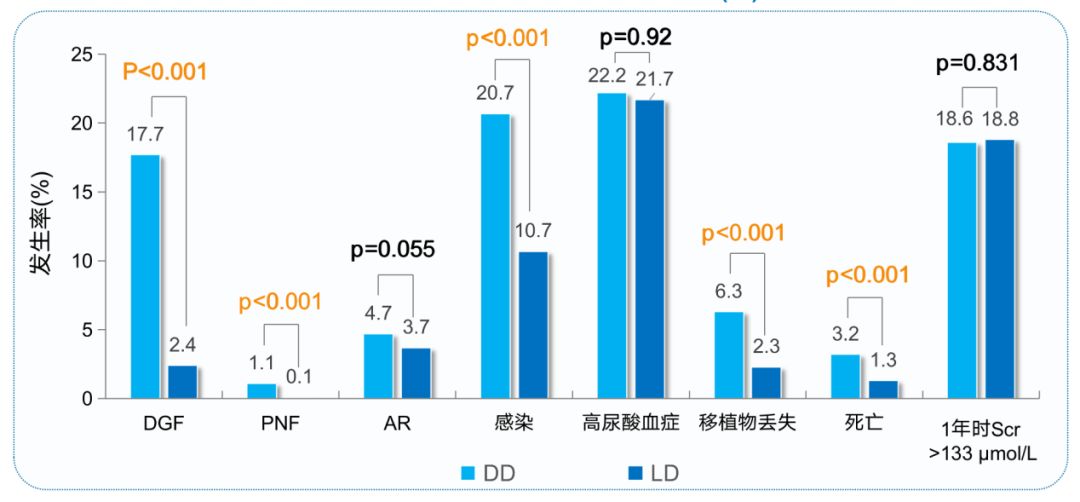
图3 肾脏移植术后1年内不良事件发生率
在肾功能方面,移植术后1年、2年的Scr水平在LD组和DD组相当,但LD组在术后3年时的Scr水平显著高于DD组[(106.5±38.8)μmol/L vs.(117.4±63.9)μmol/L,P<0.001],之后直到术后5年均保持稳定。
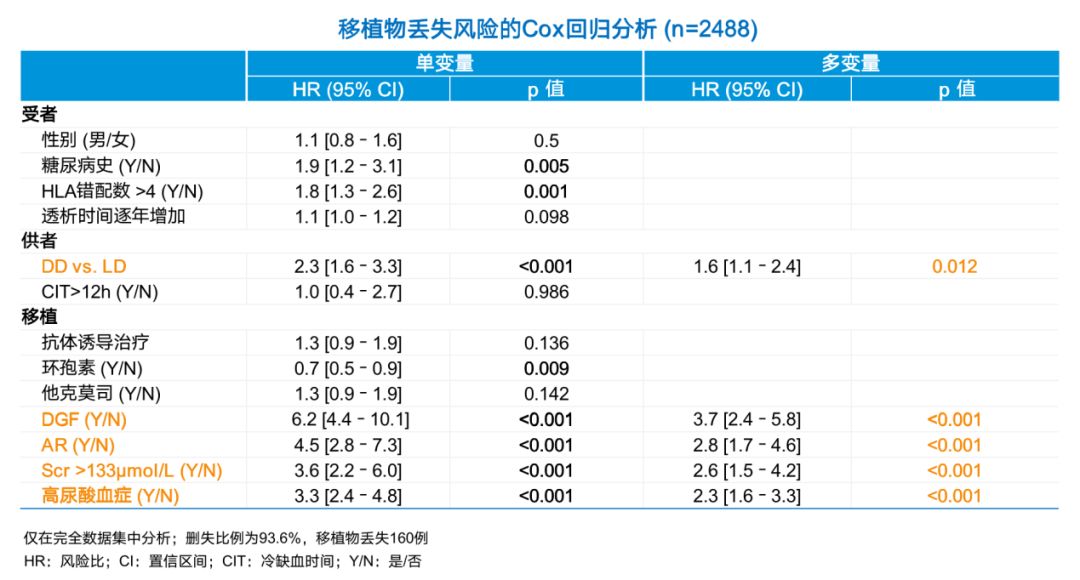
此外,Cox回归分析显示,DGF、AR、术后1年的Scr>133 μmol/L、高尿酸血症和死亡供体是影响移植物存活的独立危险因素(表)。
表1 移植物丢失风险的Cox回归分析(n=2488)
研究解读
首个基于肾移植患者国家数据库的大样本真实世界研究,展现肾脏移植的“中国特色”

国家卫生健康委员会肾脏移植质控中心团队

CSRKT登录主页
中国肾脏移植科学登记系统(CSRKT)是解放军总医院第八医学中心受原卫生部委托,于2009年承建并上线运行的,至今已进行了3次全面升级,其科学性和实用性得到业内公认。CSRKT 作为中国唯一的肾脏移植受者注册系统,通过对中国大陆的肾脏移植情况进行动态、科学的分析,为国家监管部门制定移植相关的政策、法规提供了依据,为各移植中心提供了肾脏移植受者的科学管理工具,迄今已成为中国器官移植领域最重要的信息化系统以及肾脏移植学术交流平台之一。
2016年,卫健委授权解放军总医院第八医学中心成为国家肾脏移植质控中心。作为国家级的医疗质控中心,解放军总医院第八医学中心在原有数据中心工作基础上,又被赋予了肾脏移植专业医疗质控的重要职能。质控中心自成立以来,圆满完成了两个阶段的工作规划,2019年更是硕果累累,在33个国家级医疗质控中心的年度评估中,获得第二名的卓越成绩,主要表现在:
(1)出色完成国家卫生健康委下达的各项任务,科学分析中国肾脏移植动态,撰写全国、各省、各医疗机构的肾脏移植质量安全报告,中英文同步发行《中国器官移植发展报告-肾脏移植》;
(2)建设高质量临床数据库,全面升级CSRKT,实时对接中国人体器官分配与共享计算机系统;
(3)建立规范化的临床诊疗体系,更新并发表了肾脏移植临床技术操作规范共17个章节,制定、修订肾脏移植质控指标;
(4)完善有效的组织管理体系,指导省级质控中心进行肾脏移植医疗质量检查;
(5)促进学术交流,开展基于国家级临床数据库的真实世界研究并获得代表性成果,先后被2019欧洲器官移植协会大会、《Transplant International》杂志接收。
这项研究是迄今第一个基于中国肾脏移植受者国家数据库的大样本、真实世界研究,详细分析了DCD、DBCD和LD肾移植的临床结果,展现出了肾脏移植的“中国特色”,突出表现在移植受者的人口统计学和移植相关特点方面。
首先,超过半数的移植受者,其原发性肾脏疾病未能得到活检病理证实,原因可能是肾脏穿刺活检在我国尚非终末期肾脏疾病的常规诊疗手段。其次,来自于死亡捐献者的移植物冷缺血时间较短,为(6.1±4.4)h,远低于国外,这主要得益于我国器官的就近分配原则,以及自2016年5月起实施的人体捐献器官转运绿色通道。此外,本研究还显示DCD组、DBCD组的高HLA错配者占比(分别为44.9%和37.8%)与美国相当,但在LD组则远低于美国,其原因与中国禁止非亲属间活体器官移植有关。
以MMF为基础的免疫抑制方案在中国肾脏移植受者中具有良好的临床应用前景
MMF+钙调神经磷酸酶抑制剂+类固醇皮质激素是当前临床中最常应用的三联免疫抑制方案,其中MMF在器官移植中的应用已有20多年,大量研究证实了以MMF为基础的免疫抑制方案在改善患者/移植物存活率方面,获益明确。
本研究基于我国肾脏移植受者的国家注册系统,以大样本真实世界研究的方式,再次证实了MMF在肾脏移植术后应用的良好临床效果,特别揭示其给中国肾移植受者带来的良好获益。在本研究中,DCD组1年和3年的移植物存活率相似,分别为93.9%和91.6%,DBCD组的移植物存活率也同样分别达到了93.6%和91.1%,而LD组的临床结局表现更佳,术后5年的患者/移植物存活率分别达到97.5%和93.0%。
除研究主要终点外,在次要终点方面,MMF也显示了较好的结果。LD组不仅具有更高的患者/移植物存活率,术后1年内的DGF(2.4%)、PNF(0.1%)、移植物丢失(2.3%)、死亡(1.3%)及感染(10.7%)等不良事件更少。但同时也发现LD的AR发生率并未显著低于DD组,原因可能是我国的亲属间活体肾脏捐献较多发生于父母捐献肾脏给子女,而供/受者较大的年龄差距是AR发生的风险因素。
本研究中还发现仅有13%的患者在随访期间停用MMF,表明MMF在肾脏移植术后长期应用具有良好的耐受性和安全性。
基于国家数据库的大样本患者队列,探索移植物丢失的相关危险因素
作为我国首个基于肾脏移植患者国家数据库的大样本真实世界研究,研究者还分析了影响移植物存活的潜在危险因素。结果表明,移植物全因丢失的独立危险因素包括了DD、DGF、AR、高尿酸血症和移植后1年时Scr>133μmol/L。
尽管曾有学者认为AR的发生并不影响移植物存活, 但本研究结果显示DGF、AR是移植物丢失的危险因素,原因可能与DGF和AR可导致移植物功能和结构损伤、进而影响移植物预后有关。分析也表明Scr水平和移植物的存活之间存在关联,我们以133 μmol/L为界值,来评估肾功能对移植物存活的影响,结果提示术后1年Scr> 133 μmol / L是移植物丢失的独立危险因素。
慢性肾脏疾病往往伴随着血清尿酸浓度的增加,并在一定程度上能反映肾脏功能。在本研究中,55%以上的患者术前合并高尿酸血症,在术后1年内的发病率也在20%以上,且LD组与DD组之间的差异无统计学意义。进一步分析表明,高尿酸血症是移植物全因丢失的独立危险因素,这可能与高尿酸血症在心血管事件及肾脏疾病进展中的分子机制有关。
客观看待研究结果,未来仍需进一步开展相关探索
鉴于本研究是一项大样本回顾性分析,某些局限性难以避免,例如数据收集不完整、未能细致分析免疫抑制方案的调整、队列中较多患者的肾脏原发疾病未能得到病理学证实等,因此对研究结论可能产生一定的影响,在未来仍需开展进一步研究,为优化肾脏移植受者的长期管理提供充分的循证依据,令每一个捐献的器官都能发挥最大价值,从而给器官移植受者带来更加美好的明天。
小结
在器官严重短缺的中国,利用好每一个捐献器官,提高器官移植的成功率十分关键,在此基础上科学使用免疫抑制剂可有效改善移植物的长期存活。这项基于中国国家数据库的大样本真实世界研究表明,在DCD、DBCD和LD肾脏移植术后,采用基于MMF的免疫抑制方案可获得良好的临床效果,从而为MMF的广泛临床应用增加了证据支持,为移植受者的长期优化管理提供了临床实践依据。在未来仍需进一步开展深入的临床研究,为器官移植受者获得更佳的临床预后不懈努力。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#肾脏移植#
44
#样本#
30
#真实世界#
43
学习了
93