投资肿瘤疫苗的春天到来了吗?
2018-03-07 Echo 徐 美柏医健
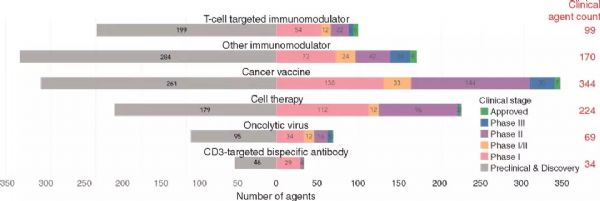
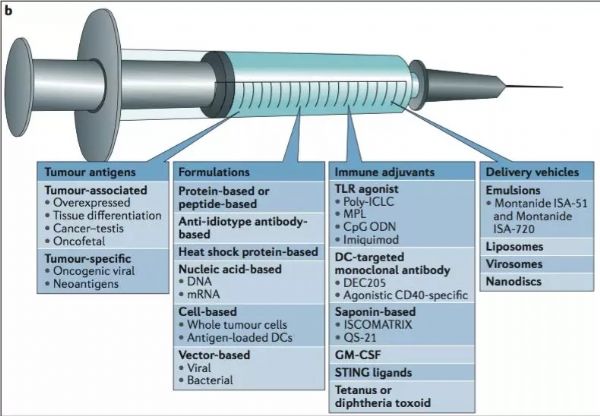
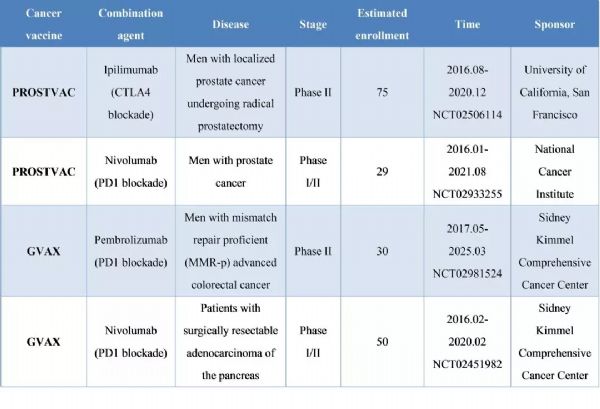
伴随着免疫检查点抑制剂和 CAR-T 研究累累硕果的,是人们对肿瘤疫苗研究领域的翘首期盼以及“千呼万唤始不出来”的困惑和疑虑。
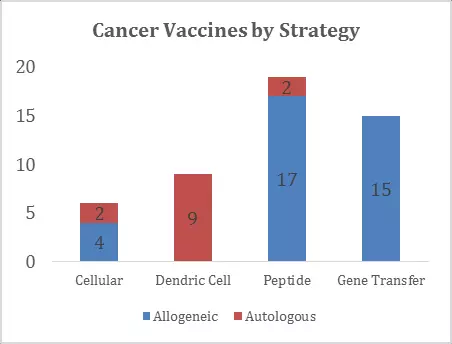
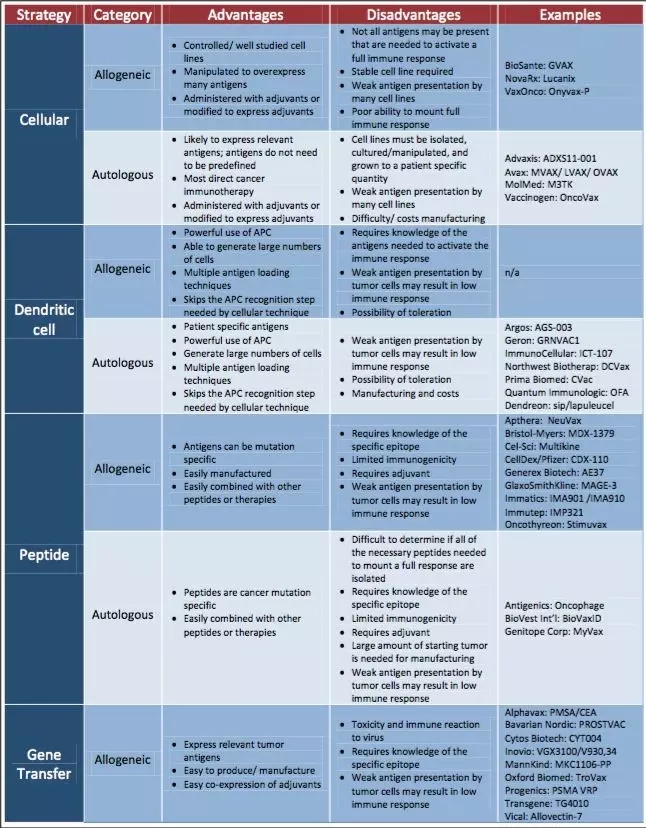
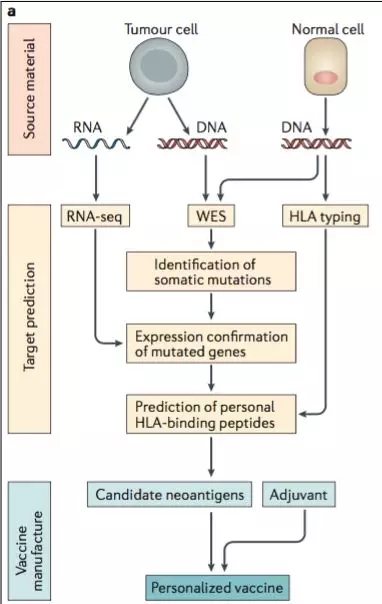
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
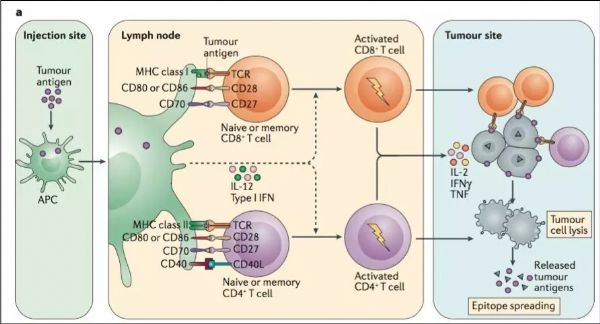











学习
58
学习
76
阅
66
学习
69