脑血管畸形术后连续蛛网膜下腔麻醉剖宫产1例
2019-04-16 吉嘉炜 徐铭军 国际麻醉学与复苏杂志
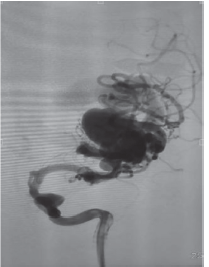
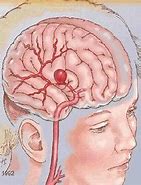
产妇,41岁,身高172 cm,体重78kg。以“停经38+周”入院。入院诊断:G3P0,孕38+周,头位,妊娠期糖尿病,高龄初产,有脑血管畸形手术史。产妇于2016年曾因“突发剧烈头痛40d”诊断为“脑血管畸形”(图1),病灶大小约为6 cm×5 cm×5 cm,于外院行复合手术左额颞血管畸形切开术(球囊栓塞辅助),术中放置13枚动脉瘤夹阻断异常供血和引流静脉,产妇自述术后复查痊愈。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#血管畸形#
37
#蛛网膜#
28
#畸形#
28