【所属科室】
神经外科
【基本资料】
患者,男,36岁
【主诉】
头晕2年余,晕厥伴右上肢麻木20余日
【现病史】
患者2年前无明显诱因下出现头晕,严重时有恶心呕吐,未予重视,近20余日来患者自觉头晕症状加重,并时有晕倒,每次持续数分钟,并感右侧面部及右侧上肢时有麻木感。
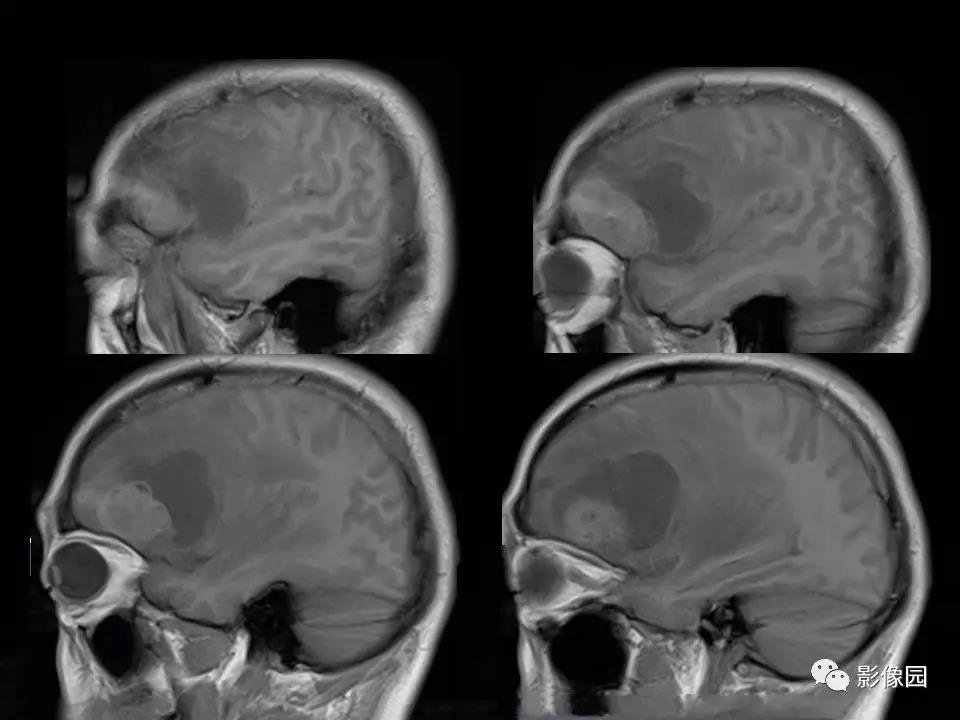
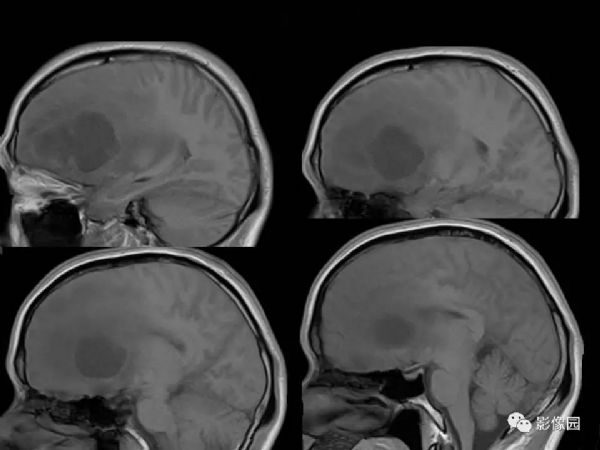
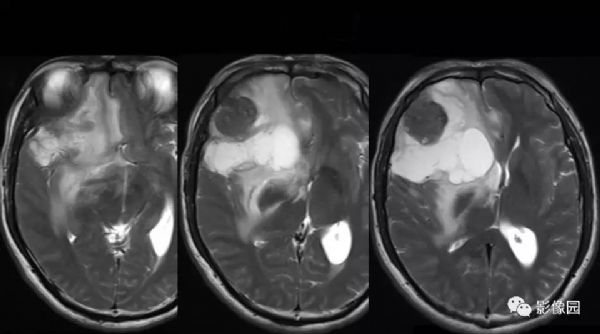
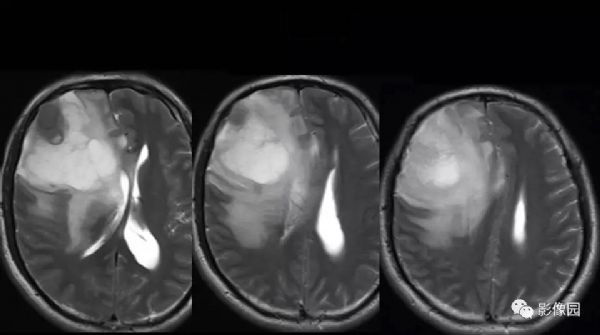
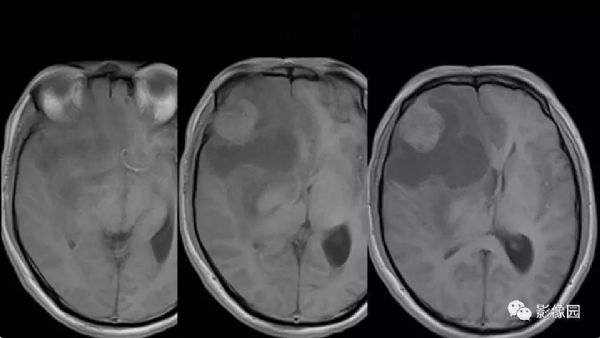
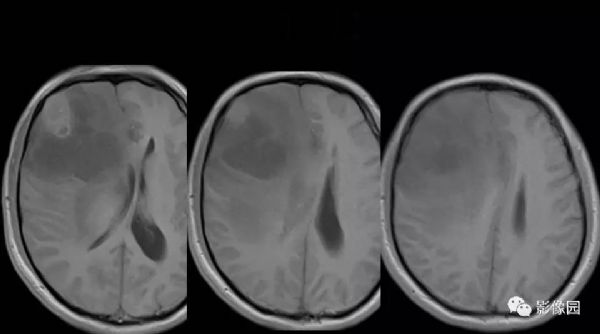
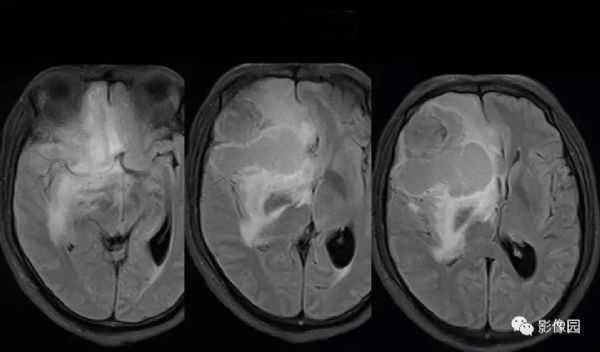
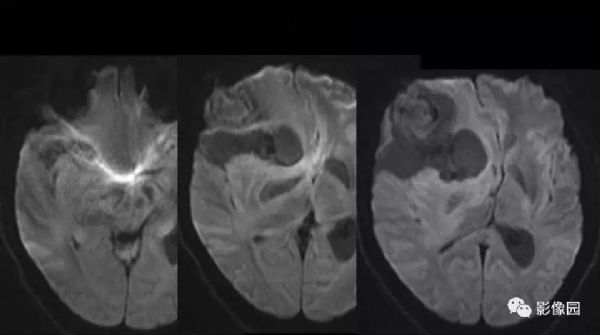
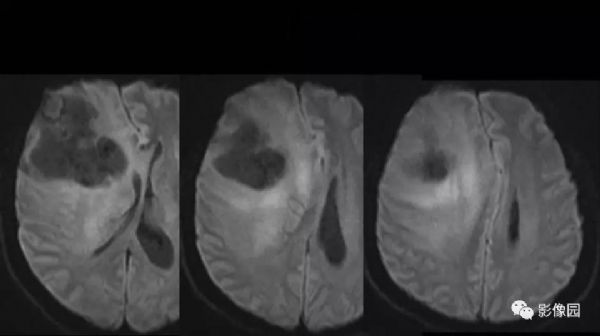
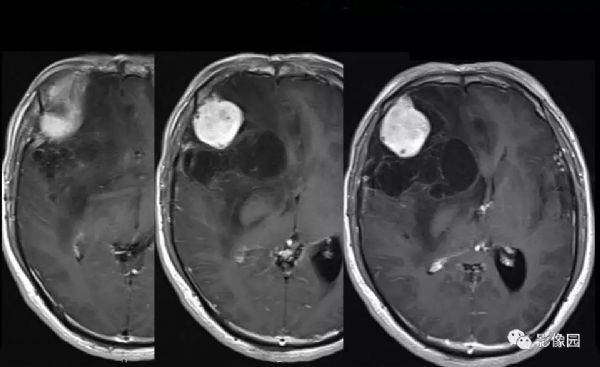
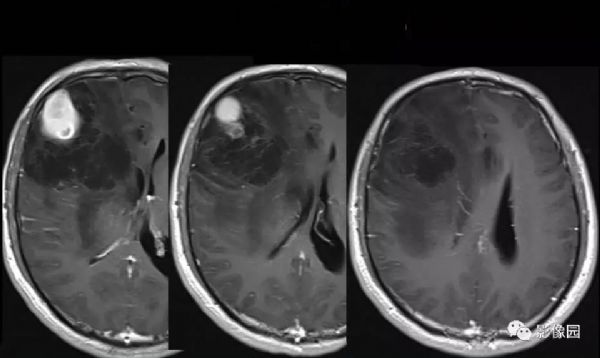
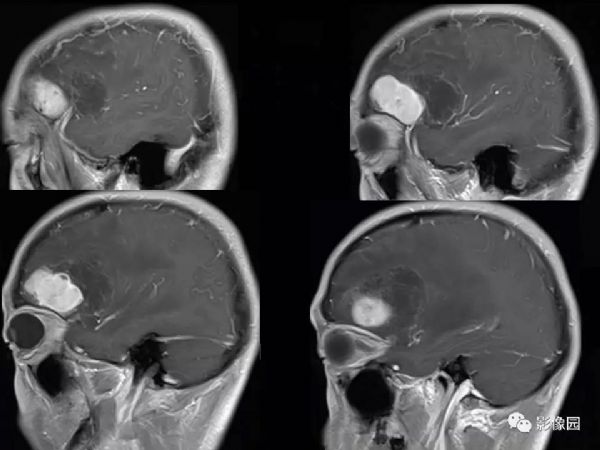
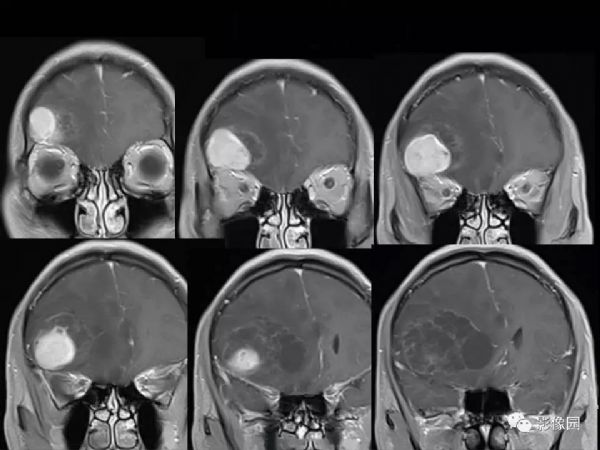
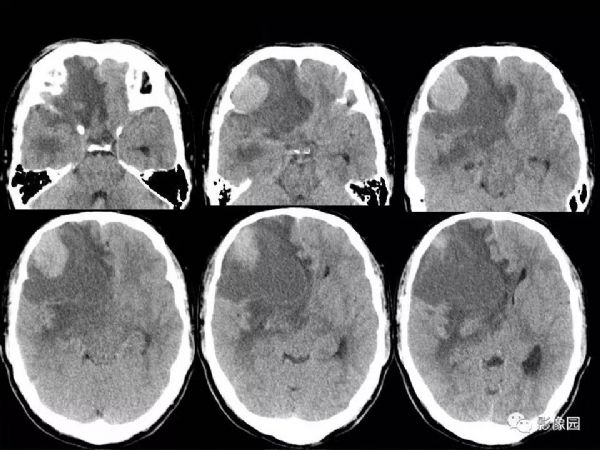
【影像图片】
【讨论】
评论:右侧额部巨大囊实性异常信号影,边界可见,弥散无明显受限,增强后实性部分明显强化,可见斑片状无强化去,病灶占位效应明显,灶周水肿显著,考虑脑膜来源的恶性肿瘤,考虑:1.血管外皮细胞瘤,2.恶性脑膜瘤。
【结果】
病理诊断:(右额)淋巴、浆细胞丰富型脑膜瘤(WHO Ⅰ级)
临床考虑低度恶性脑膜瘤可能性大
【病例小结】
脑膜瘤是颅内最常见的非胶质原发肿瘤,大多数起源于蛛网膜帽状细胞,约占整个颅内原发肿瘤的13%~26%。2007年WHO中枢神经系统肿瘤分类将脑膜瘤分为15个亚型,富于淋巴浆细胞型脑膜瘤(lymphoplasmacyte-richmeningioma,LPR)是最少见的脑膜瘤亚型之一。LPRM以脑膜上皮细胞增生伴大量淋巴细胞、浆细胞浸润为特点,WHO Ⅰ级;主要见于青壮年,男女比例为1:1.17,大多数术后无复发或转移。
LPRM可见于常见的脑膜瘤发病部位,如大脑半球表面、大脑镰、前颅窝底、桥小脑角区、鞍区、斜坡、枕骨大孔、颈静脉孔区等,儿童患者病变多位于后颅窝。LPRM为脑外肿瘤,具有脑膜瘤的一般影像学特点,常呈圆形或类圆形,境界清楚;CT平扫多为较均质等密度或稍高密度病灶,钙化少见。高场MRI T1WI呈等或稍低信号,T2WI呈稍高信号,信号强度较均质,增强扫描多有明显均匀强化,可有脑膜尾征,但不常见。瘤周水肿是LPRM的特征之一。
鉴别诊断:LPRM应与淋巴瘤和其他一些肿瘤鉴别。原发脑内淋巴瘤以老年人多见,多为单发,也可多发,以幕上分布为主,可沿室管膜播散;CT呈均匀稍高或等密度病灶,一般无钙化,出血罕见;T1WI为稍低信号,T2WI多呈等或稍高信号,增强后均显著强化,类似LPRM,但当强化为“握拳”样或“团块”样、且伴肿瘤占位程度较轻时,高度提示淋巴瘤。鞍上LPRM需与颅咽管瘤鉴别。颅咽管瘤青少年多见,在儿童是鞍区最常见的肿瘤,多为囊实性,钙化发生率 较高,MRI上整个肿瘤常表现为不均质信号。发生在三脑室后或松果体区的LPRM罕见,需与畸胎瘤鉴别,后者主要见于20岁以下男性,尤以儿童多见,多为部分囊性,囊内可含脂质、毛发和牙齿,常伴发钙化和出血,CT呈不均质混杂密度,MRI呈不均匀信号为其特征,增强后肿瘤实质部分轻度强化或不强化。
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#头晕#
24
#晕厥#
30