GUT:抗生素的使用是不同年龄段炎症性肠病的危险因素
2023-03-23 xuyihan MedSci原创 发表于上海
本项研究证实抗生素暴露与IBD风险增加相关,并且在40岁及以上的人群中最高。这种风险随着累积的抗生素暴露、针对胃肠道病原体的抗生素以及抗生素暴露后1-2年内的增加而增加。
炎症性肠病 (IBD) 是一种慢性免疫介导的肠道疾病,包括两种主要亚型:克罗恩病 (CD) 和溃疡性结肠炎 (UC)。在全球范围内,IBD影响了近700万人,预计这一数字在未来十年内还会增加。IBD被认为是遗传和环境因素复杂相互作用的结果。然而,归因于每种疾病的风险似乎随时间而变化,因为与发展为新发 IBD 的老年人相比,年轻人更有可能具有IBD阳性家族史。患有IBD的老年人遗传风险因素的患病率较低,这凸显了环境随着人们年龄的增长而发挥的重要作用。尽管如此,评估环境因素在IBD发展中的作用变化的数据很少。与年轻人患 IBD 相关的一个风险因素是接触抗生素。在丹麦的一项全国队列研究中,生命早期使用抗生素使儿童患 IBD 的风险增加了近两倍。本项研究旨在探究抗生素暴露对所有 10岁以上个体IBD风险的影响,包括剂量反应、时间和抗生素类别。
研究人员使用丹麦全国登记处的病历资料,将在2000年至2018年期间建立的一个基于人口的10岁以上居民队列纳入了本项研究。使用泊松回归计算抗生素暴露后 IBD 的发病率比 (IRR)。

本项研究共纳入6104245人,随访总计87112328人年,IBD新发病例52898例。与所有年龄组的无抗生素暴露相比,抗生素暴露与 IBD 风险增加相关,尽管在40-60岁和≥60岁的人群中风险最高(10-40 岁,IRR 1.28,95% CI 1.25 至1.32;年龄 40-60 岁,IRR 1.48,95% CI 1.43 至 1.54;年龄≥60 岁,IRR 1.47,95% CI 1.42 至 1.53)。对于所有年龄组,观察到正相关的剂量反应,溃疡性结肠炎和克罗恩病的结果相似。发生IBD的风险最高出现在接触抗生素后1-2年,以及使用通常用于治疗胃肠道病原体的抗生素后。
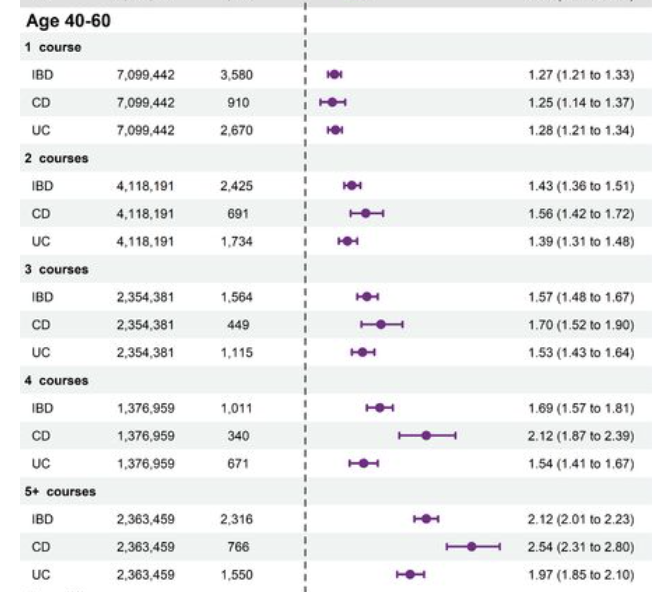
本项研究证实抗生素暴露与IBD风险增加相关,并且在40岁及以上的人群中最高。这种风险随着累积的抗生素暴露、针对胃肠道病原体的抗生素以及抗生素暴露后1-2年内的增加而增加。
原始出处:
Faye AS, Allin KH, Iversen AT, et alAntibiotic use as a risk factor for inflammatory bowel disease across the ages: a population-based cohort studyGut 2023;72:663-670.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












