赵性泉教授:卒中早期血压控制(一):院前和院内早期血压管理
2021-11-27 董晓慧 “神经时讯”公众号
对于卒中后血压管理,临床上倾向于在脑梗死患者中维持较高血压状态,在脑出血患者中则降低血压。
背景资料
对于卒中后血压管理,临床上倾向于在脑梗死患者中维持较高血压状态,在脑出血患者中则降低血压。但目前存在以下问题:
有效性:研究数据没有证实这种做法的有效性;
目标血压:没能提供一致的血压最佳目标值;
时机:何时降压仍存在争议;
重症及特殊病例:大多数研究仅涉及极少的重症患者或复杂合并症的患者。
缺血性卒中患者急性期收缩压与病前日常水平相近;脑出血患者在发病前数天到数周有血压升高趋势,发病后3 h内血压明显升高,发病后24 h内会出现明显下降。正常情况下,脑的自我调节能力能够耐受血压一定范围的波动,从而在很宽的脑灌注压范围内保持正常的脑血流量,平均动脉压(MAP)调节范围50~150 mmHg。慢性高血压、调节受损情况下,调节曲线右移,对低血压的耐受能力减弱,急剧降压后会诱发脑缺血发作。

对于卒中急性期降压是否合理,目前的研究存在着观点分歧:

内容目录
一
缺血性卒中急性期降压
院前和院内早期血压管理
静脉溶栓后血压管理
血管内治疗后血压管理
二
出血性卒中急性期降压
强化降压的安全性
降压的目标值
围手术期降压
缺血性卒中急性期降压
缺血性卒中最终梗死面积很大程度上取决于侧支循环的补偿性灌注,脑梗死患者收缩压升高与侧支循环改善有关,70%~80%的患者会出现反射性的收缩压增加,这可以被视为一种生理反应。反射性血压升高的幅度和持续时间可能提示卒中更为严重和更差的预后。
卒中后血压自发降低似与血运重建有关。既往研究显示,血压通常会在发病1周内下降,但期间可能出现大幅波动。IST研究(17 398例急性脑梗死患者)事后分析显示,血压与预后之间呈U型关系:过高和过低的血压都会对预后造成不良影响;当收缩压高于150 mmHg时,每升高10 mmHg,死亡或预后不良的发生率增加3.8%,14 d内卒中复发的概率增加4.2%;血压在120~159/70~89 mmHg范围内时病死率和残疾率最低。但此研究并没有对血压进行干预,该分析只能说明相关性,不能证明因果关系。
院前和院内早期血压管理
1. 脑梗死院前血压管理
RIGHT-Ⅱ试验(2019年发表):随机、对照、单盲、多中心的前瞻性Ⅲ期临床研究,纳入1149例收缩压>120 mmHg的疑似超急性卒中患者(平均年龄73岁,男性占52%),随机分为空白对照组(n=581)与硝酸甘油组(n=568)。研究发现:院前应用硝酸甘油贴片降压并不能改善急性卒中患者的总体结局,无法减少卒中后残疾的发生;硝酸甘油使用越早疗效越差(1 h内接受治疗是消极的,1~2 h之间有负面倾向,在2 h以上有中性趋势)。亚组分析结果显示,对于伴脑出血的患者而言,应用硝酸甘油贴片似乎还使其预后恶化。
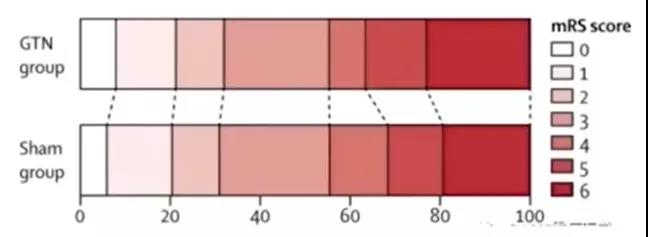
MR ASAP试验(2021年发表):阴性结果,提前终止。纳入在院前环境(出现症状后3 h内)疑似卒中患者326例(56例脑出血),其中硝酸甘油组171名,5 mg/d透皮硝酸甘油治疗24 h vs 单独接受标准治疗。结果显示:①救护车上向症状出现3 h内的卒中患者给予硝酸甘油没有获益,所有其他次要结果在两组间没有差异。②硝酸甘油组在7 d时有更高的死亡风险趋势(9% vs 3%),但这种差异在90 d时不再显着(14% vs 13%),两组发生其他不良事件的风险相似。7 d时死亡风险的增加主要是由脑出血患者驱动的,与RIGHT-Ⅱ结果一致;90 d时结果相反(硝酸甘油组90 d时的功能预后更好,脑出血患者的病死率更低)。③主要结局亚组,缺血性卒中患者,硝酸甘油组的结局往往更差。院前收缩压<176 mmHg的患者使用硝酸甘油的结果也更差。脑出血患者倾向于从硝酸甘油中获益。
2. 脑梗死院内急性期降压RCT
COSSACS研究:763例患者(主要是缺血性卒中,5%原发性脑出血)随机分为两组:一组在卒中发生后2周继续予降压药物,另一组暂停使用降压药物,2周后,继续服药组较停药组收缩压降低13 mmHg,但主要终点事件发生率无差异。
SCAST研究:2029例亚急性卒中患者(约85%缺血性卒中,15%出血性卒中)随机分为两组:ARB组 vs 安慰剂组,各服用7 d。同时根据经验给予降压药物(非盲性),有超过1/4患者接受此类药物治疗。第7天,ARB组收缩压降低5个百分点,6个月时两组死亡、心肌梗死或再发卒中无明显差别;6个月后,ARB对主要功能预后、死亡风险或主要伤残有轻微不良影响。
中国急性缺血性卒中降压(CATIS)研究:纳入4071例患者,其中降压治疗组2038例,平均发病15 h后接受降压治疗,使24 h内血压下降10%~25%,并在7 d内使血压逐步降至140/90 mmHg以下。降压治疗组与对照组相比,24 h血压绝对值降低8.2 mmHg。结果显示:控制血压不改变2周时死亡或严重残疾等主要终点事件(发生率均为33.6%),也不改变3个月时死亡或严重残疾等次要终点事件(发生率分别为25.2%和25.3%);两组间的病死率、卒中复发、功能评分等各项指标均无显着性差异。
CATIS研究设计和实施存在一些局限性
非盲性药物干预容易导致评估偏差;
缺血性卒中亚型分类未采用标准方法;
卒中严重程度相对较轻,NIHSS中位分=4分,较传统卒中临床试验严重程度低,因此,2/3对照组患者达到主要预后指标(生存或健全),控制血压呈现益处的可能性减少;
排除了已知颈脑大血管病变的患者,限制了针对这些易发卒中患者的普遍性;
随机分组的中位时间是卒中后约15 h,实属亚急性期,而非缺血性卒中发生后1~10 h内的急性期。
CATIS研究次要分析:急性缺血性卒中发作后,对于本来就有高血压的人来说,继续进行降压治疗可能有预防卒中复发的作用;在有高血压史的患者中,卒中发作后尽早启动降压治疗者3个月卒中复发和血管性事件发生风险分别降低了56%和34%。对于既往没有高血压的人来说,应基于其临床情况来决定是否启动降压治疗。无高血压史的患者中,降压治疗对3个月后卒中复发(OR 3.43,95%CI 0.94~12.55,P=0.06)和血管性事件(OR 1.91,95%CI 0.75~4.83,P=0.17)发生风险无明显影响。总体上,急性缺血性卒中发作后立即启动降压治疗与卒中发作2周或出院时死亡和明显残疾(改良Rankin量表评分≥3分)的复合终点无关。
ENOS试验的亚组分析(颈内动脉重度狭窄者急性期降压安全性和获益):ENOS试验中合并颈内动脉狭窄的患者按照单侧狭窄程度分为<30%、30%~50%、50%~70%及≥70%狭窄组,分析急性期硝酸甘油经皮贴片是否能够改善预后,以及对于有降压治疗史的患者停止降压治疗是否会影响预后。急性缺血性卒中发病48 h内的高收缩压(140~220 mmHg)患者被随机分配至硝酸甘油组(5 mg*7 d)和无贴片组。结果显示:颈内动脉狭窄≥70%的患者预后明显差于狭窄程度<30%的患者;颈内动脉狭窄≥70%的硝酸甘油组,mRS位移分析显示病死率和致残率降低(OR 0.56,95%CI 0.34~0.93,P=0.024);颈内动脉狭窄50%~70%组,继续降压治疗与不良预后(认知功能下降、抑郁及残疾等)相关;对于仅有的97例双侧颈内动脉狭窄患者,硝酸甘油和继续降压治疗均未对预后造成影响。
3. 急性期启用降压治疗的时机和血压目标
1项纳入11项研究、38 742例患者的Meta分析结果显示:支持卒中或TIA后至少48 h后使用降压药物以降低卒中复发的风险;当前的证据主要来自于ACEI和利尿剂的临床试验;当前的证据尚无法提供卒中或TIA后最佳的血压目标,但是的确观察到强化降压治疗能够降低卒中复发和严重血管事件的风险。
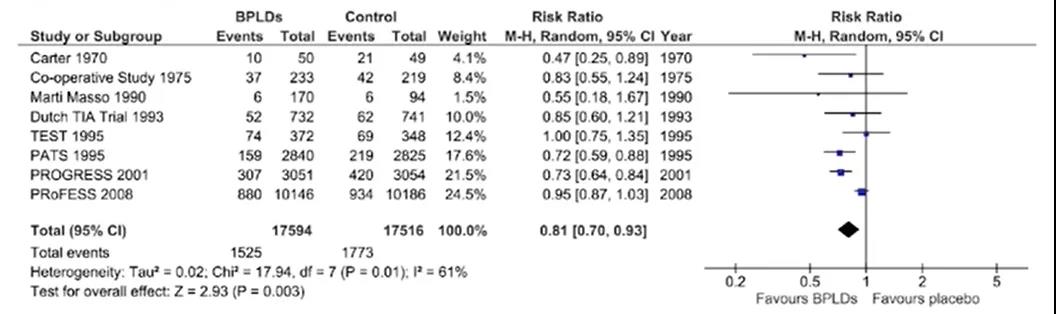
急性缺血性卒中降压研究结论:

4. 急性缺血性卒中患者的血压控制(指南和共识)
AHA/ASA 2014指南:急性缺血性卒中后重启长期降压治疗的合适时机尚未确定。
2017年美国ACC/AHA高血压指南:既往接受降压治疗的高血压患者,在发生卒中或TIA后的前几天重新启动降压治疗能够减少再发卒中和其他血管事件的风险。(Ⅰ,A)
AHA/ASA 2018指南:在卒中发作后首个24 h内降低血压的15%可能是合理的。(Ⅱb,C-EO推荐级别较低)
中国急性缺血性脑卒中诊治指南2018:卒中后病情稳定,若血压持续≥140/90 mmHg,无禁忌证,可于起病数天后恢复使用发病前服用的降压药物或开始启动降压治疗,但未明确规定启动降压时间。
2019 NICE指南:存在以下一种或多种严重伴发疾病的高血压急症时,建议对急性缺血性卒中患者进行降压治疗:①高血压脑病;②高血压肾病;③高血压性心力衰竭/心肌梗死;④主动脉夹层;⑤先兆子痫/子痫。对于将进行静脉溶栓的患者和未接受静脉溶栓而计划进行动脉内治疗的患者,应考虑先降低血压至185/110 mmHg或更低。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#院前#
38
#血压管理#
60
#血压控制#
50
学习了
68
早期血压管理很重要
78