机化型慢性硬膜下血肿的手术治疗
2020-02-04 王年华 袁辉纯 何俊 国际神经病学神经外科学杂志
慢性硬膜下血肿(chronic subdural hematoma,CSDH)指外伤后3周以上出现症状,位于蛛网膜与硬脑膜之间,具有包膜的血肿,好发于小儿及老年人,约占颅内血肿的10%,硬脑膜下血肿的25%,而机化型慢性硬膜下血肿(organized chronic subdural hematoma,OCSDH)是CSDH的特殊类型,其血肿周围有增厚的包膜包裹,部分病例在脑组织相接近的内膜有钙化
慢性硬膜下血肿(chronic subdural hematoma,CSDH)指外伤后3周以上出现症状,位于蛛网膜与硬脑膜之间,具有包膜的血肿,好发于小儿及老年人,约占颅内血肿的10%,硬脑膜下血肿的25%,而机化型慢性硬膜下血肿(organized chronic subdural hematoma,OCSDH)是CSDH的特殊类型,其血肿周围有增厚的包膜包裹,部分病例在脑组织相接近的内膜有钙化形成,如果钙化比较广泛且发生在双侧亦称之为“铠甲脑”。
OCSDH临床上极少见,处理比较棘手,我科自2014年1月至2018年6月共手术治疗慢性硬膜下血肿349例,其中4例为OCSDH,均取得满意疗效,现总结分析如下,以提高对OCSDH诊治的认识。
1.资料与方法
1.1一般资料
本组4例,全为男性,年龄69岁~79岁,平均74岁,病程7d~2月,平均25天。
1.2临床表现
头痛2例,头昏3例,肢体功能障碍1例。1例4年前行同侧慢性硬膜下血肿钻孔引流术。1例在外院行钻孔引流术后考虑“肿瘤”转入我院。
1.3影像学检查
所有患者均行头颅CT及MRI检查,左侧3例,右侧1例,血肿位于额部1例,额顶枕部3例,血肿均位于比较高的位置。CT示颅骨内板下新月形或半月形高密度为主的混杂密度影,其中2例脏层边缘呈高密度钙化影,MRIT1表现为以高信号为主的高低混杂信号,T2表现为以低信号为主的低高混杂信号,钙化均呈低信号。周围脑组织及侧脑室均有不同程度的受压变形。
1.4治疗方法
2例患者先钻孔引流不畅后再全麻下骨瓣开颅血肿清除术,1例外院钻孔引流术后考虑“肿瘤”及另外1例直接全麻下骨瓣开颅血肿清除术。均采用显微外科技术,根据血肿的部位采取合适的手术入路,1例位于额部,采用额颞弧形切口,术中见血肿呈黄褐色果冻状夹杂泥沙样血性物质,脏层包膜机化不完全,与内侧组织粘连紧密,清除血肿后切除壁层及部分脏层包膜,将血肿腔与蛛网膜下腔打通,3例位于额顶枕部采用额顶枕的大马蹄形骨瓣切口,骨瓣边缘到达血肿的边缘外侧,包膜完整,与脑组织粘连轻,有蛛网膜间隙,边缘包膜与周边增厚的蛛网膜相延续,分离周边粘连后整块切除,剖开血肿,包膜浅黄色,厚度约1~3mm不等,包膜内呈豆腐渣样黄褐色粪土样物质。术中脑组织表面均有不同程度的渗血,予以压迫止血为主,硬膜下留置引流管,缝合硬膜,并骨瓣复位。术后均口服阿托伐他汀治疗。
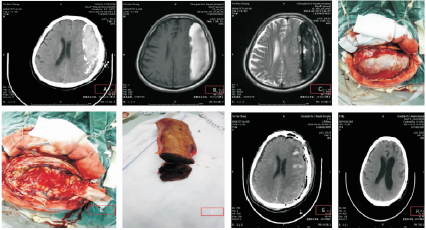
图1患者,男,74岁,以头痛半月入院。A:术前头颅CT示额顶枕部内板下半月形高密度影,脏层可见钙化影;B、C:示术前头颅MRI,T1表现为高信号为主的高低混杂信号,T2表现为低信号为主的低高混杂信号;D:术中骨瓣需暴露病变的边缘;E:术中整块切除后脑组织表面少量渗血;F:剖开血肿,似“红砂糖馅的饺子”;G:术后第一天CT复查,手术同侧脑实质内少量迟发出血;H:术后16个月CT复查,脑组织复张。
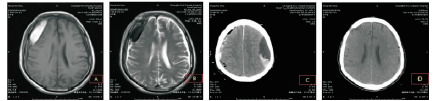
图2患者,男,69岁,以头晕2月入院,7天前在外院行“颅内血肿钻孔引流术”,考虑“肿瘤”转入我院。A、B:示术前头颅MRI,T1表现为高信号为主的混杂信号,T2表现为低信号为主的混杂信号;C:手术当天CT复查,手术对侧迟发血肿,考虑“减压性硬膜外血肿”,予以再次开颅手术,术中见血肿位于硬膜下两层包膜之间,并有部分脑脊液,与硬膜下相通,未见明显活动性出血;D:术后3个月CT复查,脑组织复张。
2.结果
头痛、头晕症状均明显好转,1例患者术前下肢乏力术后恢复正常出院,1例患者术后对侧迟发血肿,术前考虑硬膜外血肿,予以再次开颅清除血肿手术,术中见血肿位于硬膜下两层包膜之间,并有部分脑脊液,未见明显活动性出血,术后伤口愈合欠佳,予以红外线治疗后治愈,1例患者术后同侧脑实质内迟发少量出血,神志昏睡,并出现右侧肢体功能障碍及左侧面瘫,予以康复治疗,出院时神志清楚,肢体功能明显好转,肌力4级,面神经功能2级,随访2年完全康复。所有患者均口服1~3个月的阿托伐他汀。所有病例术后随访6月~4年,脑组织基本复张,未见复发,继续定期复查。
3.讨论
3.1临床表现
OCSDH比较罕见,发病率一般为CSDH的0.3%~2.7%,多见于老年人,多有轻微的头部外伤史,也可能由于病程较长,患者往往忘记其轻微头部外伤史。患者多以颅高压症状及局部压迫症状起病,临床表现无明显特异性。
3.2发病机制
OCSDH患者发病年龄大,老年人脑萎缩使颅腔容积的代偿间隙增大,发生硬膜下血肿后,患者的临床症状不典型,或因无明显头部外伤史,往往被患者忽略,以至血肿逐渐机化、钙化乃至骨化。邓正海等通过电镜发现认为在机化CSDH的发生发展方面,机化血肿的包膜壁层新生血管形成及反复出血起着关键作用。也有作者认为慢性硬膜下积液是形成CSDH的因素之一,然后CSDH再演变成OCSDH,有报道OCSDH见于脑室-腹腔分流术后,也同意这一观点。
本组一例术后出现对侧硬膜下包膜间迟发血肿,笔者认为患者刚开始可能为双侧硬膜下积液,一侧逐步演变成CSDH,最后演变为OCSDH,而对侧硬膜下积液逐步吸收,手术减压后造成包膜间静脉性出血。
3.3影像学特征
OCSDHCT多呈现为略低、等或高低混杂密度影,钙化者脏层可表现为高密度影,本组有2例可见脏层钙化。MRI表现为T1呈高信号,T2呈高或较高信号为主的混杂信号,而本组MRIT1表现为以高信号为主的高低混杂信号,T2表现为以低信号为主的低高混杂信号,可能与血肿机化的不同时期有关。头部MRI显示血肿腔内有混杂的网状间隔是机化血肿的重要特征。
OCSDH常被误诊为肿瘤或者硬膜外血肿,同时作者观察到血肿位置比较高,位于中颅窝的上方,没有对颞叶造成压迫,这也解释患者临床表现不典型、病程比较长,为CSDH的机化提供了空间条件。
3.4手术技巧
钻孔冲洗引流术是治疗CSDH的一种简单、有效、安全的方法,局部麻醉耐受性良好,但是对OCSDH效果不理想,不能作为OCSDH初始治疗方案,结合本组4例患者,笔者体会如下:①术前仔细阅读CT或和MRI,特别是脏层有钙化及分隔的要考虑OCSDH,可直接行开颅手术,无需先钻孔再开颅;②开颅时骨瓣设计要足够大,便于暴露机化血肿的边缘,根据血肿的位置及大小可考虑行大马蹄形切口或者额颞弧形切口;③包膜的处理:先暴露包膜的边缘,注意返折处的出血,完全暴露后机化完全的可整块切除,机化不完全的脏层包膜多与脑组织表面粘连,可切除壁层包膜、血肿及部分脏层包膜,并与周围蛛网膜打通。本组中有3例机化完全,暴露后完整切除,剖开似“红砂糖馅的饺子”(如图1F);④减压过程中需缓慢减压,避免出现减压性出血及缺血再灌注,本组1例出现对侧包膜间硬膜下出血(如图2C)、1例出现手术侧脑实质出血(如图1G)可能与减压过快有关,实际操作中需引起重视;⑤止血:主要为脑组织表面渗血,予以压迫止血为主,均在显微镜下操作,减少对脑组织的损伤及癫痫的发生;⑥术后硬膜下常规留置引流管,先夹闭,根据术后复查的CT是否有渗血决定是否尿激酶溶解,2~3天后拔管;⑦如硬膜缺失应予以修补,并回纳骨瓣达到解剖复位。
3.5术后处理
OCSDH由CSDH发展而来,切除后脑组织难以完全复张,可导致CSDH复发,目前研究发现阿托伐他汀能减少血肿和降低复发率,并改善神经功能,本组4例患者术后常规口服阿托伐他汀,20mg/天,1~3月,术后随访均未复发,但患者仍需继续定期复查。
综上所述,OCSDH需术前仔细阅读CT或和MRI影像学资料,术中手术切口的精准设计、显微镜下操作、合理切除包膜、严密止血、避免减压过快及大脑表面皮层的损伤,术后口服阿托伐他汀,可减少术后并发症及降低血肿复发率,提高治疗疗效。
原始出处:
王年华,袁辉纯,何俊,郑涛,陈德顺,成晶晟,徐立新,冷海斌.机化型慢性硬膜下血肿的手术治疗[J].国际神经病学神经外科学杂志,2019,46(01):87-90.
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#慢性硬膜下血肿#
29
#硬膜下#
29
#手术治疗#
30
#血肿#
38
#硬膜下血肿#
36