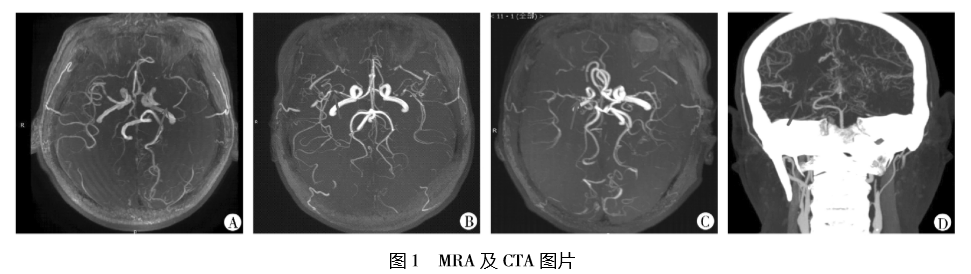
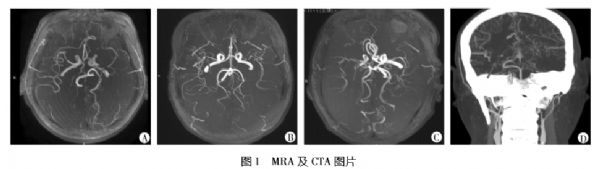
妊娠合并烟雾病4 例
2019-11-19 李珊珊 李雪言 闫珺 现代妇产科进展
烟雾病( Moyamoya 病) 是一种以进行性颈内动 脉和大脑前动脉或大脑中动脉狭窄或闭塞为特征, 在脑血管造影图像上形似“烟雾”的脑血管疾病[1]。 烟雾病的发病率在女性 20~30 岁达到高峰。因此, 女性更有可能在生育年龄被诊断为烟雾病[2]。妊 娠期高雌激素水平、血流动力学改变和循环血容量 的增加,再加上烟雾病引起的脑血流动力学不稳定, 可能增加妊娠期间的脑血管事件[3-5],危及母儿生

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言