近34万人研究:睡个好觉防糖尿病!效果堪比大幅减重!
2022-04-20 LILYMED MedSci原创
Diabetes Care:评估睡眠性状对糖化血红蛋白的因果作用:一项孟德尔随机化研究
实验研究表明,减少睡眠时间或中断睡眠会导致胰岛素抵抗和血糖水平升高。前瞻性研究的系统综述和荟萃分析一致发现,睡眠时间较短和较长与2型糖尿病(T2D)的高风险相关。观察性研究也表明,失眠、白天小睡和睡眠类型(偏好晚睡)与较高的T2D风险相关。然而,由于残留混淆(例如,身体活动和饮食)和反向因果关系(例如,夜尿症和神经性疼痛)的潜在偏差,这些数据的因果关系尚不明确。

孟德尔随机化(MR)分析,使用遗传变异作为工具变量来评估暴露对结果的因果影响,比传统的观察性多变量回归(MVR)更不容易混淆或逆转因果关系。因此,在评估因果关系时,这两种方法结果的一致性增加了可信度。最近发表的双样本MR (2SMR)研究发现,睡眠时间对T2D和/或相关血糖特征的因果影响几乎没有一致的证据。但了解睡眠特征对普通人群血糖水平的影响可能对预防糖尿病产生深远的公共健康影响。因此本研究旨在探讨睡眠特征(例如失眠、睡眠时间、白天嗜睡、白天小睡和时型) 对平均血糖水平的影响,这些特征由糖化血红蛋白(HbA1c)(主要结局)和一般人群中的葡萄糖(次要结局)评估。

基线特征
在336999名参与者中,平均(SD)年龄为56.9(8.0)岁,54%为女性;4.6%的参与者患有糖尿病,3%的HbA1c≥48 mmol/mol, 0.5%诊断为睡眠呼吸暂停;28%的人报告经常有失眠症状;平均睡眠时间为7.2 (1.1)小时;3%的人表示白天经常困倦;5%的人报告白天经常午睡;24%的人报告有明确的早晨睡眠类型;8%的人报告有明确的夜间睡眠类型。无糖尿病患者糖化血红蛋白中位(四分位数)为35 (33,37)mmol/mol,糖尿病患者糖化血红蛋白中位(43,59)mmol/mol;相应的非空腹血糖水平为4.9 (4.6,5.3)mmol/L和6.6 (5.3,9.0)mmol/L。
睡眠特征与HbA1c和葡萄糖水平的关联
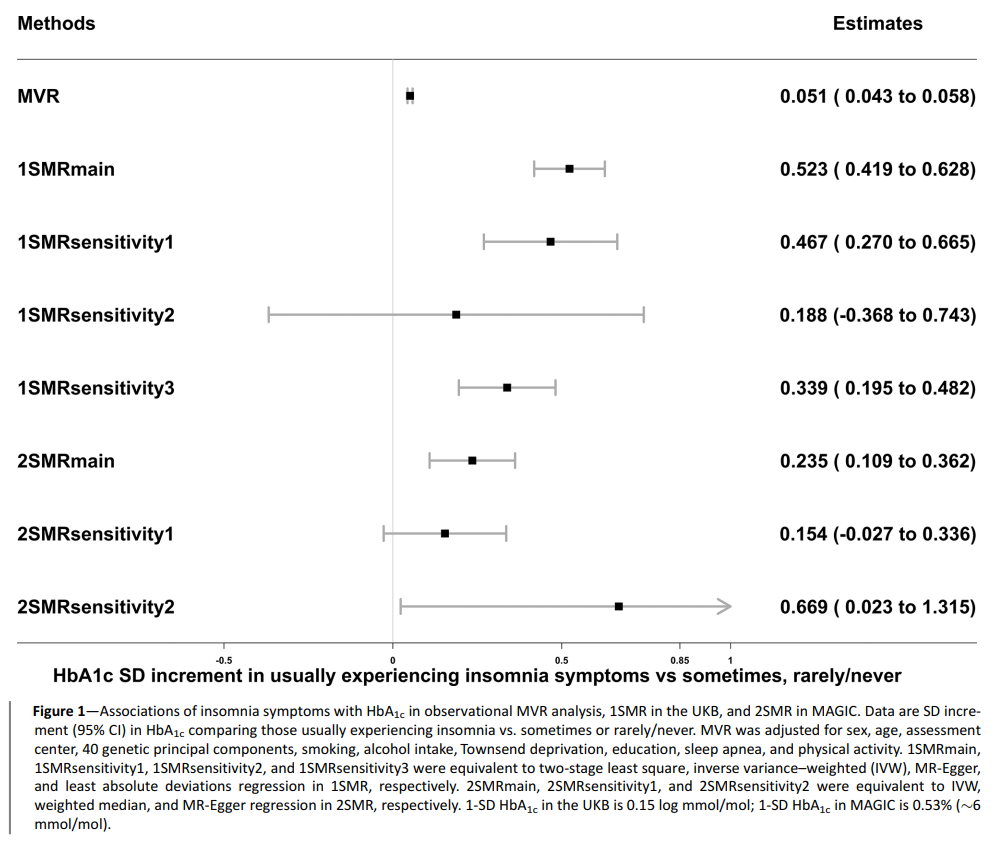
所有的分析都有一致的证据表明,更频繁的失眠症状(通常vs.有时或很少/从不)导致更高的糖化血红蛋白水平(MVR 0.05 [95% CI 0.04-0.06] SD单位;1SMRmain 0.52 (0.42 - -0.63);2 SMRmain 0.24 [0.11 - -0.36]);敏感性分析的结果与1SMRmain和2SMRmain的结果一致(图1)。
作为连续变量,较长的24小时睡眠时间与MVR(−0.006 [95% CI−0.010 -−0.003]SD单位)和1SMRmain分析(−0.11[−0.15 -−0.07])中较低的糖化血红蛋白水平相关,但在1SMR多效性鲁敏性分析中接近0;2SMR分析不支持强烈的因果关系(图2)。

在MVR分析中,短睡眠(≤6 h)和长睡眠(≥9 h)作为二元变量,与正常睡眠7-8小时的人相比,均与HbA1c较高相关(短睡眠0.06 [95% CI 0.05-0.07] SD单位);长睡眠0.08[0.07-0.09])。然而,在1SMRmain分析中,有证据表明,短睡眠时间会增加HbA1c(0.33[0.15-0.50]),而长睡眠时间会降低HbA1c(−0.50[−0.99 -−0.01])。相应的1SMR多效性-鲁棒灵敏度分析方向相似,但CI较宽。2SMR估计不支持短睡眠时间与HbA1c的任何关联,但表明较长的睡眠与较低的HbA1c相关(图2)。
MVR和1SMRmain显示白天嗜睡更频繁(MVR 0.086 [95% CI 0.079-0.093] SD单位;1SMRmain 0.14[0.02-0.27])和日间小睡(MVR 0.087 [0.081-0.093];1SMRmain 0.09[0.03-0.14])与较高的HbA1c水平相关,尽管1SMR敏感性分析,以及所有2SMR分析都不支持因果效应(图3)。

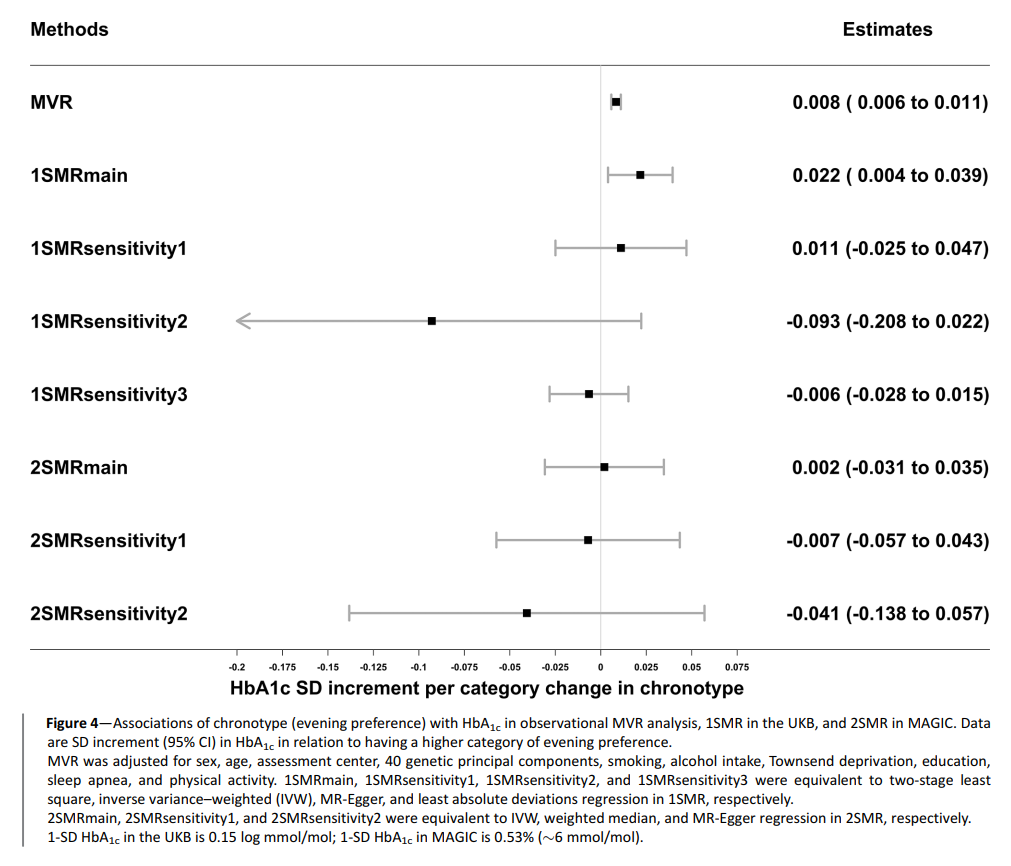
晚间偏好与MVR (0.008 [95% CI 0.006-0.011] SD单位)和1SMRmain(0.022[0.004-0.039])较高的糖化血红蛋白水平相关。然而,这些结果被衰减,并在所有1SMR多效性鲁棒灵敏度分析和2SMR分析中包含零值(图4)。
在不同的研究设计及其不同假设的敏感性分析中,一致的证据表明,频繁的失眠症状会增加HbA1c水平。支持其他睡眠特征对HbA1c和葡萄糖水平的因果影响的证据较弱且不太一致。
总之,本研究通过MVR、1SMR和2SMR研究提出了强有力的证据,表明频繁失眠症状导致HbA1c升高。因此,改善失眠的生活方式和/或药物干预可能有助于预防T2D。了解失眠症状对高血糖影响的机制有助于确定治疗策略或预防T2D的新药物靶点。
原文来源:
Liu J, Richmond RC, Bowden J, Barry C, Dashti HS, Daghlas I, Lane JM, Jones SE, Wood AR, Frayling TM, Wright AK, Carr MJ, Anderson SG, Emsley RA, Ray DW, Weedon MN, Saxena R, Lawlor DA, Rutter MK. Assessing the Causal Role of Sleep Traits on Glycated Hemoglobin: A Mendelian Randomization Study. Diabetes Care. 2022 Apr 1;45(4):772-781. doi: 10.2337/dc21-0089. PMID: 35349659.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













