患者突发呕吐伴神志不清,脑干出血10ml,如何救治?
2020-04-08 孙树杰 唐洲平 医学界神经病学频道
如果说大脑是司令部,那脑干就是司令部的总司令,因为它是心血管中枢和呼吸中枢。
如果说大脑是司令部,那脑干就是司令部的总司令,因为它是心血管中枢和呼吸中枢。
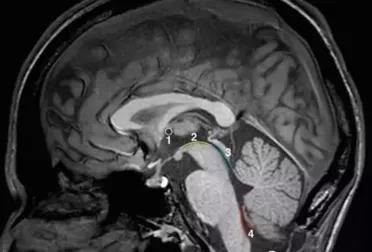
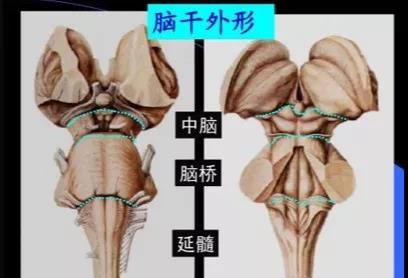
脑干位于大脑下方,是大脑和脊髓之间的较小部分,呈不规则的柱状形。脑干自上而下由中脑、脑桥、延髓三部分组成。延髓下连脊髓。
脑干出血约占自发性脑出血的10%,是最凶险的脑卒中之一。有文献报道脑干血肿病死率极高,出血量5ml以下死亡率达70%左右;出血量5ml以上死亡率≧90%,出血量>10ml死亡率几乎达100%。
目前脑干出血的外科治疗仍然存在争议,对于海绵状血管畸形导致的脑干出血多积极手术治疗,而对于高血压脑干出血病人多不建议手术治疗。然而保守治疗的重症患者(出血量>5mL,GCS<9分)常出现不可逆转的神经功能缺陷及高死亡率。近些年随着现代神经影像学方法和显微技术的进步,以及三维影像、增强现实等定位技术的出现和应用,脑干出血可选择性地实施外科干预。
也就是说脑干出血虽极为凶险,但也可以通过一定的外科干预将患者从死神手上拉回来。
目前,对于脑干出血的治疗原则:出血量<5ml,保守治疗;出血量≥5ml,手术治疗。
如何手术治疗?我们来看一例脑干血肿高达10ml的患者:
患者邓某某,男性,50岁,以“突发呕吐伴神志不清,小便失禁 1 小时”为主诉急诊入当地院。头颅CT检测显示:右侧脑干桥脑出血3ml破入第四脑室并两侧基底节区腔隙灶,给予甘露醇等对症处理后急送至上级医院,收住神经外科。
既往高血压病史多年。体检:体温36℃、血压210/132mmHg、脉搏85 次/分,呼吸 17次/分。神志不清、躁动,压眶及疼痛刺激有反应,被动体位。双侧瞳孔等大等圆,直径约3.0mm,对光反射迟钝。
听诊两下肺可闻及干湿性鸣音。听诊双肺呼吸运动度对称,呼吸平稳,节律整齐,叩诊双肺呈清音。四肢肌张力偏高,双侧巴氏征阳性。
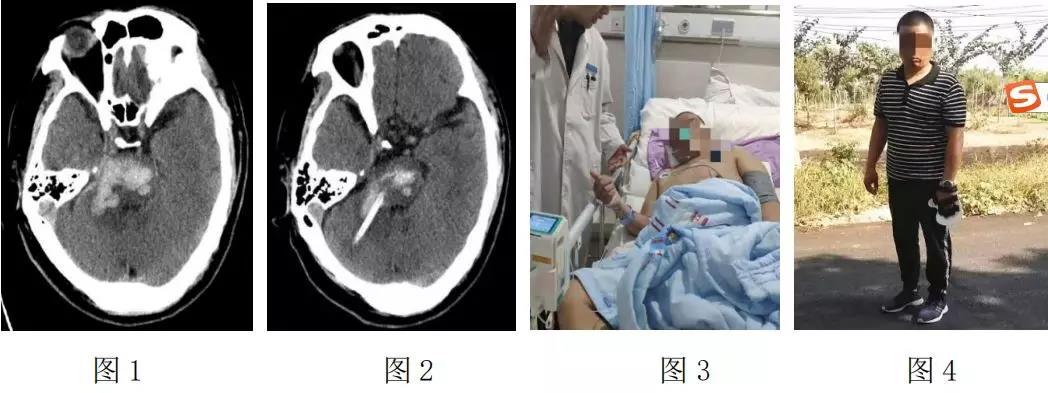
诊断为:1.急性脑出血;2.高血压病3级(极高危);3.吸入性肺炎。入院25h后,患者逐渐出现呼吸急促浅快,血氧饱和度明显下降,立即予以气管插管,复查头颅CT 后发现脑干出血增加至 10ml(见图 1)。
经积极术前准备,急诊送往手术室,在局麻下实施方体定向置管脑干血肿穿刺术,术中抽吸陈旧性血肿4ml,术后次日尿激酶注入,持续引流脑干血肿,复查 CT 见血肿大部分已清除(见图 2)。
术后第 5 天,神志朦胧,刺激有反应。术后 10 天,呼之可应,由EICU转出治疗。半个月后,神志清醒,转入康复科治疗(见图 3)。
术后 5 个月,左侧肢体肌力近Ⅴ级,除左手五指伸困难,可站立行走和骑摩托车,生活自理(见图 4)。
这个微创手术成功将患者从死神手上拽回来。要知道脑干出血手术以前是禁区,这样的患者病死率几乎是100%,还好现在已有突破——利用微创术治疗脑干出血。但这个手术要严格遵守适应证,避免做了手术,人救活了却是植物状态,给家庭和社会造成沉重的负担。
接下来,我们来详细讲述这个手术。
方体定向置管吸引术治疗高血压性脑干出血是根据 CT 扫描所提供的脑干出血立体定位参数确定在头的前额部、颞部、顶部及枕部的垂直投影线和面,根据三面交点确定脑干血肿的中心靶点。相互垂直的三个平面和三个相互垂直的任意二个平面相交所形成的直线皆可做为穿刺置管入颅的路径,而另一平面所在的位置则作为入颅到达脑干血肿靶点深度的标志,这样就可以准确无误地到达所要进入的血肿靶点。
手术适应证
目前国内外尚无脑干出血微创穿刺手术适应症手术指征的统一的标准,一般认为如下情况可考虑选择脑干血肿穿刺手术治疗:
1.既往均有高血压病史,发病 6h 后,入院时收缩压≥120mmHg;
2.GCS 评分≤8 分;
3.出血量≥5ml;
4.生命体征如体温、瞳孔、呼吸等均出现不同程度紊乱;
5.家属知情同意手术。
手术禁忌证
1.脑干出血量<5ml;
2.深度昏迷,双侧瞳孔散大固定,发病后有自主呼吸停止血压低于 60mmHg 超过 30min;
3.经 CTA/DSA 确诊肿瘤卒中、动脉瘤、动静脉畸形、海绵状血管瘤;
4.凝血功能障碍和血液性疾病;
5.脑干功能衰竭征象;
6.严重心、肝、肾功能不全;
7.病人家属拒绝手术治疗。
手术方法
定位方法
按皮肤穿刺点分为额顶、枕上和枕下方体定向置管吸引术。以枕下方法最为常用,介绍如下:
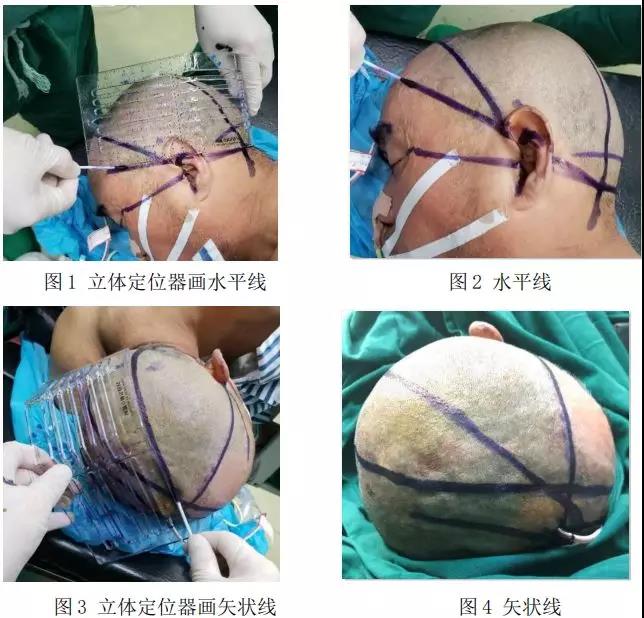
1)画出基础定位线:患者备皮后,安静状态下仰卧位,以眉间中点作为起始点,将颅脑立体定位器短板、中间板、长板分别紧贴前额、顶部,选正中间条孔通过起始点,用画线棉签或笔顺中央条孔画出正中矢状线向后延续经枕外隆突达到颈后项部。将立体定位器的一侧长板边缘对准手术侧外眦和外耳道的连线,画出 OM线,延续至颈项后对侧。
2)标记血肿靶点投影及路径:侧卧位,根据 CT 影像血肿靶点距 OM 线的距离,投影在头部手术侧的颞侧(桥脑出血靶点在外耳道上 2cm 左右处),确定枕下穿刺点(在距正中线旁开 5-6cm,横窦体表投影线下 2-3cm),将颅脑立体定位器短板垂直于正中矢状线,用画线棉签或笔画出颞侧点和枕下穿刺点的连线,确立血肿的水平面(见图 1、2)。根据血肿靶点在顶或额部投影点的位置,用定位器画出血肿的矢状线,确立血肿的矢状面(见图 3、4)。上述矢状面和水平面的垂直交线即为脑干血肿穿刺的路径,其深度为 9-10cm。
手术操作
1)将患者推入微创手术室或复合手术室(抢救患者也可在危重病房床旁进行),安置患者于适宜体位,连接好吸氧管、心电监护,建立静脉通道,观察并记录瞳孔大小及生命体征,并注意术中不断观察其变化情况。
2)头部画线定位后,常规消毒,铺手术巾。
3)同侧侧脑室穿刺置管,测颅内压。摆放脑室外流装置。
4)麻醉方式采用局麻或全麻,用手术刀在枕下穿刺点切开约 0.5cm,用凹颅钻建一至枕骨的皮下通道,定向颅钻钻透枕骨(见图 5),用凹颅钻扩张钻孔并清除残余骨屑。安装锁骨器,脑膜针刺破脑膜,探棒尺扩张脑膜切口,建立至靶点的预通道。先用脑针向血肿中心靶点试抽少量陈旧血后,置入脑干血肿吸引管,抽吸陈旧血 2-5ml 后(见图 6),留置该管于血肿残血腔内,接通管外端的血肿引流袋,包扎后返回病房或复查 CT 了解术后颅内血肿引流情况。
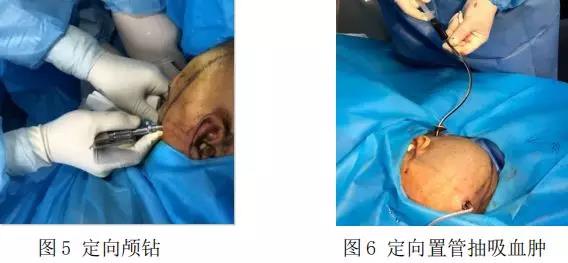
手术注意事项
1)脑干血肿定位画线时,一定要坚持方体定位原理,确保各个交角均为直角;
2)使用颅脑立体定位器短板时需注意,在颞侧投影画线时颅脑半径距离线要与矢状线重叠;额顶侧投影画线时,短板半径线要与 OM 线平行;
3)开始钻颅时先垂直颅骨表面,在颅骨表面轻钻一凹槽,然后根据穿刺钻颅的平面方向,调整定向颅钻的方向;
4)根据颅骨的厚薄,调整钻头长度,以防止钻头刺入过深损伤硬脑膜;
5)术中不求一次性彻底清除血肿,抽吸过程强调缓慢、间断、非阻力化、只排血,不损伤脑组织;
6)穿刺颅骨时,勿伤及骨下枕矢状窦、横窦及乙状窦等静脉窦;
7)脑干穿刺勿伤及脑干网状上行激动系统和小脑齿状核、脑干面神经核、三叉神经主核、动眼神经核等重要神经核团。并注意置管过深,有损伤脑干的风险;
8)术中发生血压下降、生命指征显著变化,需停止手术操作,待生命指征平稳后继续手术;
9)先穿侧脑室,后穿脑干血肿;如侧脑室引流,拔引流管时遵循先拔脑干引流管,后拔侧脑室引流管的原则;
10)残血引流不畅时,术后次日,可注入尿激酶 2-3 万 U,3ml 生理盐水配制,1 次/d,CT 显示残血量≤2ml 拔管。避免长时间置管,留管时间≤1 周;
11)强调脑干出血穿刺置管治疗操作的规范性和无菌性,防止误穿,脑干受损出血和感染。
最后,我们再小结一下:
脑干血肿的术前定位很重要;
术中穿刺方向是成功的基础;
穿刺进入血肿的位置对愈后起决定作用;
起病72h内是最佳手术时机;
延髓出血预后最差。
专家简介

唐洲平教授
教授,主任医师,博士生导师。华中科技大学国际医学中心副指挥长、华中科技大学同济医学院附属同济医院光谷院区副院长、华中科技大学同济医学院附属同济医院神经科教研室副主任
学术任职:国家卫健委脑防委出血性卒中神经内科专委会副主任委员、中国医师协会神经修复专委会副主任委员、中国医师协会急诊分会神经急诊专委会副主任委员、中国卒中学会脑血管病高危人群管理分会副主任委员、武汉医学会神经内科分会副主任委员。
学术贡献:主持国自然面上项目、湖北省卫生厅基金共14项,其中脑出血微创治疗相关5项;发表相关科研论文 200 余篇,被引频次近 1800 次,其中在NEUROLOGY、 MOL NEUROBIOL 等国际权威期刊发表SCI论文 50 篇,总影响因子达120;创办《脑出血》杂志并任主编,任《Brain Hemorrhages》执行主编;作为负责人或成员先后获教育部科技进步二等奖、贵州医学科技一等奖、上海市科技三等奖、同济医院新技术新业务奖项3次;项目“脑出血精准微创治疗体系的创立与推广应用”获得2019年湖北省科技进步一等奖(排名第一)。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















了解一下
97
#神志不清#
39