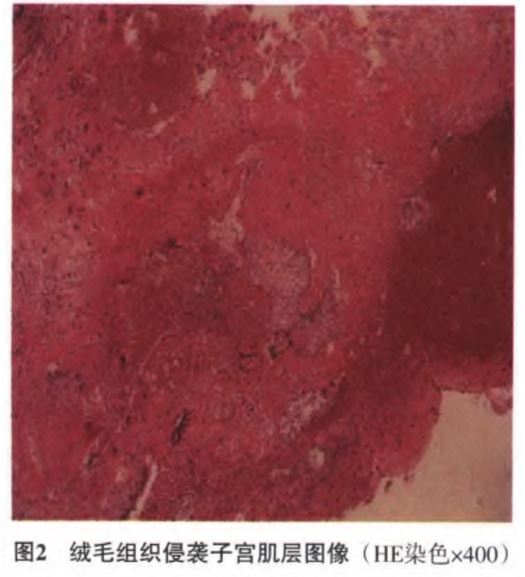
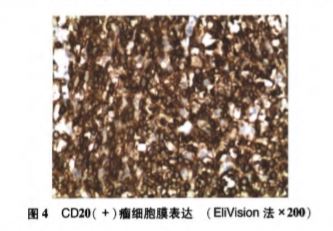
子宫肌壁间妊娠MRI表现一例
2019-07-14 孔俊沣 曾文兵 吴炅 临床放射学杂志
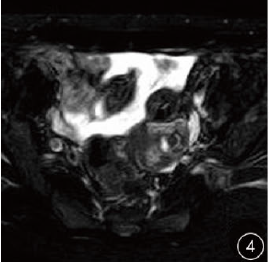
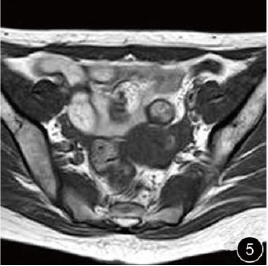
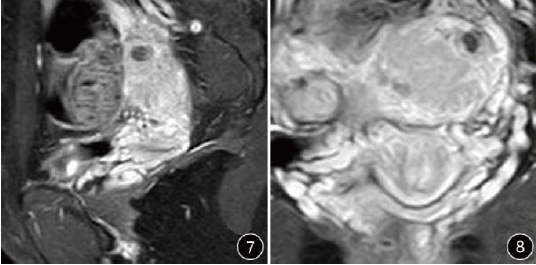
患者女,27岁。孕3产1流2,因停经49天,阴道不规则流血7天,超声示左侧宫角区异常回声,以“宫角妊娠?”收入院。患者入院前9天自测尿妊娠试验呈阳性,伴恶心、尿频等早孕反应,7天前阴道流血,量少,呈黑褐色。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言