糖化血红蛋白测不出?务必要警惕这个原因
2020-04-20 长沙市中心医院 严湘红 检验医学网
糖化血红蛋白(glycated hemoglobin A1c,HbA1c)是血红蛋白的一个子类,它是血红蛋白β链N末端缬氨酸残基和葡萄糖结合后所形成的一种稳定化合物。
“喂,您好,请问是检验科吗?”
“您好,我这里是检验科,请问有什么事情吗?”
“我是XX科,我有个病人查了个糖化血红蛋白,怎么说测不出结果呢?”
(测不出的糖化血红蛋白?十有八九又是“它”在捣鬼。)
“这样啊,您稍安勿躁,听我慢慢说来……”
01小小“糖化”不简单
糖化血红蛋白(glycated hemoglobin A1c,HbA1c)是血红蛋白的一个子类,它是血红蛋白β链N末端缬氨酸残基和葡萄糖结合后所形成的一种稳定化合物。HbA1c能够反映机体6~8周内的平均血糖浓度,因而成为监测糖尿病患者血糖情况的金标准,也为糖尿病患者降糖治疗提供重要依据。2010年,美国糖尿病协会(ADA)首次将“HbA1c≥6.5%”作为糖尿病的诊断指标纳入其《糖尿病治疗指南》,因此HbA1c在临床上的使用范围已经从糖尿病的治疗监测扩展成为糖尿病的诊断指标。
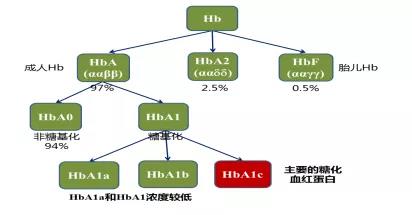
图1 糖化血红蛋白
02测不出的HbA1c,到底是谁在捣鬼?
思绪回到这例测不出的HbA1c上来,看看这个病例到底怎么回事:
患者,女,57岁,来院体检。仪器报警“HbA1c比例检测不出”,复查仍然报警测不出。查看当天HbA1c质控标本检测结果均在控,其他患者HbA1c检测结果与血糖检测结果方向也基本一致(通常情况下,血糖高时,HbA1c结果也高;血糖正常时,HbA1c结果也正常)。再查看色谱图,发现该患者HbA1c图谱与正常HbA1c图谱相比,多出了一个未知峰(图2-1)。

图2 HbA1c检测结果(1图为体检患者图谱,2图为正常人图谱)
从机理上来看,影响HbA1c浓度的主要有三个因素:一是患者的平均血糖水平,二是红细胞寿命,最后就是血红蛋白的糖基化速率。当机体平均血糖水平越高、红细胞寿命越长、血红蛋白糖基化速率越快,则HbA1c浓度越高。该例患者的血糖水平、红细胞形态均正常(图3),HbA1c检测为什么会测不出结果呢?
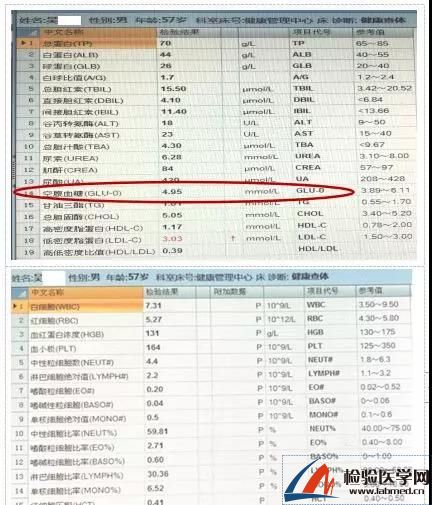
图3 血糖和血常规结果
再看看HbA1c的检测方法,目前主要有三类方法:
第一类,基于糖化血红蛋白与非糖基化的血红蛋白所带电荷不同来区分HbA0和HbA1c,包括离子交换高压液相色谱法(IE-HPLC)、毛细管电泳法等;
第二类,根据糖化血红蛋白和非糖基化的血红蛋白的结构差异,如硼酸盐亲和层析色谱法、免疫学方法等;
第三类,化学分析技术,如比色法和分光光度法。
其中第一、二类方法抗干扰能力强成为HbA1c的主流检测方法,第三类多已淘汰。
我科HbA1c的检测是采用离子交换高效液相色谱法进行的。
既然不是红细胞寿命的问题,检测方法也是主流的,那会不会是这个患者血液中存在变异的血红蛋白在捣鬼?带着疑问,我们加做了一个血红蛋白电泳检测。
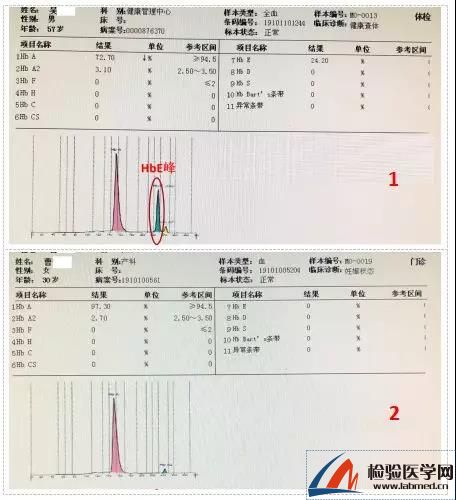
图4 血红蛋白电泳图谱(1图为体检患者结果;2图为正常电泳结果)
这时,血红蛋白电泳显示患者体内存在异常血红蛋白——HbE(图4-1),一切都真相大白了。原来,正是“它”在捣鬼。很多情况下,变异血红蛋白与正常血红蛋白的不同点,仅仅在于一个位点的氨基酸的改变,从而改变了血红蛋白表面电荷的分布。由于离子交换HPLC检测系统上血红蛋白变异体不能与HbA0或HbA1c有效分离,这才导致出现了未知峰,仪器报警HbA1c无法检测。
03总结
综上看出,HbA1c的检测结果不仅与患者的平均血糖水平、红细胞寿命和血红蛋白的糖基化速率有关,还与血红蛋白的自身特点有关。人体中存在血红蛋白变异体,其中以HbS、HbC、HbD和HbE最为常见。而血红蛋白变异体有可能引起红细胞寿命和血红蛋白糖化速率的变化,从而导致HbA1c结果与患者的临床表现以及其他实验室指标相矛盾,甚至出现HbA1c无法检出的情况。
随着糖尿病的发病率逐年提高及血红蛋白变异体分布人群的逐渐扩大,常见血红蛋白变异体对于HbA1c结果解读的影响显得越来越重要。因此,当临床上出现HbA1c结果与血糖水平指标(包括空腹、餐后2小时、连续血糖监测)不符合甚至出现HbA1c无法检出结果时,应考虑到血红蛋白变异体干扰了HbA1c检测的可能。通过对HbA1c检测反应图谱的回顾分析,同时完善血红蛋白电泳等相关检测,了解血红蛋白变异体对红细胞寿命和血红蛋白糖化速率的影响,才能更好的解读糖化血红蛋白结果,了解这部分人群的实际平均血糖水平。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













学习
90
学习了,学习了
90