一、胰腺脓肿
临床上并不多见,男女比例2 ∶1 , 发病年龄20 ~ 70 岁。
(一)病因:多继发于胰腺外伤和胰腺炎,由于激活的胰酶对胰腺本身以及周围组织的直接损害, 而发生缺血坏死及渗出。坏死的脂肪组织和渗出液是细菌良好的培养基, 来自全身或局部的细菌易引起继发感染而发生脓肿。致病菌最多为大肠杆菌、变形杆菌、产气杆菌、葡萄球菌,多数患者为多种细菌混合感染。
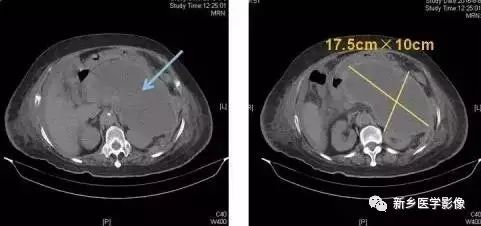
(二)临床表现:胰腺脓肿常在胰腺外伤或急性胰腺炎后1 ~ 2 周形成, 主要表现为上腹痛、压痛和脓毒血症, 即所谓的“胰腺脓肿三联征” 。腹痛常呈持续性由轻度转为中重度, 几乎100 %的患者有上腹部压痛, 触痛明显处常为脓肿所在部位。90 %的患者有发热、恶心呕吐、心跳加快、呼吸浅等症状。
(三)影像学诊断:X 线平片如出现胃及空肠胀气、小网膜囊液平或气泡可提示胰腺脓肿, 但无特异性。CT 是诊断胰腺脓肿较好的方法, 胰腺脓肿可位于胰腺内或胰周, 类圆形或不规则形, 边界清楚表示脓肿周围纤维包裹,周围炎症明显者则边界不清。脓液密度略高于囊肿, 脓腔内出现气泡对诊断颇有帮助,但出现率仅有30 %~ 50 %。增强扫描脓肿壁有较明显强化, 对诊断也有帮助。
二、胰腺炎性肿块
慢性胰腺炎是临床上的常见疾病, 大多数胰腺炎的胰腺组织萎缩, 胰腺缩小, 但偶尔慢性胰腺炎也可表现为胰腺增大, 如果是胰腺局限性增大则表现为胰腺肿块, 需与胰腺肿瘤鉴别。胰腺炎性肿块临床上常有慢性胰腺炎的症状, 如腹痛、消瘦等,也可出现梗阻性黄疸,体检可触及腹部肿块。
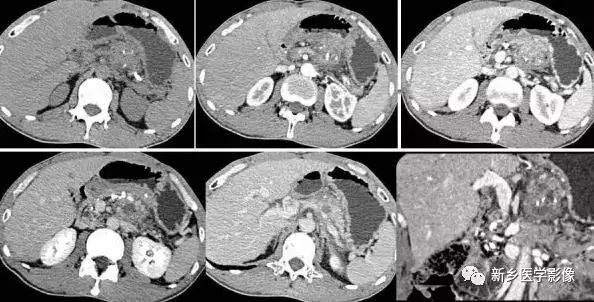
(一)病理:胰腺炎性肿块可位于胰腺任何部位,以胰腺头颈部多见, 其次为胰尾部, 与周围胰腺组织的界限欠清, 镜下可见淋巴细胞浸润、腺体成分减少以及纤维化。少数肿块内可有出血坏死, 其周围则常有纤维组织膜, 因而这种肿块边界会比较清楚。肿块外的胰腺组织常有慢性炎症, 因而也有不同程度的腺
体萎缩, 明显者可出现明显淋巴细胞浸润和纤维化。
(二)影像学诊断:胰腺炎性肿块的影像诊断比较困难。如果肿块外的胰腺组织也有明显的炎症和纤维化, 则肿块边界不清楚,C T 上肿块呈等密度, T 1WI 和T 2WI 上均呈等信号, 也可表现为混杂信号, 增强扫描肿块与周围胰腺组织强化程度一致(周围胰腺强化程度也降低)。这种炎性肿块诊断正确率相对较高 。如果肿块外的胰腺组织纤维化不明显,C T 上肿块呈低密度, T1WI 上肿块信号低于周围胰腺, T 2WI 信号肿块可低于周围胰腺或呈混杂信号,在CT 或M RI 增强扫描时肿块强化程度不及周围胰腺组织, 因而呈边界较清楚的低密度或低信号, 这种炎性肿块与胰腺肿瘤鉴别困难 , 常需要穿刺活检。如果病灶内有明显出血坏死,则肿块在C T 呈不均匀低密度, 增强后肿块强化不明显, 与周围组织界限清楚。“胰管穿过征” 对鉴别炎症性肿块与胰腺癌颇有价值, 所谓胰管穿过征即肿块区域有通畅的主胰管穿过,常提示为炎性肿块,而胰腺癌肿块区域的主胰管则常有中断或不规则狭窄。
三、自身免疫性胰腺炎
自身免疫性胰腺炎是与自身免疫异常有关的胰腺慢性炎症性病变, 与普通的慢性胰腺炎不同,本病应用类固醇类药物治疗有效, 胰腺的形态和功能可恢复至正常。本病好发于中老年, 女性略多于男性,可合并有其他自身免疫性疾病。
(一)病因:本病的具体病因不明, 但与自身免疫异常有关,部分患者合并有其他自身免疫性疾病或胶原性疾病。
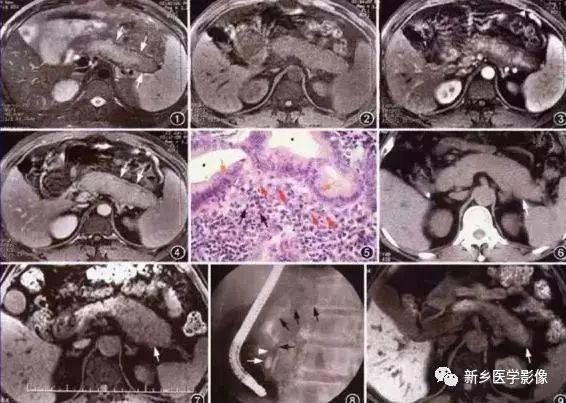
(二)病理:胰腺常有弥漫性肿大,组织病理学上表现为伴有淋巴细胞浸润的纤维化改变, 胰管也常有炎性细胞浸润,胰腺包膜纤维增生。
(三)临床表现:患者血清γ-球蛋白和I gG 升高,出现胰腺抗原的自身抗体, 胰腺外分泌功能减退, 消化不良, 体重减轻等。类固醇类药物治疗后上述临床表现可得以缓解或消失。
(四)影像学诊断:本病的影像学表现颇具特点 。CT 或M RI 均可表现为胰腺弥漫增大, T1WI 上胰腺组织信号强度减低。动态增强扫描动脉期胰腺组织强化减弱,但出现延迟增强。病变区胰腺周围可见包膜样环状影, CT 呈低密度, T1WI 和T2WI 上均为低信号强度,增强扫描有延时强化。E RCP 可见胰管广泛不规则狭窄。胰周脂肪组织内常没有明显炎症性改变。典型的影像学表现结合临床的免疫学检查指标, 本病的诊断应该不难, 对诊断困难的病例可采用类固醇药物试验性治疗, 治疗后上述影像学改变常可恢复正常
四、特发性纤维性胰腺炎
特发性纤维性胰腺炎是儿童及青年人的一种罕见的胰腺特发性炎症病变,常引起梗阻性黄疸,好发年龄为4 个月到20 岁,平均10 岁, 男性多见。本病的诊断颇为重要, 采用胆肠吻合手术,几乎所有的患者均有很好的疗效。
(一)病因:本病病因不明,有人认为与自身免疫或病毒感染有关,但均无明确的依据。
(二)病理:本病的病理学表现与普通胰腺炎明显不同,本病的胰腺腺泡结构和胰岛细胞保留完好, 胰腺内纤维胶原索条弥漫浸润,可有或无急性、慢性炎症细胞浸润。
(三)临床表现:多数病例最早出现的症状为慢性腹痛,但此时胰腺酶学和胆色素检查常为正常或仅有轻微升高, 因而难以确诊。一般直到出现黄疸临床上才引起重视, 此时血直接胆红素升高,肝脏多种酶可有升高,影像学检查发现梗阻性黄疸。
(四)影像学诊断:本病可表现为胰腺弥漫增大,无局限性肿块,无胰周炎症表现,少数患者可有胰腺局限性密度减低。常有肝内外胆管扩张, 胰腺段胆管鼠尾状狭窄。本病的影像学表现不具特征性 , 结合病史和发病年龄对诊断有一定意义, 诊断困难者仍需要穿刺活检。
五、胰腺结核
胰腺结核少见, 多与腹部其他脏器结核同时存在,孤立的胰腺结核则更为罕见。大多数患者有结核病的全身中毒症状以及上腹部胀痛等。胰腺结核在影像学上有时与胰腺肿瘤鉴别较困难, 可表现为胰腺弥漫性或局限性肿胀、胰腺及胰周钙化, 少数患者可见寒性脓肿。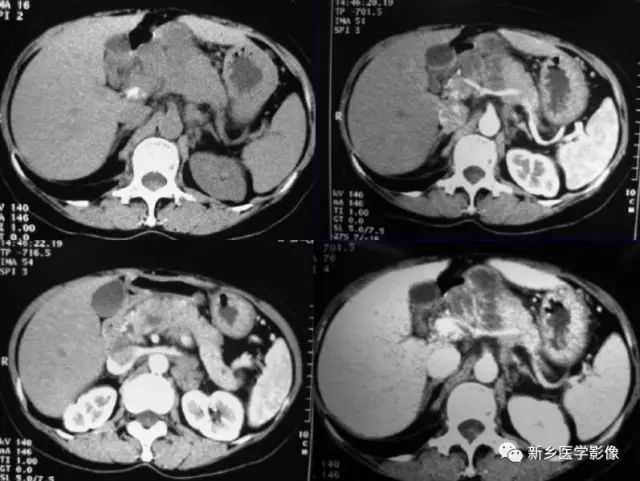
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







