瑞金医院:新型冠状病毒感染相关心肌炎诊断及治疗建议
2023-01-05 上海交通大学医学院附属瑞金医院 上海交通大学医学院附属瑞金医院 发表于安徽省
早期甄别,规范诊治,有序分诊,瑞金医院特制定本建议供临床使用。
新型冠状病毒感染(corona virus disease 2019, COVID-19)者中有一定比例会出现心肌受累损伤,导致心肌炎甚至暴发性心肌炎。为早期甄别,规范诊治,有序分诊,瑞金医院特制定本建议供临床使用。
1. 定义[1]
1.1 COVID-19相关心肌炎(myocarditis)
指疑似或确诊COVID-19患者,出现心肌损伤症状(如:胸痛、呼吸困难、心悸、晕厥等),伴心肌损伤标志物 [心肌肌钙蛋白I (cardiac troponin I, cTnI) 或心肌肌钙蛋白T (cardiac troponin T, cTnT)] 升高,心电图/心超/心脏磁共振(cardiac magnetic resonance, CMR)异常和/或心肌组织病理异常。诊断需排除阻塞性冠状动脉疾病。
1.2 COVID-19相关心肌受累 (myocardial involvement)
指疑似或确诊COVID-19患者,存在心肌损伤检查异常发现(如新发的心电图、心超、CMR和/或心肌组织病理异常),但尚不符合心肌炎诊断标准。此类患者可伴或不伴有心肌损伤症状及心肌损伤标志物(cTnI/cTnT)升高。
1.3 COVID-19相关心肌损伤 (myocardial injury)
指疑似或确诊COVID-19患者,出现心肌损伤标志物(cTnI/cTnT)升高超过99%参考值范围上限。
2. 流行病学
COVID-19相关心肌炎的总体发病率尚无明确统计。据报道,20岁以下人群中COVID-19相关心肌炎发病率约0.45‰[2]。一项纳入5.6万例COVID-19住院患者的全球多中心调查研究显示,COVID-19相关心肌炎发病率约2.4~4.1‰,其中57.4%患者不合并肺炎,38.9%患者出现暴发性心肌炎[3]。
常见的危险因素包括高龄、男性、基础心脏病史、肥胖、糖尿病、高血压、免疫抑制状态及存在严重的系统性疾病[4-6]。
3. 诊断
3.1 症状
常于感染后数日至数周出现非特异性症状,以发热、呼吸困难、咳嗽及胸痛最常见[7]。可有心悸、胸闷、活动耐量下降等,要注意晕厥[8]。症状多于3月内缓解,也有少数患者症状可持续1年以上[9]。
其中,暴发性心肌炎以起病急骤、进展迅速为特点,很快出现心力衰竭、循环衰竭及各种恶性心律失常,并可伴有呼吸衰竭和肝肾功能衰竭,早期病死率极高,需尽早识别[10]。
3.2 辅助检查
3.2.1 实验室检查:
可有心肌损伤标志物(cTnI/cTnT、肌酸激酶及其同工酶、乳酸脱氢酶、肌红蛋白等)升高,且多无明显酶峰,若持续增高则提示心肌损伤进行性加重,预后不良。其中cTnI/cTnT敏感性和特异性最高[10]。
此外,脑钠肽(brain natriuretic peptide, BNP)或N末端脑钠肽前体(N-terminal pro-B type natriuretic peptide, NT-proBNP)水平升高常提示心功能受损,是诊断心力衰竭及其严重性、预后判断的重要指标。但与心肌损伤标志物相比有一定滞后性,需注意监测[10]。
同时,建议所有患者完善血常规、尿常规、肝功能、肾功能、电解质、DIC、血气分析、肠道病毒检测、胸部CT等检查。
3.2.2心电图:
敏感性高,特异性低。常见表现包括:窦性心动过速、频发房性早搏或室性早搏、广泛性T波倒置、ST段抬高且无对应导联ST段压低、QRS波时限延长等。出现新发的束支阻滞或房室传导阻滞、肢体导联(特别是胸前导联)低电压时,常提示预后不良。心电图变化可非常迅速,应密切监测,必要时行18导联心电图检查[10]。
3.2.3心脏超声:
对诊断及随访非常重要。可见如下变化: 室壁运动异常(不按冠脉供血区域分布)、室壁应变异常、室间隔或心室壁稍增厚(心肌炎性水肿所致)。病变累及心包时可出现心包积液[11]。多数患者心腔大小正常,仅少数患者伴心腔扩大。严重时可出现弥漫性室壁运动减低和心脏收缩功能异常。当出现典型的室壁节段运动异常时,需排查急性冠脉综合征[1, 10, 12]。
3.2.4 冠状动脉CTA:
部分患者表现为胸闷、胸痛,可能与炎症累及胸膜或心包相关,特别当心电图表现为ST段抬高、压低或T波倒置等,或合并心肌损伤标志物升高时,需排除阻塞性冠状动脉疾病。建议男性 ≥ 50岁及女性 ≥ 55岁者行冠状动脉CTA检查[1]。
3.2.5 心脏磁共振 CMR
无创检查,敏感性高,可提供包括心肌水肿、充血、坏死及纤维化等多种病理图像证据,典型表现包括:非缺血性延迟钆强化(late gadolinium enhancement, LGE),初始T1值(炎症及纤维化)和T2值(炎症及水肿)增高[2, 10]。CMR可提供心肌炎与缺血性心肌病及其他心肌病的鉴别[13]。对于所有怀疑心肌炎且血流动力学稳定者,均应推荐[1]。
3.2.6 经皮心内膜心肌活检:
若患者的临床症状突然加重,尤其是出现了恶性心律失常,且已排除阻塞性冠状动脉疾病者,需考虑行经皮心内膜心肌活检,明确诊断[14-16]。
3.3 COVID-19相关心肌炎诊断标准[1]
3.3.1 疑诊(possible myocarditis):
1)有心脏症状;2)心肌损伤标志物(cTnI/cTnT)升高;3)心电图和/或心超异常;但未行CMR检查或心内膜心肌活检,或CMR/心内膜心肌活检无急性心肌炎表现。
3.3.2 拟诊(probable myocarditis):
符合上述1)+ 2)+ 3)表现,伴COVID-19感染6个月内行CMR检查和/或心内膜心肌活检证实心肌炎改变。
3.3.3 确诊(definite myocarditis):
符合上述1)+ 2)+ 3)表现,伴CMR检查和/或心内膜心肌活检证实存在活动性心肌炎表现。
4. 治疗
4.1 针对COVID-19感染的处理
参见当前国家卫生健康委员会《新型冠状病毒肺炎诊疗方案(试行第九版)》[17]并实时追踪更新版。需特别关注抗病毒药物和心血管药物的相互作用 (图1),可使用网络工具(如Liverpool COVID-19 Interactions)查询或咨询临床药师。
4.2 针对心肌炎的处理
考虑COVID-19相关心肌炎诊断者,建议住院治疗[1]。治疗原则包括:卧床休息,支持治疗,保证充分热量供给;维持水、电解质与酸碱平衡;及时氧疗及呼吸支持,预防和治疗并发症[10]。
4.2.1 一般治疗
① 卧床休息,避免情绪激动;
② 营养支持:给予清淡、易消化而富含营养的饮食,少食多餐;
③ 及时氧疗:根据个体情况,选择鼻导管给氧、面罩给氧或经鼻高流量氧疗等;
④ 改善心肌能量代谢[10, 12]:磷酸肌酸钠 1 g/次,1~2 次/日,在 30~40分内静脉滴注;辅酶I 5 mg+ 5% 100 mL 葡萄糖(糖尿病者用生理盐水),静脉滴注,1 次/日;辅酶 Q10 10 mg/次,口服,3 次/日;曲美他嗪 20 mg/次,口服,3 次/日或曲美他嗪缓释片 35 mg/次,口服,2次/日;
⑤ 维生素 C:有利于减轻过度炎症反应。建议使用维生素C 10 g+ 5% 250 mL 葡萄糖(糖尿病者用生理盐水),静脉滴注,1 次/日,疗程 15至30日[12]。
4.2.2. 暴发性心肌炎治疗
暴发性心肌炎起病急骤、进展迅速,早期病死率高,应高度重视。临床上应尽早采用“以生命支持为基础的综合救治方案”[10]。
4.2.2.1 监护
所有暴发性心肌炎患者均应入住重症监护病房,严密监测生命体征、出入液体量、心电监护、血氧饱和度、实验室指标、床边胸片、床旁心超等。必要时行有创血流动力学监测,包括有创动脉血压、中心静脉压、肺毛细血管楔压或脉搏指示持续心输出量(pulse indicator continuous cardiac output, PiCCO)监测等[10]。
4.2.2.2静脉糖皮质激素治疗
激素具有抑制免疫、抗炎、抗休克等作用,减轻过度的免疫反应和炎症风暴对心肌的不良影响。暴发性心肌炎患者应尽早使用。但是目前国内外对静脉使用激素的剂量和疗程尚无统一认识,建议结合患者个体化情况,经多学科会诊 (multi-disciplinary treatment, MDT)专家组商定。
4.2.2.3静脉注射用免疫球蛋白(intra-venous immunoglobulin, IVIG) 治疗
IVIG具有抗病毒及抗炎双重作用,暴发性心肌炎患者应尽早使用。建议20~40 g/日,应用2日,此后10~20 g/日,持续应用5~7日[10]。
4.2.2.4 生命支持治疗
当暴发性心肌炎患者出现血流动力学不稳定时,应尽早给予生命支持治疗,包括循环支持、呼吸支持和肾脏替代治疗三方面[10]。
① 循环支持治疗:血流动力学不稳定者推荐尽早使用主动脉内球囊反搏(intra-aortic balloon pump, IABP)和/或体外膜肺氧合 (extracorporeal membrane oxygenation, ECMO)治疗。
② 呼吸支持治疗:伴呼吸功能障碍者推荐尽早给予呼吸支持治疗。
(1)高流量鼻导管氧疗或无创机械通气:当患者接受标准氧疗后呼吸窘迫和(或)低氧血症无法缓解时,可考虑使用高流量鼻导管氧疗或无创通气。若短时间(1~2 小时)内病情无改善甚至恶化,应及时进行气管插管和有创机械通气。
(2)有创机械通气:呼吸衰竭,尤其是有明显呼吸性和代谢性酸中毒并影响意识状态者必须使用。对于有呼吸急促、血氧饱和度在无创辅助通气下仍不能维持者应积极使用。
③ 血液净化及连续肾脏替代治疗(continuous renal replacement therapy, CRRT):可持续过滤去除毒素和细胞因子,并通过超滤减轻心脏负荷。暴发性心肌炎患者合并肾功能损伤时,应早期积极使用。
4.3合并症的治疗
4.3.1心力衰竭
合并心力衰竭患者,需尽快稳定血流动力学状态,改善低氧,维护脏器灌注和功能;纠正急性心力衰竭的病因和诱因;改善症状。出现急性心力衰竭须根据是否存在淤血(分为“湿”和“干”)和外周组织低灌注情况(分为“暖”和“冷”),按四型(“干暖”“干冷”“湿暖”和“湿冷”)分类并开展相应治疗。待急性心力衰竭症状稳定后,应尽早启用指南指导的慢性心力衰竭规范化治疗[18]。
4.3.2 心律失常
对因心律失常导致严重血流动力学障碍者,需立即纠正心律失常,对快速心律失常如心房颤动或心室颤动等应立即电复律,电复律不能纠正或纠正后复发,需兼用药物,通常在兼顾血压时可使用胺碘酮静脉注射。
对血流动力学相对稳定者,根据临床症状、心功能状态以及心律失常性质,选用适当治疗策略及抗心律失常药物;在心律失常纠正后应采取预防措施,尽力减少复发。
① 快速性心律失常:
1)新发快速房性心律失常时,若患者无高危血栓风险者,建议药物转复,优选胺碘酮。无转复指征患者,可以考虑西地兰、胺碘酮、艾司洛尔及地尔硫卓等控制心室率。
2)若有短阵室性心动过速或者频发室性早搏,可考虑使用胺碘酮。如为QT延长导致的室性心动过速,不应使用胺碘酮。
3)发生尖端扭转型室性心动过速时,静脉应用硫酸镁,建议血钾水平维持在4.5~5.0 mmol/L,血镁水平补充至≥ 2.0 mmol/L,通过药物(静脉异丙肾上腺素)或临时起搏使心室率提高至 ≥ 70 次/min,室性心动过速变为心室颤动时应立即进行电复律,并停用可能导致QT间期延长的药物。
4)急性期发生室性心动过速、心室颤动的患者,急性期及病情恢复后均不建议植入式心律复律除颤器(implantable cardioverter defibrillator, ICD)治疗[10, 12]。
① 缓慢性心律失常:1)若心室率 ≥ 40次/分,应明确心率变慢原因,去除病因。阿托品、茶碱类药物可应用于窦房结功能障碍或房室阻滞的患者。2)若心室率<40 次/分,或者因心率慢导致黑矇、晕厥、抽搐等脑缺血症状,应植入临时起搏器治疗,若无条件,可用阿托品或异丙肾上腺素维持心室率。3)急性期不建议植入永久起搏器,需观察2周以上,全身病情稳定后传导阻滞仍未恢复者,再考虑是否植入永久起搏器[10, 12]。
4.3.3. 休克
根据休克病因进行治疗。暴发性心肌炎合并大量出汗、呕吐、腹泻等导致容量不足情况时,可适当补液。根据血流动力学监测指标决定补液速度和剂量。
对心原性休克患者应迅速进行评估和治疗,治疗目标是增加心输出量,提升血压,改善重要脏器的灌注。治疗主要包括容量复苏与管理、正性肌力药物和血管收缩药,应持续监测脏器灌注和血流动力学,及时调整治疗。对于难治性心原性休克患者,应根据年龄、合并症及神经系统功能综合考虑是否进行短期机械辅助治疗[12]。
4.3.4 其他
伴有心包受累者,可使用非甾体类抗炎药物缓解胸痛和炎症。可加用低剂量秋水仙碱或泼尼松治疗持续性胸痛[1]。
COVID-19 患者易合并凝血功能异常,且由于卧床时间增加,需关注静脉血栓栓塞症尤其是肺栓塞的风险,酌情抗凝[12]。
既往有心血管基础疾病患者应严格接受指南指导的药物治疗,并关注药物相互作用。值得注意的是,COVID-19时,急性冠脉综合征的典型症状和体征可能被掩盖,需及时发现,避免漏诊。
老年患者预后差,临床诊治应关注其诊断和评估的特殊性[12]:
1)不典型症状更多见,更易发生肺水肿、低氧血症及重要器官灌注不足;
2)多病因共存,常合并冠心病、高血压、心房颤动、射血分数保留的心力衰竭等;
3)胸片、心超、生物标志物水平在老年心力衰竭诊断中的特异性降低。
此外,还需加强对老年患者治疗特殊性的认识:
1)易发生水、电解质及酸碱平衡紊乱;
2)合并用药多,易发生药物相互作用和不良反应;
3)对老年患者需开展综合评估,识别衰弱、痴呆、抑郁等,给予MDT管理。
5. 瑞金医院诊治流程
5.1 考虑COVID-19相关心肌炎诊断的患者,均建议住院治疗。
5.2 血流动力学稳定者,首诊医生可联系心内科住院总或二班(362196/362198)收住心脏内科普通病区。
5.3 血流动力学不稳定者,立即转入急诊抢救室进行生命支持治疗,再行联系心内科住院总或二班(362196/362198),收住心脏内科CCU、心脏外科CCU、重症ICU、急诊ICU或其他ICU,必要时请医务一处协调。
5.4 院内组建暴发性心肌炎MDT重症专家团队,所涉专业涵盖:心脏内科(含心超)、心脏外科、呼吸科、感染科、肾脏内科、重症医学科、药剂科、放射科、检验科、临床微生物科等,强化“以生命支持为依托的综合救治方案”,指导诊治危重症患者。
5.5 鉴于最新共识强调了心脏磁共振CMR在COVID-19相关心肌炎诊断中的价值,暴发性心肌炎患者在血流动力学稳定后需完善CMR,非重症患者亦需尽快完成CMR。
5.6当COVID-19相关心肌炎患者生命体征平稳,症状缓解,心肌损伤标志物水平恢复正常,无恶性心律失常发生,可考虑出院并安排后续随访。
目前对于COVID-19相关心肌炎的发生机制仍不清楚,但出现心肌炎后,必将影响COVID-19患者的病情发展。因此需要临床医生提高警惕,早发现、早诊断、早治疗,并在救治过程中不断总结经验。本版建议依据目前情况制定,随着经验积累及研究进展,将持续更新完善。
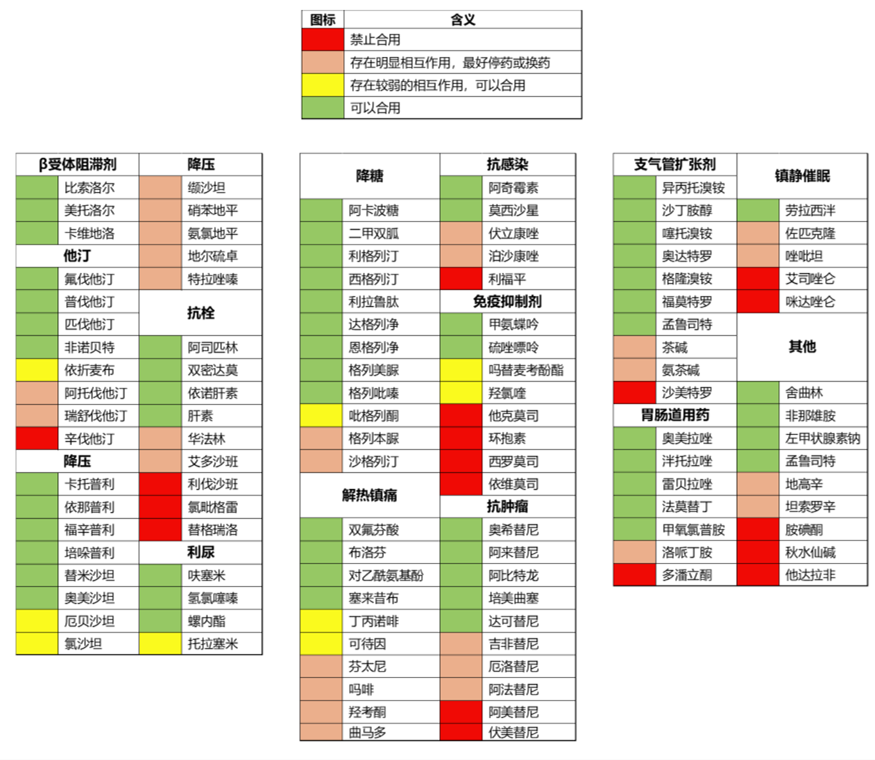
图1 Paxlovid药物相互作用表
参考文献
[1] GLUCKMAN T J, BHAVE N M, ALLEN L A, et al. 2022 ACC Expert Consensus Decision Pathway on Cardiovascular Sequelae of COVID-19 in Adults: Myocarditis and Other Myocardial Involvement, Post-Acute Sequelae of SARS-CoV-2 Infection, and Return to Play: A Report of the American College of Cardiology Solution Set Oversight Committee [J]. J Am Coll Cardiol, 2022, 79(17): 1717-56.
[2] SINGER M E, TAUB I B, KAELBER D C. Risk of Myocarditis from COVID-19 Infection in People Under Age 20: A Population-Based Analysis [J]. medRxiv, 2022.
[3] AMMIRATI E, LUPI L, PALAZZINI M, et al. Prevalence, Characteristics, and Outcomes of COVID-19-Associated Acute Myocarditis [J]. Circulation, 2022, 145(15): 1123-39.
[4] HUANG C, WANG Y, LI X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China [J]. Lancet (London, England), 2020, 395(10223): 497-506.
[5] LALA A, JOHNSON K W, JANUZZI J L, et al. Prevalence and Impact of Myocardial Injury in Patients Hospitalized With COVID-19 Infection [J]. J Am Coll Cardiol, 2020, 76(5): 533-46.
[6] WANG D, HU B, HU C, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China [J]. Jama, 2020, 323(11): 1061-9.
[7] RATHORE S S, ROJAS G A, SONDHI M, et al. Myocarditis associated with Covid-19 disease: A systematic review of published case reports and case series [J]. Int J Clin Pract, 2021, 75(11): e14470.
[8] GRANT M C, GEOGHEGAN L, ARBYN M, et al. The prevalence of symptoms in 24,410 adults infected by the novel coronavirus (SARS-CoV-2; COVID-19): A systematic review and meta-analysis of 148 studies from 9 countries [J]. PLoS One, 2020, 15(6): e0234765.
[9] SUDRE C H, MURRAY B, VARSAVSKY T, et al. Attributes and predictors of long COVID [J]. Nat Med, 2021, 27(4): 626-31.
[10] 中华医学会心血管病学分会精准医学学组, 中华心血管病杂志编辑委员会, 成人暴发性心肌炎工作组. 成人暴发性心肌炎诊断与治疗中国专家共识 [J]. 中华心血管病杂志, 2017, 45(9): 742-52.
[11] FAYOL A, LIVROZET M, BOUTOUYRIE P, et al. Cardiac performance in patients hospitalized with COVID-19: a 6 month follow-up study [J]. ESC Heart Fail, 2021, 8(3): 2232-9.
[12] 国家老年医学中心/国家老年疾病临床医学研究中心, 中国老年医学学会心血管病分会, 北京医学会心血管病学会影像学组. 新型冠状病毒肺炎相关心肌损伤的临床管理专家建议(第一版) [J]. 中国循环杂志, 2020, 35(4): 326-30.
[13] KELLE S, BUCCIARELLI-DUCCI C, JUDD R M, et al. Society for Cardiovascular Magnetic Resonance (SCMR) recommended CMR protocols for scanning patients with active or convalescent phase COVID-19 infection [J]. J Cardiovasc Magn Reson, 2020, 22(1): 61.
[14] CAFORIO A L, PANKUWEIT S, ARBUSTINI E, et al. Current state of knowledge on aetiology, diagnosis, management, and therapy of myocarditis: a position statement of the European Society of Cardiology Working Group on Myocardial and Pericardial Diseases [J]. European heart journal, 2013, 34(33): 2636-48, 48a-48d.
[15] SEFEROVIĆ P M, TSUTSUI H, MCNAMARA D M, et al. Heart Failure Association, Heart Failure Society of America, and Japanese Heart Failure Society Position Statement on Endomyocardial Biopsy [J]. J Card Fail, 2021, 27(7): 727-43.
[16] COOPER L T, BAUGHMAN K L, FELDMAN A M, et al. The role of endomyocardial biopsy in the management of cardiovascular disease: a scientific statement from the American Heart Association, the American College of Cardiology, and the European Society of Cardiology. Endorsed by the Heart Failure Society of America and the Heart Failure Association of the European Society of Cardiology [J]. J Am Coll Cardiol, 2007, 50(19): 1914-31.
[17] 中华人民共和国国家卫生健康委员会. 新型冠状病毒肺炎诊疗方案(试行第九版) [J]. 中华临床感染病杂志, 2022, 15(2): 81-9.
[18] HEIDENREICH P A, BOZKURT B, AGUILAR D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines [J]. J Am Coll Cardiol, 2022, 79(17): e263-e421.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言