上海大学蒋皆恢教授团队在阿尔茨海默病医学影像研究领域取得重要进展
2022-05-03 韩璎 主观认知下降
阿尔茨海默病简称AD,目前我国AD患者已经超过1000万,AD前驱期患者数量占65岁以上老人比例超过30%,AD早期防治属国家重大战略需求。上海大学生物医学工程专业蒋皆恢教授团队长期从事AD医学影像研
阿尔茨海默病简称AD,目前我国AD患者已经超过1000万,AD前驱期患者数量占65岁以上老人比例超过30%,AD早期防治属国家重大战略需求。上海大学生物医学工程专业蒋皆恢教授团队长期从事AD医学影像研究。近期,蒋皆恢教授团队与宣武医院神经内科韩璎教授、华山医院PET中心左传涛教授团队合作,在阿尔茨海默病医学影像研究领域取得重要进展。相关研究成果发表在European Journal of Nuclear Medicine andMolecular Imaging、Cerebral Cortex和Journal of Neural Engineering等顶级期刊上。
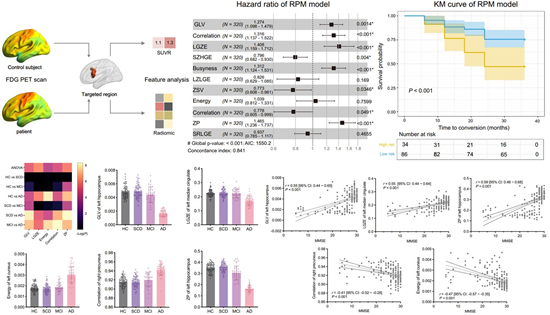
研究1《基于FDG-PET影像组学方法的MCI转化预测研究》
既往研究证明,FDG PET图像影像组学特征与AD患者的认知能力密切相关,但是影像组学特征是否可作为MCI转化预测的影像标记物仍需探索。本研究纳入了ADNI、宣武、华山三个样本集844例FDG-PET数据。研究团队利用体素形态学方法确定感兴趣脑区,从844例样本中分别提取34400个影像组学特征,并基于Cronbach's alpha系数确定稳定的影像组学特征,利用Pearson相关系数筛选出了与认知量表相关的有效特征,最终进行MCI转化的分类诊断。研究结果表明,有11个不受随机误差影响的稳定特征。500次随机交叉实验结果表明5个影像组学特征MCI患者的认知能力相关。在最终的分类测试中,该方法达到Cox模型预测转化精度为0.703 (Harrell’s C index)。该项研究于2022年发表于医学影像顶级期刊European Journal of Nuclear Medicine and Molecular Imaging,2022。(https://link.springer.com/article/10.1007/s00259-022-05687-y)。
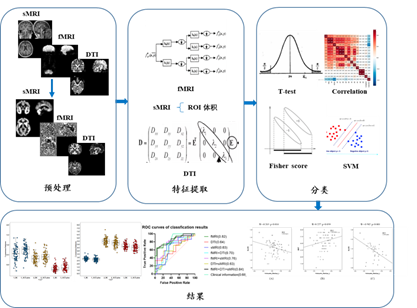
研究2:基于多参数磁共振影像与机器学习方法的主观认知下降识别研究
该研究旨在通过采用多参数磁共振影像(MPMRI)技术结合机器学习方法,在两个跨人种的独立队列中确定主观认知下降(SCD)有效客观神经影像生物标志物。研究选取来自宣武医院和ADNI队列的大样本MPMRI 数据,提取7个大脑网络和90个感兴趣区域的MPMRI特征,基于支持向量机(SVM)的机器学习方法对SCD和正常对照组(NC)进行分类。结果表明,在宣武和ADNI队列中所提出的多模态SVM方法对SCD个体的诊断准确率分别达到79.49%和83.13%。此外,加入Aβ病理和APOE ɛ4基因型信息准确度提高至85.36%和82.52%。此外,该分类模型在跨种族队列和不同亚组中表现出了鲁棒性。该研究表明,MPMRI成像与机器学习分类方法相结合具有AD早期影像标记物提取的临床应用潜力。该项研究于2022年发表于神经科学顶级期刊Cerebral Cortex,2022。
(https://academic.oup.com/cercor/advance-article-abstract/doi/10.1093/cercor/bhac084/6554955?redirectedFrom=fulltext&login=false)

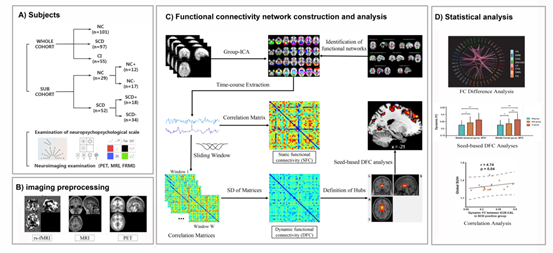
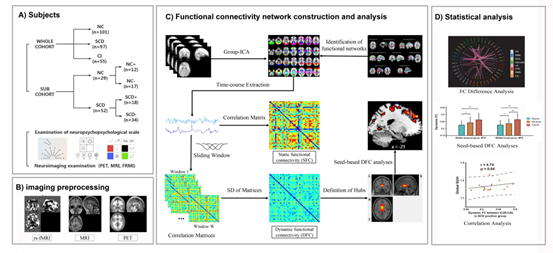
研究3:基于动态脑网络分析的主观认知下降影像标记物提取研究
本研究证明了动态功能连接在反应SCD个体脑功能变化中优于静态功能连接,并进一步探究了这种变化是否与Aβ沉积有关,获取SCD新型影像标记物。该研究纳入北京宣武医院101名健康被试,97名SCD被试以及55名认知障碍患者,其中有amyloid-PET图像的29名健康被试,52名SCD被试被纳入亚组。首先,利用独立成分分析得到后续分析的节点,进而计算节点间的皮尔逊相关系数以得到静态和动态功能连接。其次,使用双样本T检验定位组间差异节点对,并进行基于种子点的动态功能连接分析。使用协方差分析定位动态功能连接差异,并比较组效应和淀粉样蛋白效应。最后,探究动态功能连接和淀粉样蛋白沉积之间的关系。结果显示,动态功能连接相比于静态定位出更多差异节点对,变化的脑区主要位于突显网络、默认网络及视觉网络。在种子点分析中,SCD组和功能障碍组患者的丘脑/尾状核(节点25)与颞中回/额中回的动态功能连接增加。此外,在亚组中该节点与视觉皮质间的动态功能连接也表现出异常增加。最后,动态功能连接的变化被证明与全皮层Aβ沉积有关。该研究证明了动态功能连接相比于静态更能有效反映SCD个体脑功能异常变化,且这种异常变化可能是由Aβ沉积引起的,对发掘SCD临床诊断生物标记物有十分重要的意义。该项研究于2022年发表于神经科学/生物医学工程权威期刊Journal of Neural Engineering,2022。
(https://iopscience.iop.org/article/10.1088/1741-2552/ac542d)

总结
蒋皆恢教授团队主要研究领域为人工智能医疗器械,研究方向聚焦于阿尔茨海默病、帕金森综合征等神经系统变性病的医学影像学研究,在此领域发表SCI论文60余篇,研究获国家自然科学、科技部重点研发专项、上海市科委、卫健委和相关医疗器械企业资助。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#阿尔茨海#
45
#重要进展#
69
#阿尔茨#
48
#阿尔茨海默#
42