J Physiol:科学家确定年龄相关的血管扩张功能受损的机制
2015-09-10 sunshine 译 MedSci原创
科学家确定老龄相关的血管扩张功能受损的机制预计2050年世界老年人口的数量将会翻倍,因此了解老龄如何对机体产生影响是全世界研究人员目前所关注的焦点。心血管疾病,全世界首位致死因素,通常与动脉老化致其血量量受限有关。目前,来自密苏里堪萨斯大学的研究人员已经确定了年龄相关所致的动脉功能受损机制,这一发现可能会为未来的某些心血管疾病的治疗带来的新的方法。“衰老可影响每一个人并可引起整个身体的变化,” 该
“衰老可影响每一个人并可引起整个身体的变化,” 该研究第一作者Erika Boerman博士说道,“我们的研究旨在了解血管在机体衰老过程中的变化。经过探究我们发现,老化动脉血管周围的感觉神经明显减少,而且这些感觉神经对可使血管扩张的神经递质的敏感性降低。”
Boerman的研究主要集中于小鼠的肠系膜上动脉(供应小肠血液的一种动脉),为4个月及24个月的小鼠,分别相当于人类的20多岁和65岁左右。未加刺激时,年轻与年老小鼠的动脉血管直径大致相同,然而,给予扩张刺激后,俩年龄组之间小鼠的血管直径则出现了明显的差异。
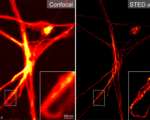
“年轻小鼠的动脉正如预期的那样扩张比较明显,” Boerman说道,“但是,当相同的刺激加载在年老小鼠身上时,其血管并未扩张。检查了小鼠血管周围的感觉神经后,我们发现与年轻小鼠相比,年老小鼠动脉周围的感觉神经数量减少了30%。”
此外,研究人员发现,即使是将老年肠系膜上动脉直接暴露于大量的神经递质降钙素相关基因肽(CGRP)中,动脉扩张的能力同样大大降低。
“神经递质功能较差以及血管周围感觉神经的减少导致老年相关的肠系膜上动脉功能障碍的发生,” Boerman说道,“本研究发现的重要性在于,如果我们能够识别肠系膜动脉发生此变化的原因,那么我们便有可能防止同样地事情发生在身体的其他血管。”
当然,仍需要更多的研究以探究为何衰老会影响感觉神经的分布以及神经递质的功能。待确定了导致这一血管功能障碍的机制后,或可为未来的研究打通道路最终可为诸如中风及心血管疾病等疾病的治疗带来新的治疗方法。
原始出处:
Boerman EM, Segal SS.Depressed perivascular sensory innervation of mouse mesenteric arteries with advanced age.J Physiol. 2015 May 22.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#年龄相关#
29
#扩张#
37
#Physio#
39
#血管扩张#
44