皮肌炎一例误诊分析
2018-12-07 张樱子 钟珊 李邻峰 实用皮肤病学杂志
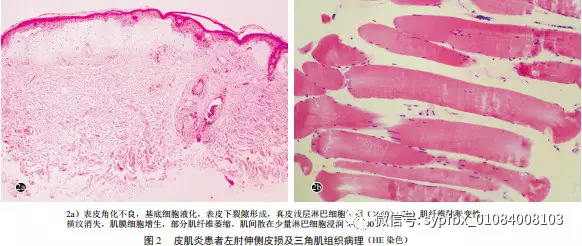
患者,男,59 岁。因颈部出现散在红斑 1 个月余,加重并蔓延至全身 3 周,伴瘙痒,于 2016 年 4 月 15 日就诊。1 个月前,无明显诱因患者颈部出现数片手掌大小红斑、伴瘙痒,无发热、咳嗽、腹泻等不适。自行口服氯雷他定治疗,无好转;3 周前患者于室外植树、日晒后饮酒、进食牛羊肉,当天皮损加重并泛发至躯干、四肢,瘙痒加重,伴腰背部酸痛。多次就诊于外院,均诊断为湿疹,予复方甘草酸苷、抗组 胺

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#皮肌炎#
37