合理的影像学检查 胰腺炎的非侵入性影像学检查
2022-09-20 放射沙龙 英国医学杂志中文版
胰腺炎的诊断基础为腹痛及血浆中胰酶(淀粉酶及脂肪酶)浓度升高。在只有二者其一为阳性时,影像学中的阳性发现可以进一步支持胰腺炎的诊断(尤其是在因胰酶及脂肪酶高于正常值3倍以内而延迟确诊的病例中)。
一位73岁老年患者因上腹部剧痛5小时来急诊,既往胆囊切除术、甲状腺功能减退及高血压病史。人院查血淀粉酶782 U/L,血白细胞21.2×l03/ul,中性粒细胞计数17.5×l03/ul。刚人院时改良Clasgow评分(用于评估胰腺炎严重程度)为2分(根据年龄及白细胞数),第2天再次评估Glasgow评分为3分(乳酸脱氢酶883IU/L),改良Glasgow评分通过对一系列指标如年龄、动脉氧合、白细胞计数、血清钙、尿素、乳酸脱氢酶、丙氨酸氨基转移酶( ALT)或天冬氨酸氨基转移酶( AST)、白蛋白以及血糖等来评估病情。发病48小时内评分大于等于3分提示急性重症胰腺炎。该患者的呼吸状况逐渐恶化,氧分压11.5 kPa(储氧面罩15 L/min),之后患者转入重症监护病房(ICU)治疗。
胰腺炎的诊断
胰腺炎的诊断基础为腹痛及血浆中胰酶(淀粉酶及脂肪酶)浓度升高。在只有二者其一为阳性时,影像学中的阳性发现可以进一步支持胰腺炎的诊断(尤其是在因胰酶及脂肪酶高于正常值3倍以内而延迟确诊的病例中)。
什么是症状出现72小时内的首选影像学检查
确诊胰腺炎时,24小时内的影像学检查推荐超声检测。虽然超声对胰腺炎的诊断和评估具有一定的价值,但是在一些病例中肠气会妨碍检查效果。因此,超声常用来明确作为胰腺炎病因之一的梗阻性胆道结石,而不是为了诊断胰腺炎。
超声检查相对经济、快速并且对患者无危害,但对检查者的要求较高,另外肥胖患者超声检查亦存在一定困难。其阳性发现具有很高的诊断价值,因此,满足急性重症胰腺炎诊断标准(见下一部分)或出现胆管炎、黄疸或胆总管扩张的患者中,如超声发现为胆道结石所致,需急诊行治疗性内镜下逆行性胰胆管造影( endoscopicretrograde cholangiopancreatography, ERCP),并行括约肌切开。超声检查假阴性结果多,阴性预测值较低。
那些患者需要更进一步的影像学检查?
急性胰腺炎确诊后,需根据评分系统[如改良Marshall评分系统、ApacheⅡ、改良Glasgow胰腺评分以及序贯性器官衰竭评估(SOFA)评分]来评估患者病情的严重程度。改良Marshall评分系统通过对循环、呼吸以及肾功能进行分析来评估器官衰竭程度,简便易行并且具有国际多中心的广泛适用性,能够对疾病的严重程度进行简单而客观的分层。没有器官衰竭的患者为轻症胰腺炎,炎症通常可逐渐吸收而没有影像学改变。48小时内缓解的一过性性器官衰竭的患者(通常称为中度重症胰腺炎)通常拥有较好的预后。如果出现局部症状或持续的系统性异常(如白细胞计数升高),需要行增强CT检查(contrast enhancedcomputed tomography,CE-CT)以除外并发症。对合并持续性器官衰竭、脓毒症以及在入院后3—7天之内临床分级恶化的患者,也需要进行CE—CT检查。器官功能衰竭超过48小时的患者为急性重症胰腺炎,需要考虑CE-CT的检查。
通常而言,在发病72小时内并不推荐用CE-CT进行胰腺炎分级或检测局部并发症。主要是因为胰腺炎早期(3天以内)以保守治疗为主,此时行CE-CT检查并对患者的治疗并无影响。尤其是中一轻度胰腺炎,疾病早期多不会发生并发症,因此在疾病的全程都不必行CT检查。另外,由于影像学表现相对于病情有一定的延后性,早期CE-CT(症状出现后72小时内)可能会低估坏死范围,所以并不能作为外科处理的可靠依据。但如患者起病急、病情重,诊断尚未明确,在住院期间可进行CE—CT检查。

重症胰腺炎的CT检查
回到本文提供的病例,虽然进行了充分的支持治疗,这位73岁的患者呼吸状况恶化且因持续器官衰竭需要重症监护,CE-CT检查(图1)提示为重症急性胰腺炎,合并广泛坏死,并可见坏死组织积聚。CE-CT会造成很大的辐射,胰腺炎患者通常需要行一系列CE-CT检查,所以相应的放射量更多。不过由于CE—CT作为快速且准确的评估方法,其所带来的临床获益优于将来可能发生的放射相关癌变的后果(虽然需要进行临床决策)。采取保护肾功能的临床策略可能会减少造影剂肾病的风险,尤其是对于已有肾功能衰竭的患者。
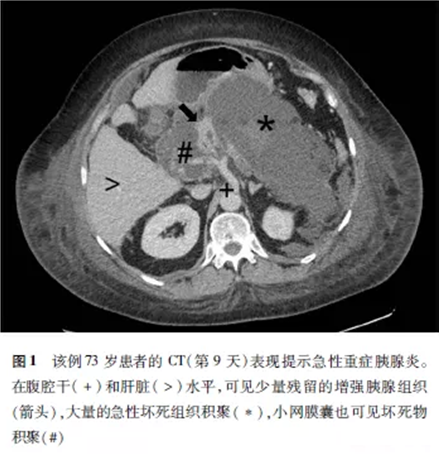
CE-CT主要检查目的:第一,对胰腺炎的严重程度进行影像学评估;第二,其可以通过准确的并发症评估帮助决定是否需要手术或者放射介入治疗。目前的CE-CT检查可以明确诊断以下病变:间质水肿性胰腺炎、坏死性胰腺炎、急性胰周液体积聚、急性坏死组织积聚以及随后形成的包裹性坏死及胰腺假性囊肿形成。其余并发症,包括门静脉血栓、胰腺脓肿、脾动脉或胃十二指肠动脉瘤以及由于腹腔内压迫或限制形成的十二指肠或胆道阻塞,也可以在CE-CT中得以诊断。
磁共振检查
磁共振胰胆管造影(magneticresonancecholangiopanc,reatography,MRCP)为T2加权成像,对于含液体的组织结构的观察很有优势,因此在胆总管及充盈缺损的检测方面(如鉴定是否有胆囊结石)比较有价值(图2)。磁共振胆管造影对于胆道结石诊断的敏感度为89%~100%,特异度83%—100%。MRI对于胆囊结石的诊断价值与超声相当,但对胆总管远端结石的检查效果优于超声,后者与胰腺炎发生关系更为密切。虽然MRI为非侵人性检查,常会被列为首选,但其诊断胆管结石的敏感性低于ERCP或超声内镜。MRI检查有时会遇到一些实际性的困难,如有潜在疾病且气管插管后的患者,在狭窄的通道中无法进行监护。对于存在呼吸功能异常难以配合憋气的患者,可选择自主呼吸的序列进行MRCP检查。在紧急状态下,胰腺炎的MRI评估在无射线负荷方面有优势,并且对于胰腺炎的诊断价值与CE-CT相同。MRI很好的软组织分辨性,可以辨别胰周渗出的性质来决定是否行引流治疗。虽然MRI有诸多优势,但CE-CT仍是重症胰腺炎的首选影像学检查。CE-CT在对胰腺炎并发症的诊断更加敏感,紧急状态下在英国更容易完善此项检查,并且囊肿穿刺或引流等影像引导下的经皮介入治疗通常在CT引导下进行。
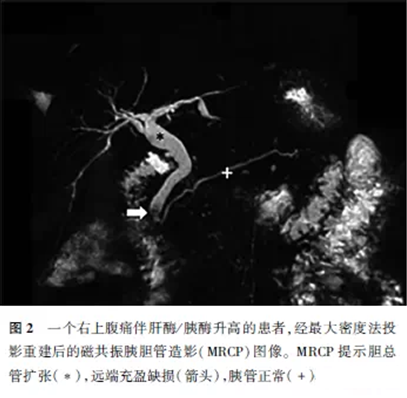
目前静脉注射对比剂的CT检查可以提供一个介入“路径图”,从而术中无须再次静脉注射对比剂。另外,在MRI中,胆管的信号可与其他含液组织(如胃及十二指肠)的信号相重叠,虽然这对于有经验的阅片者而言不会产生很大影响,但它可能会与潜在的液体积聚相混淆。
结局
这位患者在反复CT引导下对急性坏死组织引流后进行了坏死组织切除,术中对所有坏死组织(通常为器官的大部分)进行了清创。之后出现了横结肠穿孔(胰腺炎的罕见并发症),进一步行右半结肠及末段回肠的切除术。最终挽救了患者的生命。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言