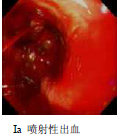
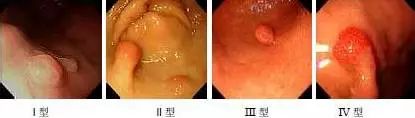
消化性溃疡出血Forrest分级
Type I
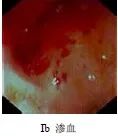
Type II
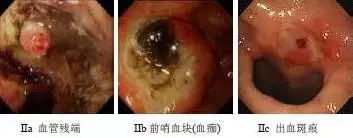
Type III
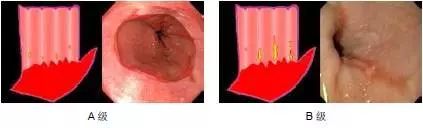
食管炎洛杉矶(LA)分类(1994 年)
内镜下表现
A 级 黏膜破损长径≤5mm,并且局限在1 个黏膜皱襞内
B 级 至少有1 处黏膜破损长度>5 mm ,并且互相不融合
C 级 至少1 处有两条黏膜破损互相融合,但非全周性
D 级 融合为全周性的黏膜破损
附记:有无溃疡、狭窄以及Barrett 上皮。
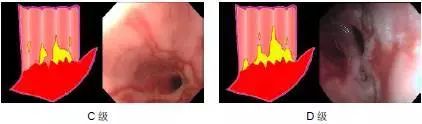
内镜下息肉山田分型
山田分型
息肉分为4 型:Ⅰ型最为常见,息肉隆起与胃黏膜间角大于90°,色泽与周围黏膜相似或稍红;Ⅱ型息肉无蒂,息肉隆起与胃黏膜间角近90°;Ⅲ型息肉表面不规则,无蒂,息肉与黏膜间角小于90°;Ⅳ型息肉有细蒂,蒂之长短不一,表面光滑,可有糜烂或近似颗粒状。
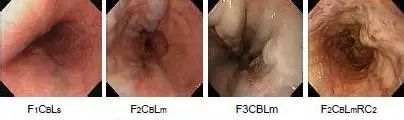
食管曲张静脉分级
1、 静脉色调 Color (C)
① 白色曲张静脉 white varices (Cw);
② 蓝色曲张静脉 Blue varices(CB)
2、 红色表面 Red Color Sign(RC)
① 红色斑点、
② 樱桃红色、
③ 血肿、
④ 弥漫性发红。
3、 占居部位 Location(L)
Ls 至食管上段曲张静脉、
Lm 至食管中段曲张静脉、
Li 下段食管 、
Lg 胃底。
4、 形态 Form(F)
F1 直线状或细小弯曲的静脉;
F2 串珠状曲张静脉;
F3 占据管腔的结节状曲张静脉。
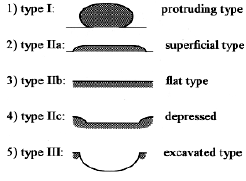
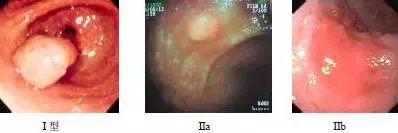
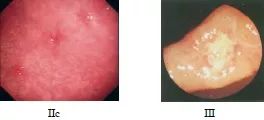
早期胃癌分型
早期胃癌癌组织限于黏膜层和黏膜下层,无论有否淋巴结转移,称为早期胃癌。其分型简化为三型:隆起型、平坦型、凹陷型。微小胃癌为早期胃癌的始发阶段,以直径0.5cm 以下胃癌为微胃癌,0.6-1.0cm 胃癌为小胃癌,统称为微小胃癌。胃黏膜活检病诊断为胃癌,而手术切除标本经病理节段性连续切片组织病理学检查未能发现癌组织称为一点癌。
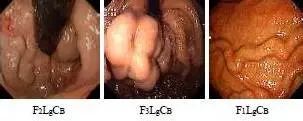
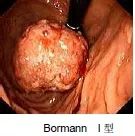
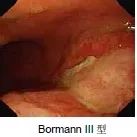
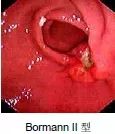
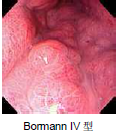
进展期胃癌分型(Bormann 分型)
Bormann 分型(1923)是国际上最广泛采用的一种进行期胃癌分型法,它是根据癌瘤在黏膜面的形态特征和在胃壁内浸润方式进行分类的。
BormannⅠ型:(结节或息肉型) 癌瘤主要向胃腔内凸出生长,可呈息肉状、蕈伞状或结节状。表面也可以呈乳头状或菜花状,常可见不太明显的糜烂或溃疡。肿物的基底较宽,浸润现象不明显,界限清楚。
BormannⅡ型:(局部溃疡型) 癌瘤表面有明显的溃疡形成,溃疡边缘明显隆起,呈堤状,境界较清楚、局限,向周围浸润现象不明显。
BormannⅢ型:( 浸润溃疡型) 癌瘤表面也有明显的溃疡形成,但溃疡边缘呈坡状隆起,溃疡底部向深层及周围作浸润性生长,使癌瘤界限不清。
BormannⅣ型:(弥漫浸润型)
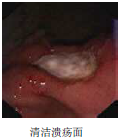
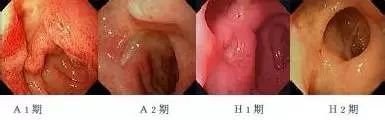
消化性溃疡分期
活动期(A 期):此期溃疡面长有厚苔,又称"厚苔期"。A 期分为2 个不同阶段。
A1 期 溃疡面苔厚而污秽,周边黏膜充血肿胀,无皱续集中;
A2 期 溃疡面苔厚而清洁,周围黏膜肿胀逐渐消失,出现向溃疡集中的黏膜皱襞愈合期(H 期):此期因苔薄,又叫"薄苔期"。
H1 期 特征为溃疡缩小,周边有上皮再生,形成红晕,黏膜皱壁向溃疡集中;
H2 期 溃疡明显缩小,接近愈合。此期患者一般尚需维持治疗。
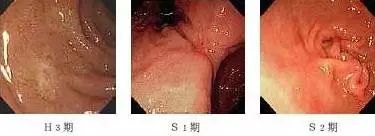
瘢痕期(S 期):此期已无苔,而形成瘢痕。
S1 期 为红色瘢痕期,溃疡面消失,中央充血,瘢痕呈红色,属不稳定可再发的时期,仍须巩固治疗。
S2 期 为白色瘢痕期,有浅小凹陷黏膜皱壁向该处集中,颜色与正常黏膜相似,此凹陷可保留很久,以后亦可完全消失,代表溃疡痊愈并稳定。进入此期时一般可停止治疗。
注:如S1 期中心的退色斑与H2 期内的小薄白苔难以辨别时,可称H3 期。
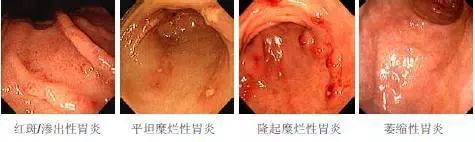
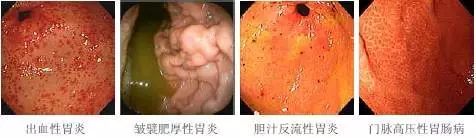
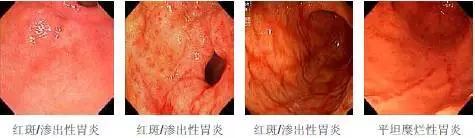
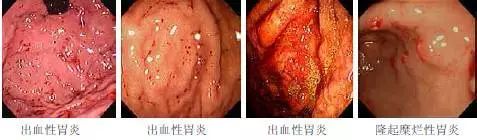
胃炎的基本分型及诊断标准
胃炎悉尼分类(内镜诊断)

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








学习
41
学习
48
#学习#
57
#学习#嗯
46