罕见危重症心电图:这8种波形你能识别几种?
2020-04-29 网络心力衰竭网 网络心力衰竭网
心电图作为急诊医师或是心内科医师接诊患者所做的第一项无创检查,对迅速了解患者情况,判定疾病预后具有很大的意义。
心电图作为急诊医师或是心内科医师接诊患者所做的第一项无创检查,对迅速了解患者情况,判定疾病预后具有很大的意义。
然而快速解读一些具有预后意义的危重症心电图对于接诊医师是很大的考验,故一些罕见的危重心电图波形更容易被忽视,从而延误疾病的诊断以及治疗。

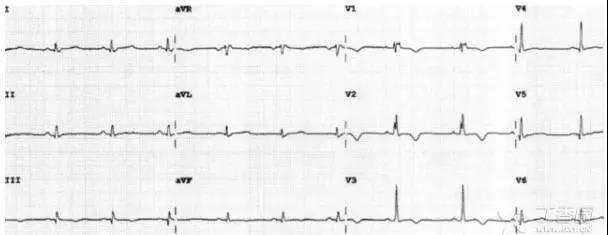
图 1、V1 导联可见明显 Epsilon 波,右胸导联 T 波倒置
ARVC 的主要诊断标准不仅有 Epsilon 波,还应考虑到其影像诊断以及家族史,发生室性心动过速表现为左束支传导阻滞图形,并且右胸导联 T 波倒置。以上几项才应高度怀疑 ARVC 的可能。

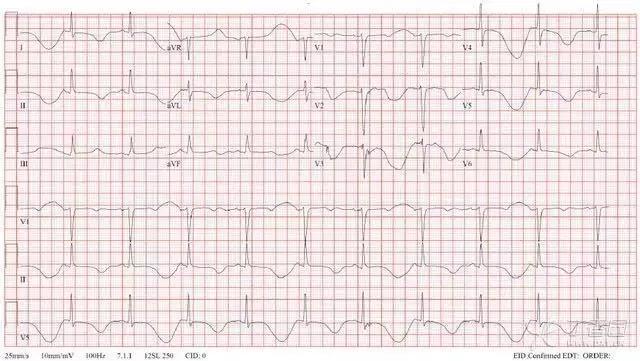
图 2、可见 T 波振幅逐条交替

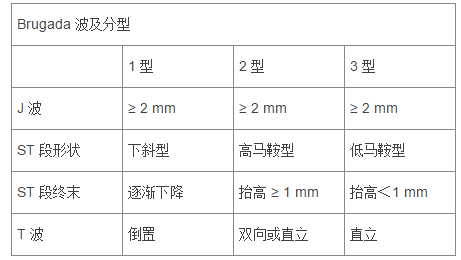
三种不同类型的 Brugada 波心电图表现,见图 3↓↓
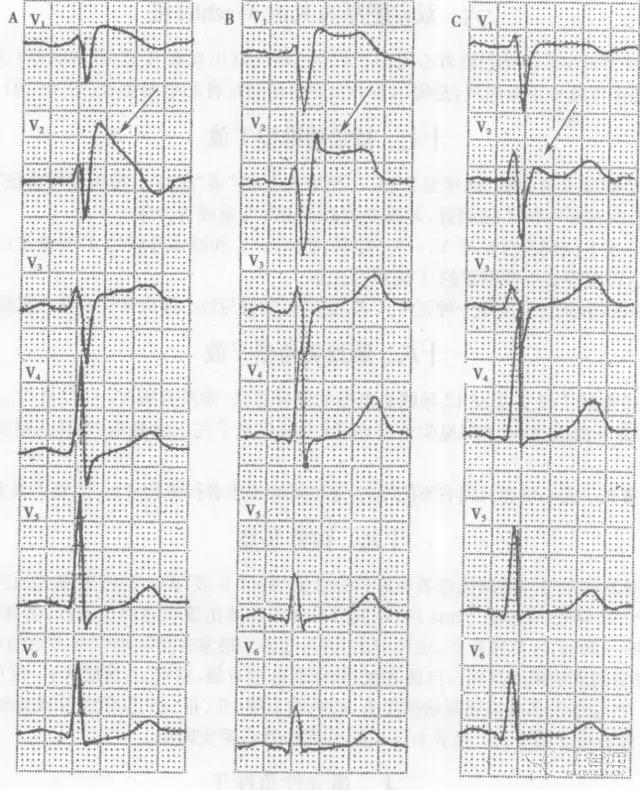
图 3 A 1 型 Brugada 波 B 2 型 Brugada 波 C 3 型 Brugada 波
对于高度可疑的患者,胸前导联电极高一肋间可描记到特征性心电图,从而揭示产生心律失常的基础存在。然而对于 Brugada 综合征临床诊断主要基于:①青壮年晕厥或睡眠猝死或存活;②无结构性心脏病的客观依据;③有过室速发作的症状或有室速家族史;④自发或药物激发下出现 Brugada 波。
根据晕厥病史和自发性出现的具有诊断意义的心电图形作为风险量化的临床参数,进行 Brugada 综合征的危险分层,图 4↓

图 4 用低风险组作为参照计算风险比(HR = 风险比)
对于 Brugada 综合征患者的治疗:
①药物:治疗目的为纠正动作电位中异常的离子流,药物包括奎尼丁和异丙肾上腺素。
②ICD 是唯一可以预防 Brugada 综合征引起心脏骤停的唯一方法。若心脏骤停的生还者记录到自发性持续性室速伴或不伴晕厥,建议植入 ICD。

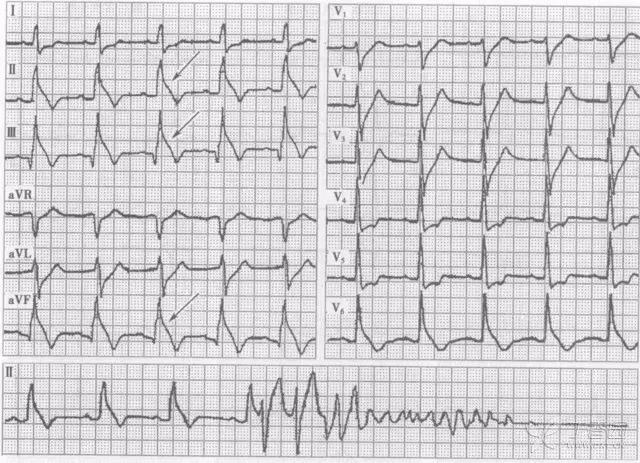
图 5 下壁导联(II III avF)出现 Lambda 波及出现了室颤及骤停
(图片来源:阜外心电图图谱 方丕华 杨跃进)

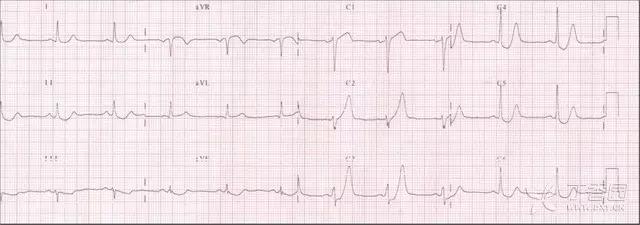
图 6 ST 段呈上斜型压低伴 T 波高耸
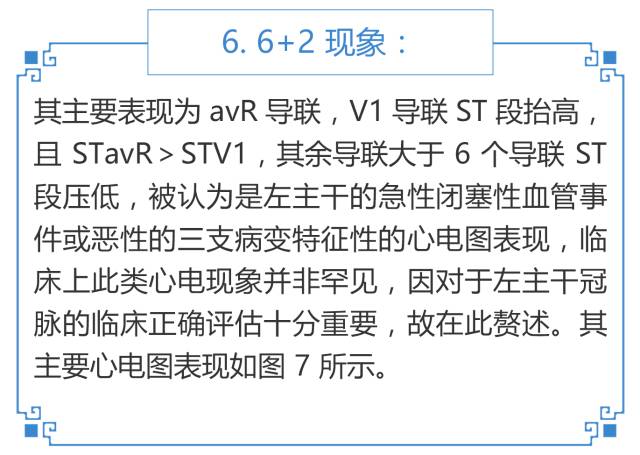
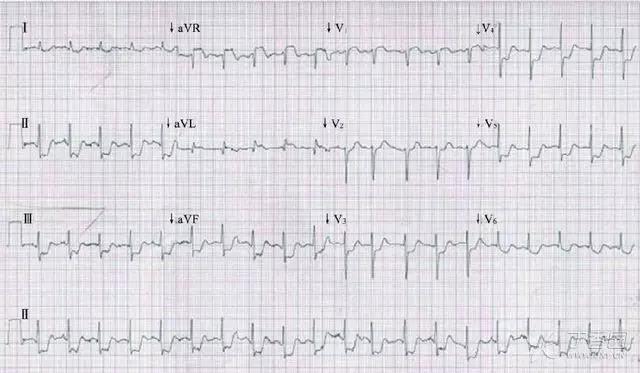
图 7 可见 avR 导联 ST 段抬高且大于 V1 导联 ST 段抬高程度,多个导联 ST 段下移

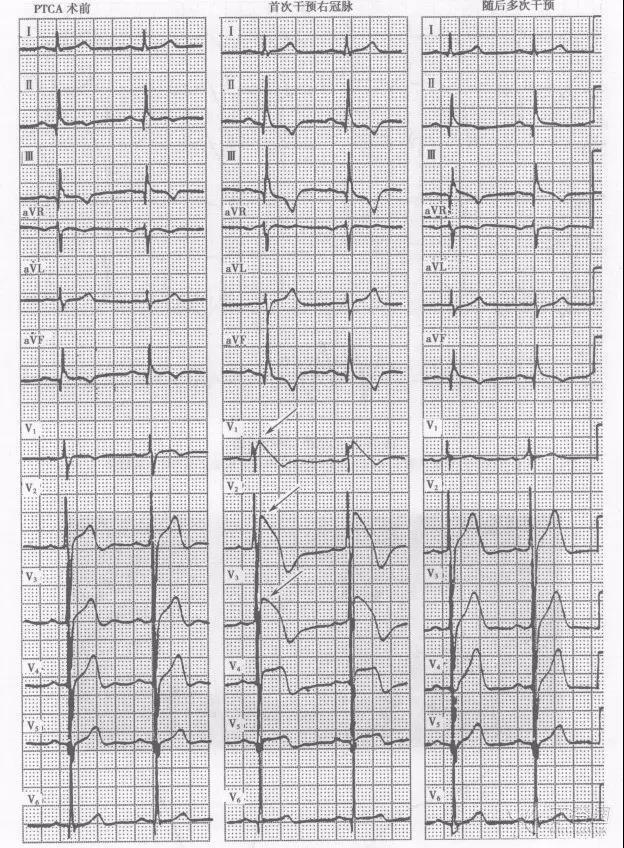
图 8 患者男性,58 岁,诊断为下壁心肌梗死。A.PTCA 术前心电图,II III aVF 导联可见病理性 Q 波;B.PTCA 书中第一次球囊扩张右冠时 V1-V3 导联出现 J 波伴 ST 段下斜型抬高,T 波倒置(箭头所指)
(图片来源:阜外心电图图谱 方丕华 杨跃进)
8. 儿茶酚胺敏感性多形性室速(CPVT)

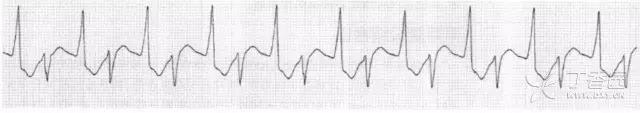 图 9 双向型室性心动过速
图 9 双向型室性心动过速
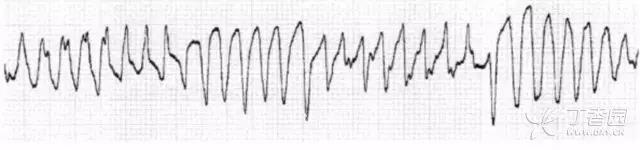
图 10 多形性室性心动过速
·本文主要论述临床中少见的,具有危急预警的心电图图形,当然在临床中例如急性心肌梗死,室速,R-on-T 型室早,获得性或遗传性的长 QT 综合征等都是具有预警信号的危重心电图,而危急心电图的识别对于临床心内科医生的接诊以及急诊医生处理急诊患者都具有典型的意义。
近年来无论院内或是院外心脏性猝死与心脏骤停发生率呈上升趋势,关于二者的预防很关键的一步是识别出高危人群,其主要策略可分为五种类型:
①预防心脏骤停幸存者事件复发或者危害血流动力学的室速再发(二级预防);
②预防进展性心脏病射血分数<35% 的高危患者发生初次事件(一级预防);
③常见或者不常见的尚未进展的器质性心脏病并且射血分数>35% 的患者的一级预防;
④心脏结构正常、细微或轻度结构异常或者电生理特性上存在分子水平异常而具有室性心律失常危险的患者的一级预防;
⑤普通人群的一级预防(表 1) 。
表 1 见于 Braunwald 心脏病学第七版


本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







好
79
#罕见#
23
学习了
67