穿刺是肿瘤病理诊断的重要组成部分。成功的穿刺检查可以帮助判断肿瘤的良恶性,指导后续治疗方案的制定。
但是,穿刺检查是否会增加肿瘤转移的风险呢?这是很多患者共同的担心,也是临床工作中医生常要解释的问题。

理论上来说,任何对肿瘤的有创性操作都有导致转移的风险。穿刺作为一种直接的侵入性检查,严格来说也有促进肿瘤转移的可能。
一方面,穿刺会破坏肿瘤的包膜或造成组织碎屑的脱落,这可能会引起肿瘤的种植性转移。穿刺针携带的肿瘤细胞也可能在途经针道时粘附到周围组织,形成新的病灶。
有动物研究表明,穿刺确实可能造成肿瘤的种植性转移,这种转移风险与穿刺针的粗细有关,但尚未得到临床数据证实。
另一方面,穿刺操作不当可能会损伤较大的血管,肿瘤细胞进入血管就可能发生血行转移,造成远处脏器受累。 其实,实际工作中因为穿刺导致转移的案例少之又少。研究表明,穿刺活检造成扩散转移的风险低于千分之一,属于极低概率的罕见事件,几乎可以忽略不计。
目前广泛采用的是空心套管细针穿刺活检术,穿刺取材器的外面有一个保护套,启动开关时,穿刺针就会刺入肿瘤而保护套仍然位于瘤外,取材结束后穿刺针又会缩回到保护套中,这样在穿刺针拔出的过程中就避免了癌细胞的外漏。

穿刺往往需要B超或CT引导,有经验的医生在影像辅助下可以有效避开大血管,最大程度降低肿瘤细胞进入循环的可能。
即便仍有少量癌细胞进入了患者血液也不足以造成转移,因为血液中的免疫细胞会将少量的癌细胞清除。穿刺误伤导致漏入循环的肿瘤细胞数量远远达不到远处转移的要求。
此外,即使出现肿瘤细胞种植,其倍增时间也需要数周至数月。如果能够在穿刺活检后的数周内进行手术切除,术后辅以放化疗、靶向治疗或免疫治疗,肿瘤扩散转移的风险也会被抵消。 因此可以说,穿刺活检是一项安全且有效的检查手段,理论上的转移风险实际中完全可以忽略不计。
那么,穿刺活检是否可以通过其他无创手段替代呢?就现阶段技术而言,穿刺活检仍然是不可或缺的检查手段,甚至被誉为术前“金标准”。 影像学检查和血液学检查都可以辅助诊断肿瘤,尤其在有经验的医疗场所,通过影像学联合血液指标也可以达到较高的肿瘤诊断准确率。
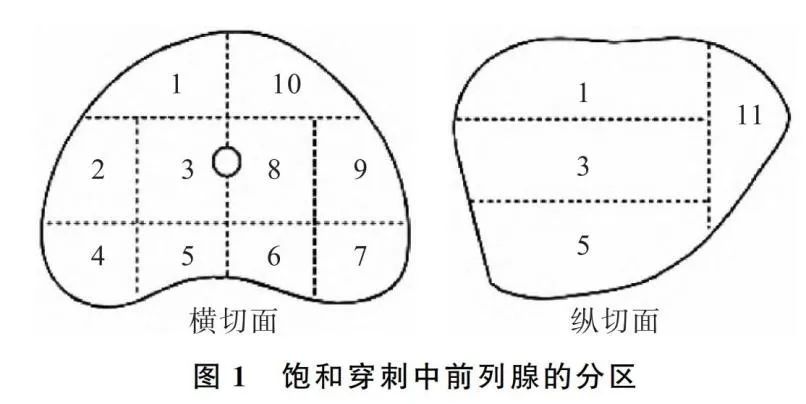
但这些检查在面临复杂病情时往往无法确定肿瘤的性质,例如在乳腺癌诊断中,影像学往往只能提示恶性可能,此时就需要穿刺病理确定肿块的良恶性。 但穿刺尤其是细针穿刺所取组织样本有限,并不能反映肿块的整体情况,有时也会出现误诊和漏诊。例如前列腺癌穿刺活检的检出率较低,往往需要多针多部位穿刺,以提高诊断的准确率。
https://kns.cnki.net/kcms/detail/61.1374.r.20220630.0928.020.html
由于穿刺活检属于病理诊断,部分情况下也可以选择直接手术取材而不用穿刺。例如肺小结节往往直接进行手术切除,术后病理确诊,而无需术前穿刺。
穿刺活检前一定要检测凝血功能和血小板数量,活检之后要按压穿刺部位及时止血。抗生素并不是穿刺所必须的,但如果是污染区穿刺,需要遵医嘱进行抗生素的预防性使用。
参考文献 张帆,等. 前列腺穿刺活检的临床应用进展. 现代泌尿外科杂志. 2022. https://kns.cnki.net/kcms/detail/61.1374.r.20220630.0928.020.html
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#穿刺活检#
39
#活检#
50
#肿瘤转移#
59
#穿刺#
48