Radiology:脊柱良恶性肿瘤的鉴别,除了老一套,我们又有了新发现!
2021-07-21 shaosai MedSci原创
在癌症患者中,骨骼系统是仅次于肝和肺的第三大最常见转移部位,而脊柱是最常见的骨转移部位。
 在癌症患者中,骨骼系统是仅次于肝和肺的第三大最常见转移部位,而脊柱是最常见的骨转移部位。脊柱转移性病变可降低椎体的承重能力并造成病理性骨折,从而引起疼痛和生活质量的下降。除了影响脊柱的稳定性,转移性脊柱病变还同时压迫脊髓和神经根,进而加速神经并发症的发生。MRI是检测和评估脊柱肿瘤的首选影像学手段。然而,常规MRI成像有时是无法区分癌症患者的转移和良性椎体病变。
在癌症患者中,骨骼系统是仅次于肝和肺的第三大最常见转移部位,而脊柱是最常见的骨转移部位。脊柱转移性病变可降低椎体的承重能力并造成病理性骨折,从而引起疼痛和生活质量的下降。除了影响脊柱的稳定性,转移性脊柱病变还同时压迫脊髓和神经根,进而加速神经并发症的发生。MRI是检测和评估脊柱肿瘤的首选影像学手段。然而,常规MRI成像有时是无法区分癌症患者的转移和良性椎体病变。
已有研究表明,动态增强(DCE)灌注MRI可为癌症的诊断和治疗反应的评估提供有价值的信息,特别是灌注参数中的血浆体积分数(Vp)是血管内肿瘤血管形成的测量指标,在反应机体接受放疗时局部组织发生的变化。DCE灌注MRI作为一种无创的检查手段,比穿刺活检对需要长期密切监测以评估疾病进展和治疗反应的癌症患者来说接受度更高且可重复性高。
近日,发表在Radiology杂志的一项研究探讨了DCE灌注MRI参数中的血浆体积分数(Vp)与脊髓病变的组织病理学诊断之间的关系,为临床提供一个无创的评估疾病进展和治疗反应的影像学手段。
本项回顾性研究纳入了2015年5月至2018年5月间行DCE灌注MRI和穿刺活检的患者。纳入标准为DCE灌注MRI与活检的间隔<30天、穿刺活检前行DCE灌注MRI、与活检在同一脊柱水平行DCE灌注MRI成像。排除标准为既往于感兴趣区椎体行放射治疗、DCE灌注MRI图像质量差、非诊断性活检、广泛的脊柱转移或既往行后凸成形术。根据组织病理学分析,将134个病变分为非肿瘤组(n = 51)和恶性组(n = 83)。两名研究者手动确定了椎体的感兴趣区域。采用Tofts药代动力学双室模型计算DCE灌注MRI参数Vp。对Vp进行量化,并以相邻正常椎体为标准化基础,并进行两组比较。通过Mann-Whitney U检验和受试者工作特性分析来验证Vp在非肿瘤性和恶性组之间的差异。通过计算Cohen κ系数评估其可重复性。
非肿瘤组病变的Vp低于恶性组(1.6±1.3 vs 4.2±3.0;P < .001)。Vp的敏感性为93% (77/83;95%置信区间[CI]: 85%,97%),特异性为78% (40/51;95% CI: 65%,89%),受试者工作特性曲线下面积为0.88 (95% CI: 0.82, 0.95)。Cohen κ系数表明,读者内 (κ = 0.72)和读者间 (κ = 0.70)的可重复性基本一致。
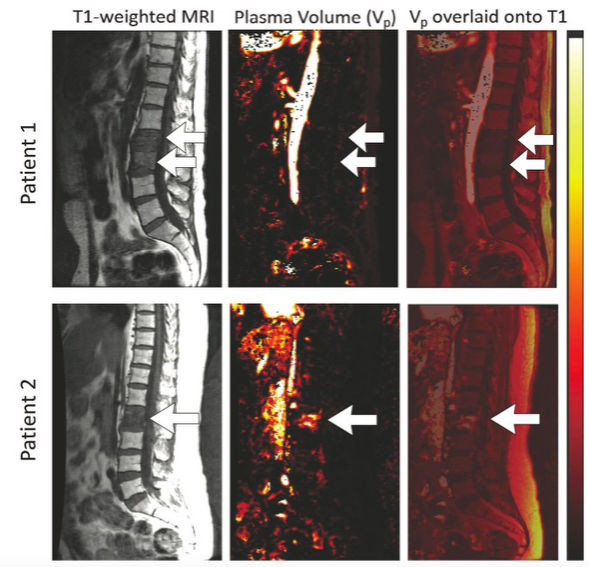
图1 两个结肠癌患者的典型示例。左列为腰椎T1加权MRI矢状位图像,低信号区域表示椎体病变。箭头指向经活检证实的椎体。在第一行,患者1的病理切片报告显示,L2-3(左栏)处没有恶性肿瘤的证据。在最下面一行,患者2在L2处有恶性病变。中间列显示病变的血浆体积分数(Vp)图。恶性病变信号增强。患者1的Vp为0.9,患者2的Vp为5.8。右列为T1加权MRI及动态增强灌注MRI Vp map的组合图。
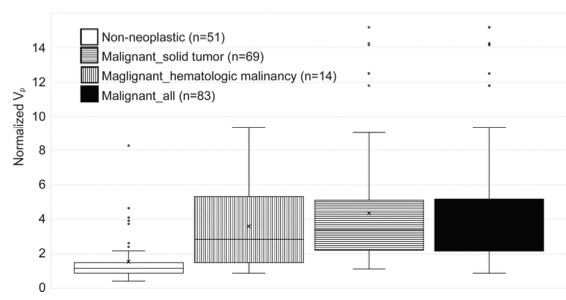
图2 各组Vp的盒须图。非肿瘤组平均Vp为1.6±1.3,恶性组平均Vp为4.2 ±3.0。由Mann-Whitney U检验证明,非肿瘤组和恶性组的Vp有统计学差异(P< .001)。
本研究结果表明,动态增强(DCE)灌注MRI参数-血浆体积分数,能够区分脊柱的非肿瘤性病变和恶性病变,为临床提供了一个无创的、可重复性高的、患者接受度更高的鉴别脊柱良恶性肿瘤的影像学手段。
原文出处:
Youxin Guan,Kyung K Peck,John Lyo,et al.T1-weighted Dynamic Contrast-enhanced MRI to Differentiate Nonneoplastic and Malignant Vertebral Body Lesions in the Spine.DOI:10.1148/radiol.2020190553
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#新发现#
27
厉害
48
认真学习了
63