JNNP:脊髓损伤和脑灰质萎缩独立预测明确的多发性硬化症的临床恶化,一项为期5年的多中心研究
2022-10-23 网络 网络
多发性硬化(MS)是一种炎症、脱髓鞘和神经退行性中枢神经系统(CNS)疾病,具有异质性演变和临床/影像学特征。尽管多发性硬化症的病理特征是局部脱髓鞘病变的积累,但也会发生脑和脊髓神经变性。鉴于多发性硬
多发性硬化(MS)是一种炎症、脱髓鞘和神经退行性中枢神经系统(CNS)疾病,具有异质性演变和临床/影像学特征。尽管多发性硬化症的病理特征是局部脱髓鞘病变的积累,但也会发生脑和脊髓神经变性。鉴于多发性硬化症的治疗方案不断扩大,更准确地确定临床结果不佳的患者将有助于优化患者管理。由于其对局灶性病变(即脱髓鞘)和萎缩(即神经退行性变)的敏感性。纵向研究表明,在临床孤立综合征患者中,大脑和脊髓T2高信号病变的存在与长期转化为临床明确的MS和残疾积累有关。在明确的多发性硬化症中,中期和长期随访中,T2加权和T1加权MRI脑异常与更严重的残疾相关。相反,只有少数研究发现脊髓损伤预示着长期残疾。
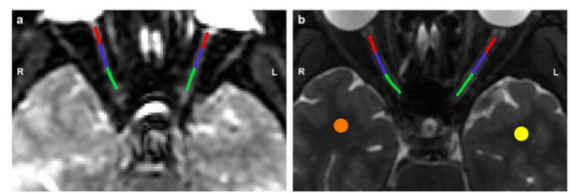
脑萎缩是众所周知的多发性硬化症。灰质(GM)丢失在所有阶段都存在,但以渐进形式更为严重,有助于解释临床残疾。现有数据表明,全脑或GM体积损失比其他MRI测量(如病灶或白质(WM)体积损失)更能预测随后的残疾累积。重要的是,这不仅适用于全脑或GM容量测定,如深部GM或相关皮层区域/网络。脊髓组织丢失,特别是在颈椎节段,在多发性硬化症中发生率很高,并与并发临床残疾相关。虽然脊髓组织丢失与短期内累积残疾之间存在显著关系,这种关系在较长的临床随访(超过10年)后消失,这表明脊髓组织丢失可能对疾病最初几年的临床恶化至关重要。
只有少数MRI研究结合了大脑和脊髓损伤,以确定与MS恶化相关的因素,提供了不确定的结果,主要是因为只分析了一部分变量(即损伤或萎缩)。事实上,随着时间的推移,临床残疾的恶化与脑和颈脊髓的局灶性病变以及脑和脊髓组织的丢失有关。从这个角度来看,对局灶性脱髓鞘病变和不可逆组织丢失的多参数评估可能会澄清不同病理过程对残疾进展的相对贡献。为了解决这个问题,前瞻性地从一个多中心队列中收集了确诊为多发性硬化症的患者的5年随访临床数据,这些患者之前参与了一项MRI研究,其特征是在疾病的不同阶段出现颈髓萎缩。本研究的主要目的是评估脑和颈髓损伤在预测该队列中期临床结局中的独立作用。本文发表在《神经病学,神经外科学和精神病学杂志》上()。

367例MS患者(326例复发,41例进行性发作)和179例健康对照者在基线检查时进行了3.0T脑和颈髓T2加权和三维T1加权MRI检查。在基线检查时和中位随访5.1年后(IQR=4.8–5.2),获得扩展残疾状态量表(EDSS)得分。随访时,根据EDSS变化将患者分为临床稳定/恶化。广义线性混合模型确定了临床恶化、发展为继发性进展性(SP)MS以及5年内达到EDSS=3.0、4.0和6.0的预测因素。使用Jim V.7.0(Xinapse Systems,Colchester,UK)中包含的半自动方法计算大脑T2高信号和T1低信号病变体积(LV)。使用FSL SIENAX和FIRST在病变填充3D T1加权图像上计算正常大脑(NBV)、皮质GM(NcGMV)、深部GM(NDGMV)和WM体积(NWMV)。
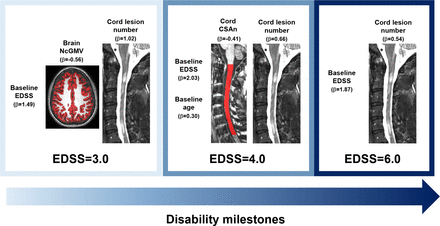
随访时,120/367(33%)MS患者临床病情恶化;36/256(14%)复发缓解患者演变为SPMS。EDSS恶化的基线预测因子为进展性发病与复发性发病MS(标准化β(β)=0.97),EDSS较高(β=0.41),脊髓损伤数目较高(β=0.41),正常皮质体积较低(β=−0.15)和脊髓面积(β=−0.28)。年龄越大(β=0.86)、EDSS值越高(β=1.40)和脊髓损伤数越高(α=0.87)独立预测SPMS转化率(C指数=0.91)。5年后达到EDSS=3.0的预测因素是基线EDSS较高(β=1.49),脊髓损伤数较高(β=1.02),正常皮质体积较低(β=−0.56)(C指数=0.88)。基线年龄(β=0.30),EDSS较高(β=2.03),脊髓损伤数较高(β=0.66),脊髓面积较低(β=−0.41)预测EDSS=4.0(C指数=0.92)。最后,较高的基线EDSS(β=1.87)和脊髓损伤数(β=0.54)预测EDSS=6.0(C指数=0.91)。
多变量分析中临床残疾的独立预测因素
发现临床、脑和颈髓MRI变量的组合预测了随访时临床相关的神经预后。值得注意的是,较高的EDSS和较高的脊髓损伤数独立预测了所有神经系统预后(即EDSS恶化、SPMS演变、EDSS里程碑)。在整个MS队列和复发性MS中,大脑和脊髓损伤的多参数测量(损伤和组织丢失)独立预测5年残疾恶化。此外,皮质体积损失与EDSS=3.0相关,而脊髓下面积是EDSS=4.0的决定因素之一。临床恶化通过3个月确认的EDSS评分变化进行评估,EDSS评分是最广泛使用的残疾量表之一。选择SPMS的演变作为临床相关结果。最后,EDSS=3.0、4.0和6.0表示疾病恶化的关键残疾点。在5年的随访中,33%的患者残疾恶化,14%的复发性MS演变为SPMS。值得注意的是,30%的复发性MS和70%的进展性MS临床病情恶化:这些比率与之前的研究结果一致,反映了在多变量分析中,进展性与复发性MS作为临床病情恶化的独立预测因子的识别。基线EDSS评分对后续临床结果的重要性与之前的几份报告一致。
总之,脊髓损伤和皮质体积减少在较小程度上有助于预测多发性硬化患者的5年临床预后。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言