世界卫生组织国际癌症研究机构(IARC)发布的2020年全球最新癌症负担数据显示,肝癌是全球第六大常见癌症,第三大肿瘤致死病因。大多数中国肝癌患者首次诊断时已是中晚期,生存率低,预后差。在HCC的治疗手段变化中,手术、放疗、介入、化疗、靶向,再到如今的免疫治疗和免疫联合治疗,肝癌的治疗方式逐渐丰富且成熟。
全球目前唯一获批用于不可切除肝细胞癌治疗的一线免疫联合疗法阿替利珠单抗联合贝伐珠单抗(“T+A”方案)公布最新研究结果,经“T+A”治疗后的患者中位总生存期为19.2个月,其中中国亚群患者的中位总生存期达到24.0个月,为晚期肝癌患者带来了新的希望。
在此背景下,我们有幸邀请到了北京大学肿瘤医院肝胆胰外科一科主任邢宝才教授,聆听他对我国肝癌诊疗现状、IMbrave150研究结果的解读及其影响,以及“T+A”免疫联合治疗方案应用前景的专业见解。
一、有效率从3%到30%,免疫联合治疗使肝癌系统性治疗飞跃进展
谈及肝癌的系统性治疗,是从一片雾霾之下一点点地拨云见日开来的。
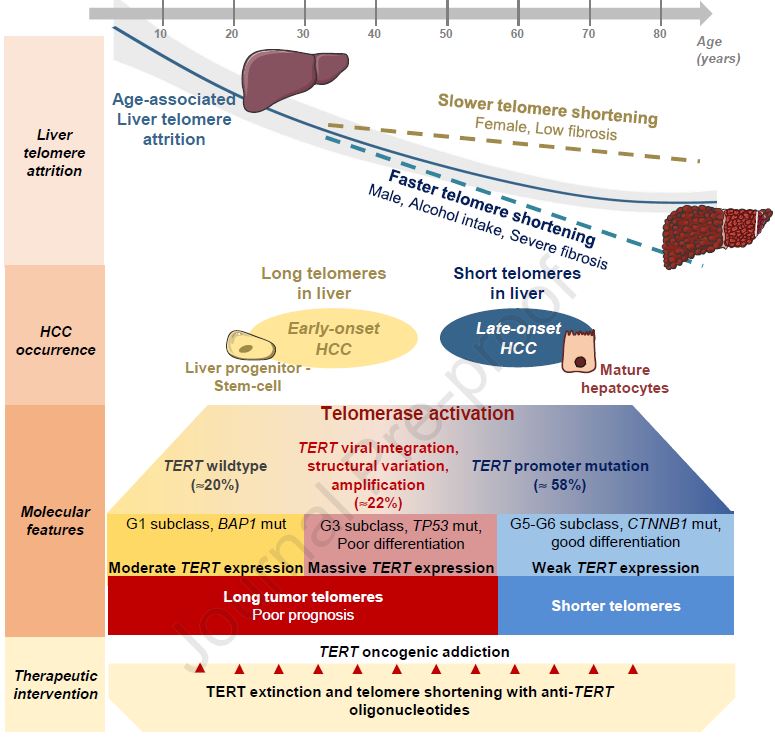
2007年以前,肝癌的治疗还处于外科治疗和局部治疗。直到2007年索拉非尼的上市,才开启了肝癌的系统性治疗。但索拉非尼的有效率仅3%~4%,仅能有限的延长部分患者的生存期。十年后,仑伐替尼以其非劣性的结果于2018年获批上市,成为肝癌的一线治疗,改变了索拉非尼十年里的单药治疗局面,但仑伐替尼的有效率同样不高,仅有百分之十几。2020年,ASCO大会公布了多纳非尼的优效性结果,使得目前肝癌一线靶向药物索拉非尼、仑伐替尼、多纳非尼“三足鼎立”。
但靶向药物的整体有效率仍然偏低,肝癌患者的预后仍面临着巨大困难。在免疫治疗不断兴起的这个时代,研究者们开始萌生出联合用药的想法。因此,围绕着靶向药联合免疫药物的研究不断迸发。在不断的碰撞之下,目前联合用药的应用取得较好进展的主要有三种方案,包括泰圣奇联合贝伐珠单抗的 “T+A”方案、卡瑞利珠单抗联合阿帕替尼的“双艾组合”、帕博利珠单抗联合仑伐替尼的“可乐组合”。
时至今日,免疫联合治疗已被证实了其显著的疗效,相比过往的单一靶向治疗,免疫治疗联合靶向治疗的有效率比单用仑伐替尼有明显提高,有效率在30%左右。
从过去的3%到现在的30%,肝癌的系统性治疗有了飞跃性的进展。
二、“T+A”方案彻底改变晚期肝癌一线治疗格局
IMbrave150研究总生存期最新结果公布,结果证实“T+A”可为患者带来生存和生活质量的双重改善,是肝细胞癌治疗的重大进步。“T+A”联合治疗方案彻底改变了晚期肝癌一线治疗的格局,在此背景下,肝癌的整体治疗策略也应当重新审视,T+A联合疗法对于不同的晚期肝癌患者均有所获益。
在可切除的肝癌患者中,目前仍高达50%-70%的患者在术后会复发,而复发会严重影响预后。对于部分勉强切除的高复发患者,可以术前使用“T+A”方案,筛选出哪部分患者更适合手术,获得最佳的生存获益。改变整体治疗的先后顺序、治疗的策略便能对治疗结果有一定的扭转。
对于无法切除的肝癌患者,一方面可通过系统性治疗,达到30%左右的有效率,并且使不可切除的肝癌逐渐转化成可切除。在30%的有效率下,大概有10%-15%的患者能够转化成可切除肝癌,并获得非常大的生存获益。另一方面,80%左右的患者尽管经“T+A”治疗后仍无法切除,但对比过去索拉非尼约12个月的生存期,“T+A”方案中国亚组能提高到24个月的中位生存期,已然是飞跃式的提高。
对于肝癌患者来说,除了“活得久”,“活得好”也十分重要。据IMbrave150研究的全球高质量患者报告结局(PRO)结果显示,“T+A”联合疗法使患者的生活质量、机体功能、角色功能方面都有了很大的提高。相比于索拉非尼治疗,“T+A”联合疗法可以延迟患者报告的生活质量(QoL)的恶化时间(TTD)7.6个月(中位TTD,11.2个月vs 3.6个月)、机体功能TTD时间(中位TTD,13.1个月vs 4.9个月)和角色功能TTD时间(中位TTD,9.1个月vs 3.6个月)。患者报告的生活质量的恶化时间延长至近3倍,这也意味着对于肝功能较差、身体较弱的肝癌患者,“T+A”的耐受性更好,为患者完成整体治疗带来更大的可能性和信心。
三、“T+A”联合疗法为转化切除提供新的方向
晚期肝癌患者通常已失去手术机会,但“转化切除”能使晚期肝癌患者的复发和长期预后得到有效的改善。所谓转化,是意味着常规切不了,可以通过一些手段,让它变成可切除。转化包括外科转化和内科转化两个方面。
外科转化:人的肝脏体积需要高于30%才能存活,肝硬化患者甚至需要剩余40%。如果肝癌患者需要剩余40%,但病灶较大需要切除65%肝脏,这时候一般会采用外科手段使留下的肝脏变大,肝脏再生变大后,正常肝组织占整个肝体积的比例提高,便能成功切除,这就是外科转化切除。
内科转化:是指通过系统性治疗将原来较大的无法切除的肿瘤治疗后缩小,使切除的体积变小。既往的临床案例均证明,如果治疗有效,经系统性治疗后,既使肝脏周边的微小病灶消失,肿瘤坏死,又能使病灶切除后的复发率明显降低。而目前来说,转化切除的一线选择应该是内科转化,其次是外科转化。
而“T+A”联合疗法的出现使转化治疗产生了更大的可能性。一般来说,转化切除的过程首先需要三、四个月的系统性治疗,而过去由于索拉非尼副作用大,大量患者无法足剂量按时服药。但“T+A”联合疗法的毒副反应很小,耐受性很好,患者完成整个疗程治疗的可能性很大,因而能够转化成功的可能性更大。“T+A”联合疗法能使12%-15%的肝癌患者从不可切除转化成可切除,即便是未转化成功的患者,经“T+A”治疗后也能够有明显的生存获益,延长2年的生存期。
四、免疫联合治疗未来将应用更加广泛
鉴于IMbrave150研究中“T+A”联合疗法的亮眼成绩,免疫联合治疗在肝癌诊疗模式中扮演着重要的角色,或许免疫联合靶向再联合手术或HAIC(肝动脉灌注化疗术)的方案也将成为未来的方向。
相对于HAIC,TACE(肝动脉化疗栓塞术)是更为常见的治疗方式之一,TACE肝动脉化疗栓塞术是靠化疗加栓塞进行局部的治疗,虽然广泛应用,但TACE治疗的有效率是20%,且主要针对肿瘤大小<5cm的患者,对于大肝癌患者TACE有效率仅有10%。HAIC是经肝动脉的持续灌注化疗,原理上会比TACE治疗更加有效得多。
直到今天,“T+A”30%左右的有效率已经是一个非常好的结果,邢宝才教授认为,未来“T+A+HAIC”的三联方案会是一个新的方向,其ORR(客观缓解率)也将会提高至40%以上。
未来,免疫治疗的临床应用中将更加精准和有效。而肝癌患者的治疗需求、明确免疫治疗的有效人群、肿瘤微环境的改变等目前棘手的问题或许也将迎刃而解。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#系统性治疗#
42
#系统性#
55
#联合治疗#
58
#生存期#
43
肝癌,接下来就要细分了,对于体质好的病人,能否将PD-1类+抗血管新生+放疗等相结合,甚至有必要用TACE进行减负
66