剖宫产术后脑出血误诊1例报告
2019-12-19 韩坤 唐勇 宋莉 实用医院临床杂志
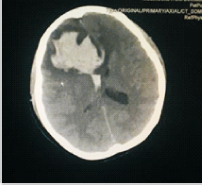
患者,女,31岁,因“停经38+4周,腹痛4小时”于2016年9月7日入院。入院诊断为“①胎儿窘迫;②G1P038+4周宫内孕左枕前位(LOA)单活胎先兆临产;③胎膜早破”,拟在全身麻醉下行急诊剖宫产术。既往史无特殊,孕期检查无糖尿病、高血压等病史。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#剖宫产术后#
46