NEJM:抗BDCA2抗体Litifilimab 治疗皮肤红斑狼疮有效和安全
2022-08-02 MedSci原创 MedSci原创
红斑狼疮是一个全身多个系统受累的疾病,而最直观的表现是对皮肤的影响。实际上最开始的时候,医学界只注意到了红斑狼疮对皮肤的影响。最早提出红斑狼疮的全身受累的是 Moritz Kaposi,此后 Will
红斑狼疮是一个全身多个系统受累的疾病,而最直观的表现是对皮肤的影响。实际上最开始的时候,医学界只注意到了红斑狼疮对皮肤的影响。最早提出红斑狼疮的全身受累的是 Moritz Kaposi,此后 William Osler 进一步扩展了我们对狼疮全身受累的理解。随着狼疮细胞发现、抗核抗体发现,我们对红斑狼疮认识愈发深刻。Edmund L. Dubois 在 1964 年后的一系列工作让大家认识到狼疮是一个谱系性疾病。而红斑狼疮的皮肤表现形式分类则深受 James N. Gilliam 的影响。
1979 年,Gilliam 教授与其他医生一起提出了「亚急性红斑狼疮」的皮肤分型。并且他还提出将红斑狼疮皮肤改变分为两大类:红斑狼疮特异性(主要是红斑狼疮所致)、红斑狼疮非特异性(其他疾病也常见表现)。主要分为急性皮肤型红斑狼疮(acute cutaneous LE,ACLE)、亚急性皮肤型红斑狼疮(subacute cutaneous LE ,SCLE)、慢性皮肤型红斑狼疮(chronic cutaneous LE )(其中约 80% 的病例为盘状红斑狼疮)。皮肤红斑狼疮会导致不可逆转的损伤和毁容,损害患者的生活质量,并与抑郁、焦虑和疲劳有关。 在并存 SLE 的患者中,肾炎或中枢神经系统疾病等全身表现并不常见。然而,大多数亚急性和慢性皮肤红斑狼疮患者不会出现 SLE。
盘状红斑狼疮(discoid lupus erythematosus ,DLE)和狼疮性脂膜炎(lupus panniculitis又命名为Lupus profundus,LEP)属于慢性皮肤型红斑狼疮。
急性皮肤型红斑狼疮的特征是病情的反复急促发作,同时不会遗留长期皮肤损害征象、色素异常沉着或疤痕形成——虽然总病程可以很长。慢性皮肤型红斑狼疮的特征是慢性迁延病情,也容易遗留色素异常沉着或疤痕形成。亚急性皮肤型红斑狼疮的特征是可能导致长期的皮肤色素沉着异常,但通常不会导致瘢痕形成。
皮肤红斑狼疮的一线治疗包括外用糖皮质激素和抗疟药物。 外用糖皮质激素治疗获益的证据有限,一项荟萃分析显示,不同皮肤红斑狼疮亚型对羟氯喹等抗疟药物的反应各不相同。 在对羟氯喹没有反应的皮肤红斑狼疮患者中升级免疫抑制剂治疗很常见,长期使用口服糖皮质激素受到副作用的限制。 研究性疗法(例如,AMG 811、PD-0360324、R333 和脉冲染料激光)在皮肤红斑狼疮患者中未显示出临床益处。 Anifrolumab,一种用于治疗 SLE 的 I 型干扰素受体单克隆抗体,在随机试验中显示对皮肤病患者有效,但皮肤红斑狼疮亚型es(急性、亚急性和慢性)在这些试验中没有被表征,并且皮肤红斑狼疮也没有独立于 SLE 进行研究。
在皮肤红斑狼疮皮肤损伤中,I 型干扰素和其他炎症介质由募集的浆细胞样树突状细胞、细胞毒性 T 细胞介导的凋亡角质形成细胞或两者分泌。在皮肤红斑狼疮和 SLE 中,I 型血型干扰素表达与疾病活动和严重程度相关。
Litifilimab(前身为 BIIB059)是一种人源化 IgG1 单克隆抗体,可与血树突状细胞抗原 2 (BDCA2) 结合,BDCA2 是一种仅在浆细胞样树突状细胞表面表达的受体。26,27 Litifilimab 与 BDCA2 结合可抑制 I 型干扰素、炎性细胞因子和趋化因子。 26,28 在 litifilimab 以 20 mg/kg 体重单次静脉输注给药的 1 期试验中,患有 SLE 和活动性皮肤病变的参与者显示干扰素反应基因的表达降低在血液中和 I 型干扰素调节的皮肤粘液病毒抗性蛋白中。在一项探索性分析中,在皮肤活检中观察到的粘液病毒抗性蛋白表达降低的参与者在一周的皮肤红斑狼疮皮肤病活动测量中也降低了 4 个点4,第 12 周,或两者兼而有之。
评估 BIIB059 在伴或不伴系统性红斑狼疮 (LILAC) 的皮肤红斑狼疮中的研究是一项由两部分组成的 2 期试验,旨在研究 litifilimab 的疗效和安全性。 A 部分将单独报告,涉及具有活动性关节和皮肤表现的 SLE 参与者。在这里,我们报告了 B 部分的研究结果,其中参与者主要患有中度至重度活动性亚急性和慢性皮肤红斑狼疮,有或没有系统性表现。
研究方法
18 至 75 岁的成年人如果患有皮肤红斑狼疮,且经先前活检或筛查时活检证实为组织学,则符合条件。参与者患有活动性皮肤红斑狼疮,定义为在皮肤红斑狼疮疾病区域和严重性指数活动量表 (CLASI-A) 上得分至少为 8 分,该量表衡量 13 个皮肤区域的红斑和脱屑或肥大(总分范围从 0 到 70,分数越高表明狼疮皮肤病变活动越大)。受试者患有亚急性皮肤红斑狼疮(CLASI-A 红斑评分≥2,评分范围从 0 [无] 到 3 [深红色;紫色、紫罗兰色、结痂或出血性])或慢性皮肤红斑狼疮,包括盘状狼疮红斑狼疮(至少有一处活动性盘状红斑狼疮病变,且 CLASI-A 红斑评分最低 ≥2 且 CLASI-Damage 瘢痕评分≥1),或亚急性和慢性皮肤红斑狼疮同时存在。后一个量表以 0 到 2 的等级对瘢痕形成、萎缩和脂膜炎的程度进行排名(0 表示无瘢痕形成,2 表示严重萎缩性瘢痕形成或脂膜炎)。评分由独立委员会在筛选过程中进行裁决。符合条件的参与者之前还接受过失败或与不可接受的副作用相关的局部药物或抗疟疾药物(或两者)的治疗。
本研究采用1:1:1:1 的比例分配受试者,根据 CLASI-A 评分(≤10 vs. >10)和是否存在盘状红斑狼疮进行分层,接受 litifilimab(剂量为 50、150 或 450 mg)或安慰剂在第 0、2、4、8 和 12 周皮下给药。参与者、他们的家人和试验团队成员不知道试验分组;药剂师和药房监督员了解参与者的试验组分配。
B 部分最初采用单剂量疗效设计。共有 31 名参与者入组,并以 2:1 的比例随机分组,接受 450 mg 剂量的 litifilimab 或安慰剂(见方案第 1 版)。由于 A 部分的招募缓慢并允许对皮肤红斑狼疮参与者进行 litifilimab 的剂量范围评估,B 部分被修改为一项剂量范围试验,其中包括两个额外的 litifilimab 剂量,50 和 150 mg,计划在每个剂量和安慰剂的比例相等;此外,治疗期延长至 16 周,样本量增加到约 130 个。
主要终点(最初,450 mg litifilimab 组与安慰剂组相比,CLASI-A 评分从基线到第 12 周的百分比变化)在方案的修改版本中更改为 CLASI 的百分比变化 - 50-mg、150-mg 和 450-mg litifilimab 组和安慰剂组参与者从基线到第 16 周的评分。 修订后的主要分析是基于修订后的主要终点的剂量反应测试。 次要终点是第 12 周和第 16 周 CLASI-A 评分(CLASI-50 反应)较基线下降至少 50%; 第 12 周 CLASI-A 评分相对于基线的百分比变化; 在第 12 周和第 16 周时,CLASI-A 评分从基线降低至少 4 分,在第 12 周和第 16 周时降低至少 7 分; 和药代动力学指标的变化。
结果
该试验于 2016 年 10 月 20 日至 2019 年 11 月 18 日期间进行。共有 300 名参与者接受了筛查,其中 132 人入组。我们随机分配 26 名参与者接受 50 mg 的 litifilimab,25 名接受 150-mg litifilimab,48 名接受 450-mg litifilimab,33 名接受安慰剂;各组中的 23、24、42 和 31 人完成了安慰剂对照治疗期。总体而言,12 名参与者 (9%) 未完成指定方案:8 名参与者(50 毫克组 3 名,150 毫克组 1 名,450 毫克组 4 名)和 4 名参与者(安慰剂组和 450 毫克组各 2 人)由于撤回同意。其中 6 名参与者是根据最初的 12 周方案入组的,因此他们的主要终点结果没有被估算。其他 6 名参与者在 16 周修改后的方案下入组,并估算了他们的主要终点结果。
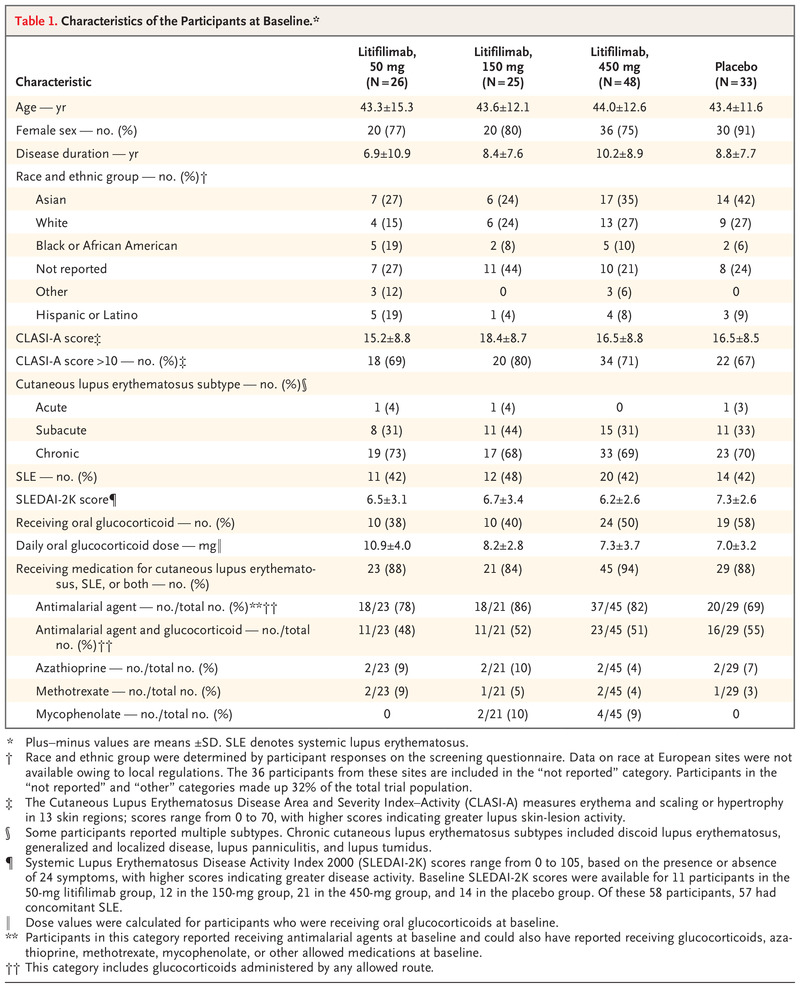
表格1 基线参与者的特征。
除了平均口服糖皮质激素剂量、性别和种族外,各组参与者的基线特征相似(表 1)。参与者的人口统计学特征广泛代表了更广泛的皮肤红斑狼疮人群。大约 10% 的参与者是黑人或非裔美国人,但由于当地法规,在欧洲站点注册的 36 名参与者 (27%) 没有报告种族和民族群体。
接受 litifilimab 的参与者中有 42% 至 48% 被诊断为伴随 SLE,而接受安慰剂的参与者中这一比例为 42%。根据 2000 年系统性红斑狼疮疾病活动指数 (SLEDAI-2K;根据 24 种症状的存在与否,评分范围为 0 至 105,评分为 0 至 < 6 表示低疾病活动,6 至 12 表示中等活动,>12 表示高活动 33)(表 1)。在伴有和不伴有 SLE 的参与者中观察到皮肤红斑狼疮亚型的相似分布(表 S5)。共有 118 名参与者(总体约 90%)在基线时正在服用治疗皮肤红斑狼疮和 SLE 的药物,包括抗疟药、糖皮质激素、免疫抑制剂或其他药物;各试验组的百分比相似(表 1 和补充结果部分)。 50-mg litifilimab 组的基线平均 CLASI-A 评分为 15.2,150-mg 组为 18.4,450-mg 组为 16.5,安慰剂组为 16.5(表 1)。
主要终点

表 2. 第 12 周和第 16 周的主要和次要疗效终点。
从基线到第 16 周 CLASI-A 评分的最小二乘平均 (±SE) 百分比变化百分比在 50-mg litifilimab 组中为 –38.8±7.5,在 150-mg litifilimab 组中为 –47.9±7.5,–42.5±5.5 in 450 mg litifilimab 组,安慰剂组为–14.5±6.4,负值表示较基线有所改善(表 2 和图 S3)。 50-mg litifilimab 从基线到第 16 周的 CLASI-A 评分变化的最小二乘平均差异为 –24.3 个百分点(95% 置信区间 [CI],–43.7 至 –4.9),–33.4 个百分点150-mg litifilimab(95% CI,–52.7 至 –14.1),以及 450-mg litifilimab(95% CI,–44.6 至 –11.4)–28.0 个百分点。主要剂量反应分析基于 CLASI-A 评分从基线到第 16 周的百分比变化,当我们使用最佳拟合剂量反应模型时显示出显着性,该模型源自候选模型包括安慰剂组和所有剂量组。然而,汇总剂量反应分析包括与安慰剂相比对每种药物剂量的分析,但不包括三种药物剂量水平之间的比较。
次要终点
次要终点见表 2 。 对于每个 litifilimab 剂量与安慰剂相比的最小二乘均值差异,大多数次要终点的 95% 置信区间为零,但第 12 周的 CLASI-50 反应、第 16 周的 CLASI-50 反应除外。 仅 450-mg litifilimab 剂量,仅 150-mg litifilimab 剂量在第 12 周和第 16 周 CLASI-A 评分下降 4 分或更多。 由于没有预先指定的多重比较调整计划,因此无法从置信区间中排除零的四个结果做出推论。
不良反应
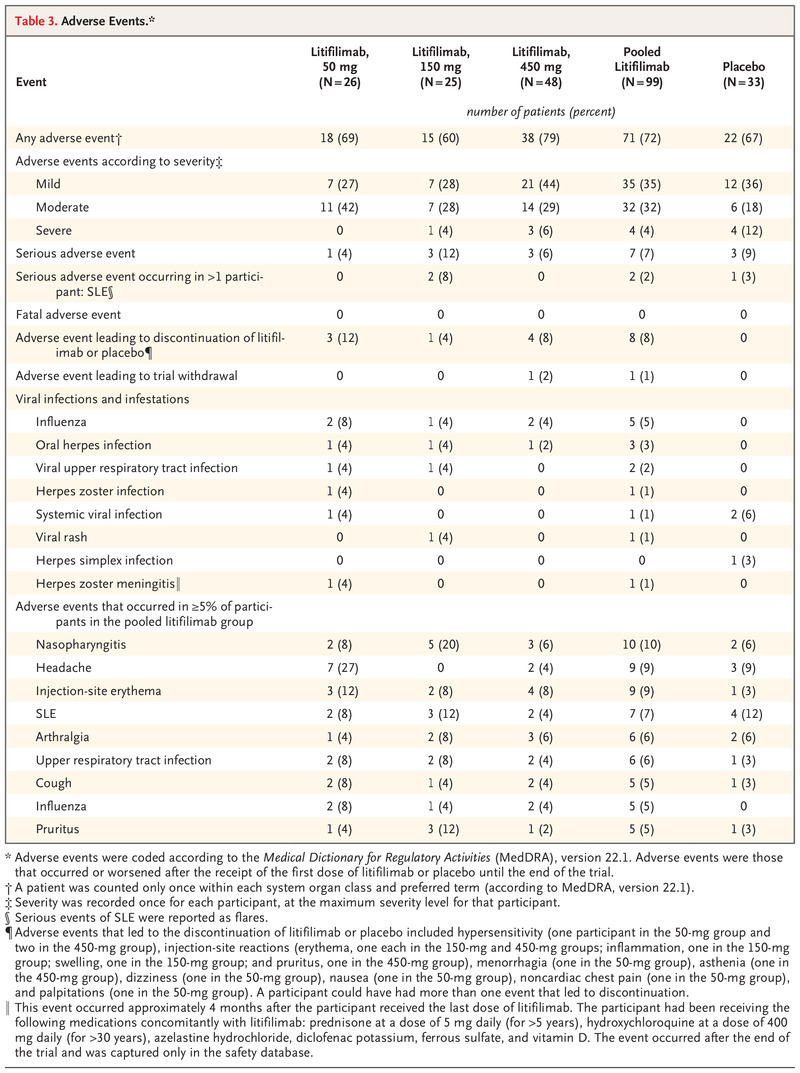
总共有 71 名参与者(72%)接受了 litifilimab 和 22 名参与者(67%)接受了安慰剂治疗(表 3)。 大多数不良事件为轻度或中度,由试验研究者根据试验方案中包含的严重程度定义进行评级。 最常报告的不良事件(在合并 litifilimab 组中≥5% 的参与者报告)是鼻咽炎、头痛、注射部位红斑、SLE、关节痛、上呼吸道感染、流感、瘙痒和咳嗽。
讨论
这项 2 期、随机、安慰剂对照试验涉及活动性、组织学证实的皮肤红斑狼疮伴或不伴 SLE 表现的参与者,在 16 周。 对主要终点的试验设计和分析计划进行了修订,以使用综合趋势检验来检验 litifilimab 剂量和安慰剂之间的剂量反应关系。 在该模型的范围内,使用 litifilimab 治疗显示出显着的剂量反应关系; 然而,该模型并未测试两种药物剂量之间或药物剂量与安慰剂之间的治疗效果。 应用于主要分析的剂量反应模型未用于次要终点。 一般来说,次要终点的分析不支持主要分析。
这项为期 16 周、涉及皮肤红斑狼疮参与者的 2 期试验的结果表明,使用 litifilimab 治疗可以改善 CLASI-A 评分,这是一种皮肤病活动度的衡量标准。 需要更大规模和更长时间的试验来确定 litifilimab 在皮肤红斑狼疮患者中的疗效和安全性。
原始出处:
Werth VP, Furie RA, Romero-Diaz J, Navarra S, Kalunian K, van Vollenhoven RF, Nyberg F, Kaffenberger BH, Sheikh SZ, Radunovic G, Huang X, Clark G, Carroll H, Naik H, Gaudreault F, Meyers A, Barbey C, Musselli C, Franchimont N; LILAC Trial Investigators; Werth Trial Investigators. Trial of Anti-BDCA2 Antibody Litifilimab for Cutaneous Lupus Erythematosus. N Engl J Med. 2022 Jul 28;387(4):321-331. doi: 10.1056/NEJMoa2118024. PMID: 35939578.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#mAb#
0
#狼疮#
39
#红斑#
40
#CA2#
37
,
42
NEJM上果然牛,感谢梅斯更新及时
34