
发现早期 PAH
无创心肺运动测试 (CPET) 用于监测已确定 PH 患者的临床轨迹。然而,CPET 数据也可以指导肺血管疾病的早期诊断,特别是在高危患者中,例如镰状细胞病、结缔组织病、HIV、肺部疾病或左心结构异常的患者,尽管初始诊断测试的结果令人放心。即标准心电图、超声心动图)。例如,SSc或其他真正肺血管疾病患者的低峰值 V·o 2、早期无氧阈值、异常通气效率低下(例如 V·e/V·co 2)和呼气末 CO2 减少疾病风险因素应促使考虑 RHC,无论静息时收集的无创诊断数据的结果如何。
由于 PAH 患者最初通常表现为非特异性劳力性不适,因此建议使用正式测试测量运动能力的低阈值作为早期诊断的重要策略。反过来,通过 CPET 或其他方法确认运动耐量受损需要进一步的诊断评估,可能包括 RHC,以澄清症状的病因。这种方法符合运动不耐受先于静息症状的 PAH,最初是 40 多年前通过考虑“运动诱发的 PH”患者亚组提出的。然而,很难就区分正常状态和致病状态的参数达成共识,因为跨位点测试方法的差异以及 RV-肺血管系统关系的复杂性。重要的是要认识到心输出量和 mPAP 之间存在轻微的曲线关系。在降低肺动脉顺应性的致病条件下,这种关联倾向于线性,这表明与正常条件相比,每次心输出量变化都会观察到 mPAP 的更大增加。部分由于这个原因(以及由于难以通过超声心动图捕获准确的三尖瓣反流射流来估计运动期间的 PASP),仅关注运动期间的 PAP 不足以准确评估呼吸困难的肺血管原因。
在有创 CPET 期间,持续的中央和外周血流动力学监测以及使用气速描记法进行的气体交换评估允许在运动期间对心脏、肺和骨骼肌功能进行综合评估。 Tolle 及其同事证明了一组呼吸困难和静息 PAH、运动引起的 PAH 血流动力学证据或在静息或运动期间未达到 PAH 血流动力学标准的患者队列中峰值 V·o 2 的反向梯度。在峰值运动时,在这些组中观察到 mPAP 和 PVR 的相似(尽管相反)梯度。这些数据有助于建立一个模型,通过该模型,运动期间观察到的 PAH 样血流动力学特征被认为是介于健康和坦率 PAH 之间的中间临床表型。迄今为止最大的关于运动血流动力学和结果的研究数据表明,异常 PAP/心输出量斜率 >3 mm Hg/L/min 对于预测左室射血分数保留和不明原因呼吸困难患者未来的心血管事件或死亡特别重要。
早产是 PAH 早期诊断的一个不断演变的危险因素吗?
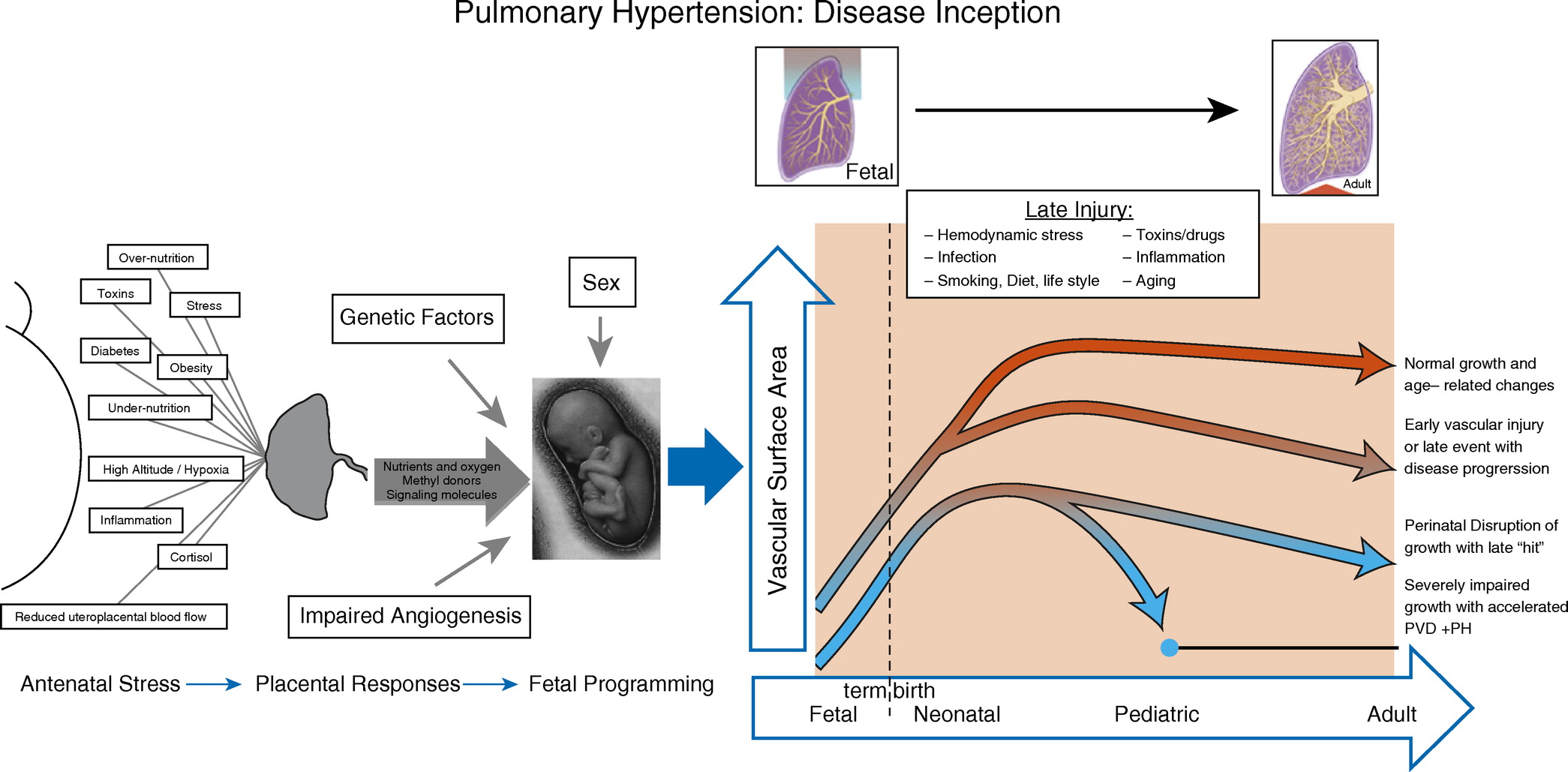
Goss 及其同事最近表明,早产与早发性成年 PH 相关。一小群有早产史的成年人,定义为出生体重 ⩽1,500 g(对应于 28 周的平均胎龄),在中位年龄为 27 岁时接受了 RHC。总体而言,由于没有临床症状,45% 的早产受试者符合意外 PH 的标准。几项研究表明,早产儿胎盘血管组织病理学与宫内生长受限以及随后发生支气管肺发育不良和 PH 的易感性密切相关(图 下)。流行病学数据进一步证明成人 PH 人群中早产史的发生率惊人。这些临床观察和广泛的临床前数据表明,围产期或发育事件会损害和阻止肺循环的生长和成熟,这不仅会增加新生儿和儿童 PH 的风险,而且随着时间的推移可能足以增加 PH 的风险,特别是在应对各种第二次打击时,例如缺氧(对早产儿尤其重要)、炎症、血流动力学压力、感染、药物、毒素和其他因素。
参考文献:
Maron BA, Abman SH, Elliott CG, Frantz RP, Hopper RK, Horn EM, Nicolls MR, Shlobin OA, Shah SJ, Kovacs G, Olschewski H, Rosenzweig EB. Pulmonary Arterial Hypertension: Diagnosis, Treatment, and Novel Advances. Am J Respir Crit Care Med. 2021 Jun 15;203(12):1472-1487. doi: 10.1164/rccm.202012-4317SO. PMID: 33861689; PMCID: PMC8483220.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#RCC#
29
#动脉高压#
25
#早期发现#
28