子宫颈恶性外周神经鞘膜瘤1例
2020-07-08 邹秋华 马芳 叶飞 中国实用妇科与产科杂志
恶性神经鞘膜瘤(malignantperipheralnervesheathtu? mor,MPNST)是周围神经系统少见肿瘤,起源于施旺细胞, 故又称恶性施旺细胞瘤。它是一种神经源性恶性肿瘤,该 肿
恶性神经鞘膜瘤(malignantperipheralnervesheathtu? mor,MPNST)是周围神经系统少见肿瘤,起源于施旺细胞, 故又称恶性施旺细胞瘤。它是一种神经源性恶性肿瘤,该 肿瘤的特点为多种细胞来源、分化不一、细胞形态变异大、 个体免疫表型异质性差异大等,临床上较少见,约为全身 软组织肉瘤的5%~10%。发生于子宫颈的恶性神经鞘膜 瘤在临床上更为罕见,它归属于子宫颈间叶性肿瘤,占所 有子宫颈恶性肿瘤的比例不到1%[1-2]。现报道暨南大学附 属第一医院收治的1例原发性子宫颈恶性外周神经鞘膜瘤 患者,经腹全子宫切除术+双附件切除术+宫旁病灶切除 术+右侧盆腔淋巴结活检术。术后生存时间仅6个月。
1 病历摘要
患者,41岁,因“阴道分泌物异常1个月余”于2019年1 月8日收入院。既往月经规律,无痛经史,孕3产3。患者 诉1个月前出现阴道分泌物异常,量增多,黄白色,有异味, 偶有性交后出血,于外院就诊发现子宫颈占位病变,子宫 颈液基细胞学检查提示高度鳞状上皮内病变,人乳头瘤病 毒(humanpapillomavirus,HPV)阴性,进一步行阴道镜检查 加子宫颈活组织检查,活检病理提示梭形细胞肿瘤,建议 行免疫组化检测进一步明确类型,患者为求进一步诊治收 入我院。患者精神、睡眠、胃纳可,大小便正常,近半年体 重未见明显变化。入院查体:生命体征平稳,心肺无异常, 腹软,下腹无压痛、反跳痛。妇科检查(图1a):子宫颈后唇 可见一息肉样肿块,大小约40mm×30mm,质韧,凸向阴道 后穹隆,少量接触性出血,肛诊直肠黏膜光滑,可触及子宫 颈后肿块。入院后复查HPV未见异常,鳞状细胞癌抗原、 糖类抗原125、人附睾蛋白4、糖类抗原199及癌胚抗原等 肿瘤标志物、胸片、泌尿系彩超均未见明显异常。盆腔超 声(图1b):子宫颈管增粗,形态不规则,子宫颈后唇黏膜下内见不均质占位光团,大小约58mm×59mm×78mm,部分 突入阴道上端,彩色多普勒血流显像:内见树枝状血流信 号。盆腔磁共振成像(图1c):子宫颈后唇黏膜下见一不规 则肿块影,突向阴道后穹隆,与阴道后穹隆分界不清,子宫 颈黏膜线完整,呈多囊样改变,信号不均,大小约90mm× 69mm×55mm, T1WI呈等信号,内见斑片状稍高信号, T2WI呈不均匀稍高信号,可见多个液平面,DWI呈不均匀 高信号,增强扫描病灶实性成分呈明显持续性强化;病灶 周边可见多个子灶;考虑间叶来源恶性肿瘤。我院病理科 会诊:镜下见微小出血与坏死组织数粒;肿瘤细胞呈短梭 形,部分区域瘤细胞围绕血管呈漩涡状紧密分布,部分区 域组织疏松或黏液样改变,但未见明显栅栏状结构;细胞 核圆形、短梭形、深染,可见单核及多核瘤巨细胞,核分裂 象多见(>4个/10HPF);免疫组化:Vimentin(++),s-100 (核/质, +),SOX-10(+++);SMA/Desmin/P-CK/HMB45/ Melan-A/P53/BCL-2/CD57/H3K27M/GFAP均为(-),ki-67 约40%(+);考虑恶性外周神经鞘膜瘤;建议临床术后标本 广泛取材后进一步明确。术前临床诊断:子宫颈恶性外周 神经鞘膜瘤(FIGO, ⅡB期)。 患者于2019年1月17日行经腹全子宫切除术+双附件 切除术+宫旁病灶切除术+右侧盆腔淋巴结活检术+盆腔粘 连松解术。术中见宫旁、右侧盆腔淋巴结转移,侵蚀血管 严重。切下大体标本如图2a。 切除标本病理回报(图2b、 c、 d):镜下见肿瘤由短梭形、多形的异型细胞构成,弥漫分 布,分布不均,可见部分区域细胞密集及细胞疏松区域,异 型细胞核呈不规则,染色质深,核浆比增高,可见多核瘤 巨细胞,并见坏死,核分裂象易见;镜下见脉管神经侵犯; 肿瘤浸润至子宫颈外,累及左、右宫旁,向上累及子宫 颈管;免疫组化:S-100(+),SOX-10(+),SMA/Desmin/PCK/HMB45/Melan-A/P53/BCL-2/CD57/H3K27M/GFAP均为 (-),ki-67约40%(+);左侧宫旁镜下见肿瘤累及;右髂外 淋巴结见肿瘤转移(4/4);符合(子宫颈)恶性外周神经鞘膜 瘤。术后诊断子宫颈恶性外周神经鞘膜瘤T2N1M0,术后 伤口愈合好,如期出院,建议术后补充放化疗,被患者拒绝。
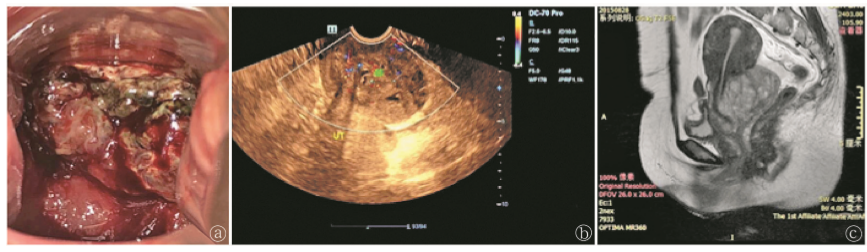
a:妇科检查; b:盆腔超声; c:盆腔MRI 图1 患者术前相关检查
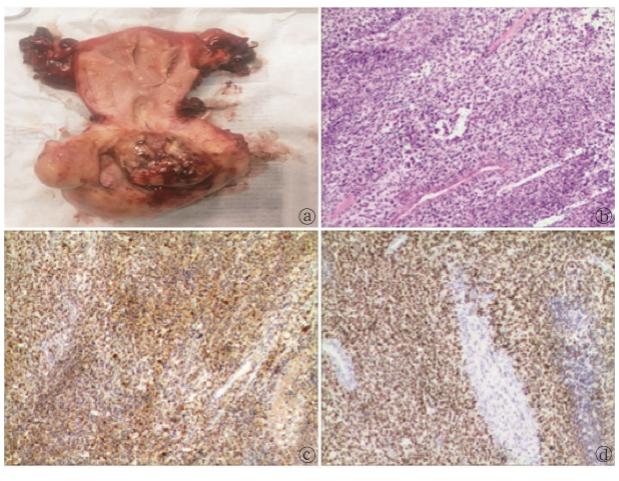
a:大体标本; b (HE×100)、 c (SP×100)、 d (SP×100):子宫颈MPNST病理结果 图2 术后大体标本及病理结果
2 讨论
来源于子宫颈的恶性外周神经鞘膜瘤是一种较为罕 见的间叶组织肿瘤,恶性程度高,目前没有现成的指南[3]可 以参考,也不被妇科医生所熟悉,结合本例查阅文献对本 病的诊治特点进行讨论,以引起临床重视。 2.1 病因与筛查 目前对子宫颈恶性神经鞘膜瘤的相关 报道显示其病因不明,关于HPV在子宫颈肉瘤发病机制中 的可能作用,仅有有限的数据可用;在Grayson等[4]报道中 显示有8例子宫颈肉瘤的患者存在HPVDNA,但此例患者 HPVDNA检测阴性,是否是少有的亚型感染尚不得而知。 HPV感染对子宫颈肉瘤发病的贡献有多大尚不明确。本 例细胞学筛查发现高度鳞状上皮内病变,尽管不准确,但 发现了异型细胞,随之阴道镜活检得以诊断,可见,子宫颈 恶性外周神经鞘膜瘤同样适用于子宫颈癌三阶梯筛查。 2.2 诊断 主要临床表现常为不规则阴道流血及分泌物异常,肉眼观多为子宫颈息肉样肿块。本例患者的临床表 现阴道分泌物异常、偶有接触性出血,与既往文献报道基 本相符。子宫颈恶性神经鞘膜瘤病理表现为由短梭形、多 形的异型细胞构成,异型细胞核呈不规则,染色质深,核浆 比增高,可见多核瘤巨细胞,并见坏死,核分裂象易见;S100蛋白表达具有特异性,弥漫且广泛的阳性表达高度提 示子宫颈恶性神经鞘膜瘤,在全世界已报道的17例子宫颈 恶性神经鞘膜瘤中有15例S-100蛋白阳性[5]。本例患者肿 瘤细胞也呈S-100蛋白阳性,可见S-100蛋白阳性对子宫 颈恶性神经鞘膜瘤的诊断具有重要意义。鉴别诊断上应 注意排除子宫颈平滑肌肉瘤及子宫颈内膜间质肉瘤等。 子宫颈平滑肌肉瘤由长而交叉的梭形细胞束组成,细胞质 嗜酸性,细胞核居中,钝圆,具有中度至显著的核异型性和 高度有丝分裂活性;子宫颈平滑肌肉瘤的诊断必然需要肿 瘤细胞对平滑肌标志物的免疫反应性,如平滑肌肌动蛋白或结蛋白;此外,诊断原发于子宫颈的平滑肌肉瘤需要排 除宫体肿瘤来源,因为子宫颈受累于宫体平滑肌肉瘤并不 少见。子宫颈内膜间质肉瘤是一种低度恶性肿瘤,由较均 一的细胞构成,核圆形或卵圆形,核仁不明显,胞质嗜酸 性,细胞边界模糊不清;部分子宫内膜间质肉瘤主要由梭 形细胞组成,细胞核梭形,胞体细长;与子宫颈MPNST不 同,该肿瘤不表达S-100蛋白。此例患者通过影像、免疫组 化可排除子宫颈平滑肌肉瘤及子宫颈内膜间质肉瘤等。 2.3 治疗 目前没有明确指南用于治疗子宫颈MPNST的 患者。现有研究报道数据显示MPNST对放化疗不敏感,建 议对此类肿瘤的首选治疗方法为手术切除即腹式全子宫 加双附件切除,手术后可联合使用放化疗进一步治疗,改 善患者预后[5-7];但鉴于淋巴结转移率低,常规淋巴结清扫 仍有争议,如果肿瘤较大、有宫外转移、肿瘤过度生长,应 进行盆腔淋巴结清扫。尽管手术可以达到完全切除,但可 能会发生局部复发和远处转移,转移主要发生在肺部、骨 和胸膜;复发和转移的高危因素包括:切缘阳性、淋巴结 阳性及肿瘤较大。有文献报道子宫颈MPNST患者(FIGO, ⅢB期),经放化疗后收效甚微,最后患者需重新评估并确 定手术切除的可能性[7]。因此,本例患者拟手术联合放化 疗的治疗方案,以免延误手术时机。此例患者脉管神经侵 犯,肿瘤浸润至子宫颈外,累及左、右宫旁,淋巴结阳性,术 后诊断为子宫颈恶性外周神经鞘膜瘤T2N1M0,患者拒绝 进一步放化疗,自行外院中医中药加三维整体消融治疗, 术后随访6个月后死亡。 本例诊治进一步说明,本病恶性程度高,预后差,如何早发现、早治疗及有效治疗值得进一步研究。
参考文献略。
原始出处:
邹秋华,马芳,叶飞,子宫颈恶性外周神经鞘膜瘤1例[J],中国实用妇科与产科杂志,2020,36(4)。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#神经鞘膜瘤#
54
#子宫颈#
62
已读
81
#外周神经鞘膜瘤#
46
#宫颈#
43