个案报道:尿道前列腺部的精阜类癌与前列腺腺癌并存
2011-06-07 MedSci原创 MedSci原创
引言 尿道类癌是极其罕见的肿瘤,目前仅有4例文献报告[1-4]。鉴于其病例数量少,因此难以阐明本病的临床表现、病程以及预后。 我们在一名进行根治性前列腺切除术治疗前列腺腺癌的61岁男性病例中报告了首例尿道前列腺部的原发性精阜类癌。我们回顾了原发性尿道类癌以及尿道类癌和前列腺腺癌并存的文献。 病例报告 &
引言
尿道类癌是极其罕见的肿瘤,目前仅有4例文献报告[1-4]。鉴于其病例数量少,因此难以阐明本病的临床表现、病程以及预后。
我们在一名进行根治性前列腺切除术治疗前列腺腺癌的61岁男性病例中报告了首例尿道前列腺部的原发性精阜类癌。我们回顾了原发性尿道类癌以及尿道类癌和前列腺腺癌并存的文献。
病例报告
患者是一位61岁的白人男性,起初表现为尿路梗阻症状,进行前列腺切除术前6年的血清前列腺特异性抗原(PSA) 浓度为1.5 ng/mL。予观察和对症保守治疗梗阻。随后3年,患者的PSA持续升高,多次前列腺活检均未发现癌。超声检查发现前列腺结节性中度增大,符合良性前列腺增生的表现。进行前列腺切除术前数周,他的血清PSA升高至4.7 ng/mL,当时又做了一次穿刺活检。经鉴定,单个前列腺癌病灶的Gleason分级为3+3(评分为6),仅累及其中一个送检组织芯片的5%。我们为患者做了传统的耻骨上根治性前列腺切除术。将前列腺整个送检处理。大体检查显示前列腺重32 g,顶部到底部的距离是4.2 cm,宽4 cm,前后长3.5 cm。附着于前列腺的精囊长2.4 cm,平均直径为0.4 cm。此外,还将切下来的右侧和左侧盆腔淋巴结送检。用福尔马林固定前列腺,从顶部到底部间隔5 mm连续切片,然后石蜡包埋。从每个蜡块的前面切5 μm厚的组织切片,置于2 × 3 英寸的玻片上,用传统的苏木精和伊红染色。进行嗜铬粒蛋白A、神经元特异性烯醇化酶、突触素、广谱细胞角蛋白和PSA的特异性免疫过氧化物酶染色,以及消旋酶[α-甲基 CoA]抗原和p63抗原的特殊联合染色。
通过以火线连接至戴尔Optiplex 745台式计算机(戴尔,美国)的奥林巴斯BX51显微镜(奥林巴斯,日本)和Macrofire 数码相机(Optronics, Goleta, CA)采集不同放大倍数下的数字显微图像。用Aperio ScanScope Model T3 (Aperio Technologies, Inc., Vista, CA, USA)数字扫描全层标本玻片的低倍图像,用ImageScope软件9.x版(Aperio Technologies, Inc., Vista, CA, USA)获取图像。所用的图像均用Adobe Photoshop CS2软件(San Diego, CA)进行优化处理。
在中左前列腺后部1/4周边鉴定了单个侵袭性病灶,边界不清,有小的不典型泡状腺,无基底细胞,受累前列腺组织不足5%(图 1)。细胞学特征符合前列腺腺癌,细胞核增大、重叠,核仁明显,位于细胞核边缘(图 2B和2C)。此患者的肿瘤局限于器官,没有侵袭血管淋巴系统、周围神经、包膜外或精囊,手术切缘阴性。其他组织学特征包括:局部高分级前列腺上皮内瘤,良性前列腺增生,局部急慢性炎症,局部腺体萎缩和基底细胞增生。左右侧各2个盆腔淋巴结没有恶性肿瘤的证据。
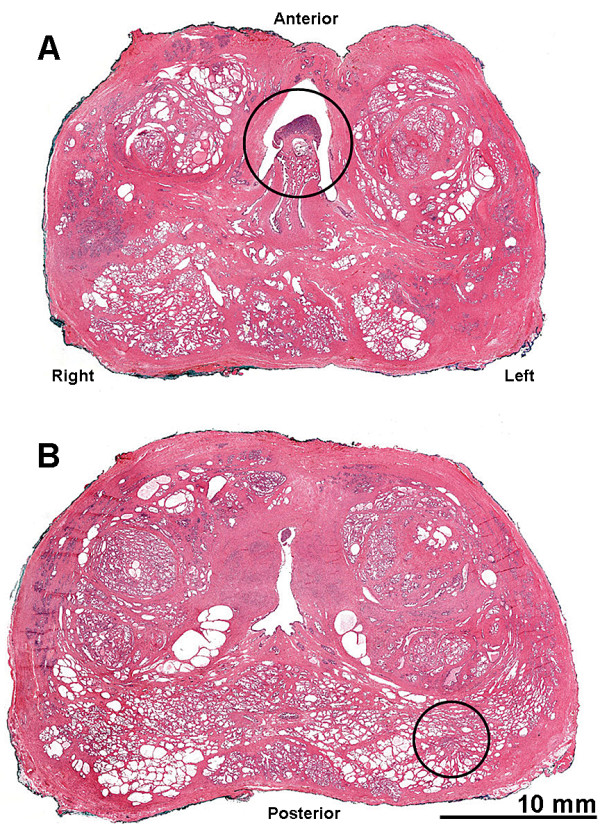
图1。尿道前列腺部的精阜类癌定位(A);前列腺右后叶的前列腺腺癌(B)。
这些连续性全层前列腺切除术切片两片之间间隔5 mm,肿瘤之间似乎两两相隔约17 mm。苏木精-伊红染色(用Aperio系统扫描切片)。
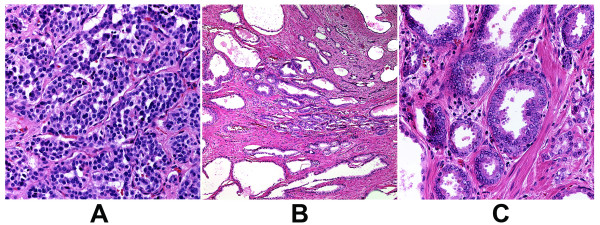
图 2。(A)类癌(40×物镜),(B)和(C)前列腺腺癌Gleason分级为3 + 3(总分为6分)(10× 和 40×物镜)。苏木精-伊红染色。
患者尿道前列腺部的精阜内部距侵袭性腺癌约17 mm处,有一个最大尺寸为3 mm、形态学与腺癌显著不同的肿瘤。该肿瘤在低倍显微镜下看起来边界清楚,边缘推挤,无浸润(图 3)。高倍显微镜观察发现细胞形成巢状、腺泡和小梁结构,细胞核小,大小一致,染色质呈颗粒状“盐和胡椒”形态,有中等量的颗粒状胞浆(图 2A)。未见细胞有丝分裂相、坏死以及侵袭血管淋巴系统。尿道肿瘤细胞的嗜铬粒蛋白A、神经元特异性烯醇化酶和突触素的免疫过氧化物酶染色几乎100%为阳性,在胞浆中呈颗粒状分布(图 4)。这些细胞的广谱细胞角蛋白和PSA是阴性的。前列腺腺癌细胞的PSA免疫过氧化物酶染色阳性,消旋酶[α-甲基 CoA]抗原染色亦为阳性,p63抗原染色为阴性。根据这种反应模式,我们得出结论:这两种肿瘤是不同的,将患者尿道的肿瘤诊断为类癌。我们试图用电镜观察患者尿道肿瘤有无神经分泌颗粒,但是因福尔马林固定有伪影而没有成功。
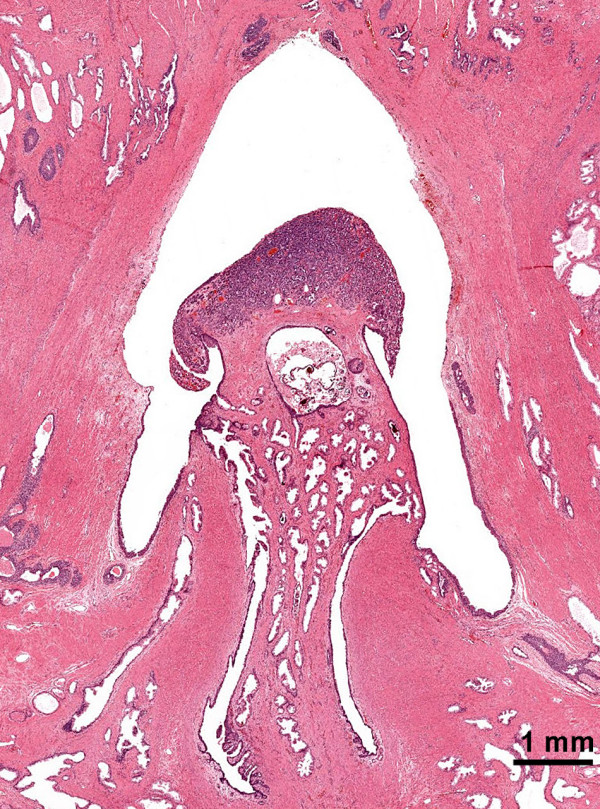
图 3。尿道前列腺部的精阜类癌,苏木精-伊红染色(2×物镜)。
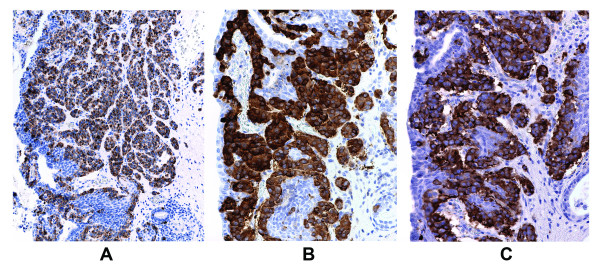
图 4。类癌细胞(40×物镜)嗜铬粒蛋白A(20×)(A)、神经元特异性烯醇化酶(B)和突触素(C)的免疫过氧化物酶染色。
讨论
尿道类癌是极其罕见的肿瘤。通过Pubmed以及搜索词“尿道”与“类癌”只检索到4篇文献,每篇文献报告的都是尿道类癌的单个附加病例[1-4]。 Sylora等在1975年报告了第一例尿道类癌病例:1名47岁男性的尿道阴茎部有一个8 mm的病灶。包括我们的病例在内,尿道类癌主要发生于男性(男女比例为4:1),平均发病年龄为47岁(范围是39-60岁),肿瘤平均大小为5.6 mm(范围是3-8 mm)。尿道类癌似乎更常见于尿道阴茎部,4个男性病例有3个发生于该部位。女性病例的类癌发生在尿道口。包括本病例在内的所有病例均显示出相似的组织学特征:细胞小,大小均匀,呈片状、腺泡状、小梁以及巢状,核染色质形态粗糙。神经元特异性烯醇化酶、嗜铬粒蛋白A和/或突触素的免疫过氧化物酶染色和/或电镜观察可见神经分泌颗粒均证实了肿瘤细胞存在神经内分泌分化。
目前还没有前列腺腺癌和尿道类癌并发的报告,前列腺腺癌和前列腺类癌并发的报告也极少[5,6]。由于前列腺腺癌可发生神经内分泌分化,具有预后和治疗意义,因此将其与原发性类癌区分开来是很重要的。如本病例所示,结合上述两种肿瘤的组织学、免疫组化和地理差异对其进行诊断。鉴定前列腺来源的肿瘤免疫学指标包括PSA,消旋酶[α-甲基 CoA]抗原和p63抗原以及广谱细胞角蛋白联合。鉴定神经内分泌来源的第二肿瘤的标志物包括嗜铬粒蛋白,突触素和神经元特异性烯醇化酶。
结论
本病例在很多方面都是独一无二的。这是首例患者尿道前列腺部(更具体地说是位于精阜内)发生原发性类癌的病例。其次,本病例的患者是已报告发生尿道类癌患者中年龄最大的(61岁)。本病例还是第一个报告尿道类癌与原发性前列腺腺癌并发的病例。(来源:Case Report)
参考文献
[1]Murali R, Kneale K, Lalak N, Delprado W: Carcinoid tumors of the urinary tract and prostate.
Arch Pathol Lab Med 2006 , 130(11):1693-1706.
[2]Katayama M, Hara A, Hirose Y, Yamada Y, Kuno T, Sakata K, Morioka T, Inamine M, Shibuya C, Mori H, Yoshimi N: Carcinoid tumor in the female urethral orifice: rare case report and a review of the literature.
Pathol Int 2003 , 53(2):102-105.
[3]Chen KT: Primary carcinoid tumor of the urethra.
J Urol 2001 , 166(5):1831-1832.
[4]Sylora HO, Diamond HM, Kaufman M, Straus F, Lyon ES: Primary carcinoid tumor of the urethra.
J Urol 1975 , 114(1):150-153.
[5]Wasserstein PW, Goldman RL: Primary carcinoid of prostate.
Urology 1979 , 13(3):318-320.
[6]Ghannoum JE, DeLellis RA, Shin SJ: Primary carcinoid tumor of the prostate with concurrent adenocarcinoma: a case report.
Int J Surg Pathol 2004 , 12(2):167-170.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








好好学习
72
好好学习
150
好好学习
83
好好学习
34
好好学习
104
好好学习
92
好好学习
153
好好学习
114
好好学习
165
好好学习
171