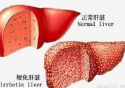
终极盘点:2016肝硬化重磅研究汇总(TOP 10)
2016-12-23 MedSci MedSci原创
春去秋来,辞旧迎新,2016年即将过去,这一年总有一些重大新闻影响着医疗界,在此小编总结了“2016肝硬化重磅研究”,以飨大家。【1】Gastroenterology:治疗肝硬化的高特异性新靶标CPEB4肝硬化是西方国家成人死亡的十大原因之一,是西班牙肝移植的主要原因。肝硬化晚期并发症可导致较高的住院率和卫生资源消耗。因此,许多学者致力于相关治疗的研究。由巴塞罗那生物医学研究所Raúl Mén
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#重磅#
31