围麻醉期休克患者突发术野广泛渗血的典型案例分享
2020-06-14 麻醉MedicalGroup 麻醉MedicalGroup
如果发生围麻醉期休克患者术野广泛渗血,无论是外科医生或者是麻醉医生,都会非常紧张。这意味着,如果不及时终止这种情况,患者的愈后乃至生命都很难保证。广泛性持续渗血可引起大血肿、模糊手术视野、增加手术困难
如果发生围麻醉期休克患者术野广泛渗血,无论是外科医生或者是麻醉医生,都会非常紧张。这意味着,如果不及时终止这种情况,患者的愈后乃至生命都很难保证。广泛性持续渗血可引起大血肿、模糊手术视野、增加手术困难或危险性、进一步导致大量血容量丢失、诱发弥散性血管内凝血和多器官功能衰竭。
这种病例,可谓“可遇不可求”。为了增加大家对这种围术期事件的认识,我们分享两个病例给大家:
病例1.
患者,女性,60岁,患食管中段癌入院,1986 年因胃溃疡行胃大部切除胃空肠吻合术。经查:白细胞3.73X 10^9/L,血红蛋白90.8g/L,血小板223X 10^9/L, PT11.5秒,APTT28.3秒,乙肝五项指标全阴性,肝肾功能正常。
到此,似乎并未有任何异常情况。
经补液、输血、输白蛋白支持及术前准备,行全食管切除,结肠代食管颈部吻合。
术中先剖腹游离结肠,创面渗血少;开胸后因分离广泛胸膜腔粘连,创面渗血较多,可见血凝块;当游离食管时,突然胸、腹腔分离粘连创面广泛渗血,止血困难,一度出现休克。经创面压迫止血、快速输血,升压等综合处理,完成手术,术中补液11000ml,输血浆200ml及库血4800ml,失血量约6000ml。
这里的成分输血是否合理?比如,血浆是否应早点输、多输一些?
术后查PT 32.2秒,APTT 71.0秒,3P阴性。经抗炎、激素治疗,继续输血,同时用酚磺乙胺、氨甲苯酸、巴曲酶、新鲜血浆1500m1、冷沉淀8U、纤维蛋白原、钙剂及新鲜全血600ml止血治疗。
术后第2天出血停止。复查PT 13.5秒,PTT 29.0秒。
针对此病例,您认为引起广泛出血的最大原因是什么?
病例2.
患者女性,26岁,孕27周。因停经6月余,无痛性阴道少量流血3天入院。23岁结婚,婚后3年中5次妊娠均于孕3+月自然流产而行清宫术。此次妊娠于孕3+月再次出现阴道少量流血,自行在私人诊所服中药保胎后出血停止。孕期中未行产检。
入院查体:体温36.5C,脉搏84次/分,呼吸12次/分,血压14/9kPa。1KPa=7.5mmHg,因此血压为105/67mmHg。一般情况好,心肺正常。宫高21cm,腹围82cm,骶右前位,胎心148次/分。血常规血红蛋白113g/L,白细胞10.4X10^9/L,红细胞3.45X 10^12/L,中性粒细胞88%,淋巴细胞12%。BT 2分钟,CT3分钟。B超示:中央型前置胎盘,单臀先露,胎心率及羊水均正常。临床诊断:中央型前置胎盘,珍贵儿。
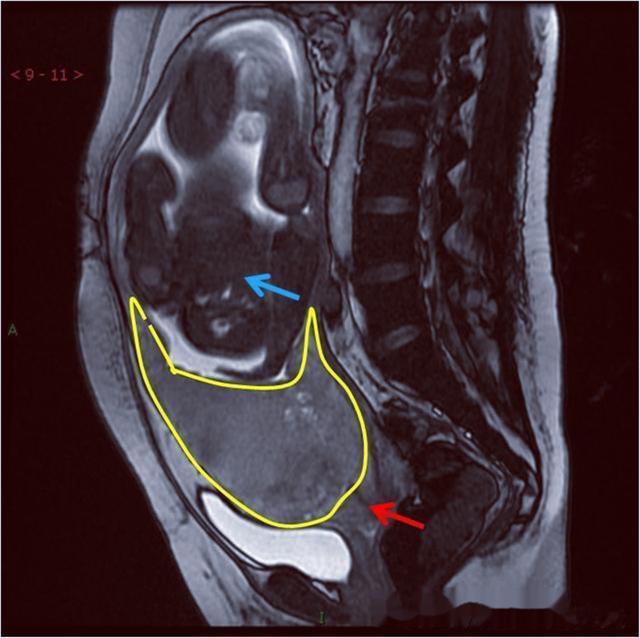
到这里,我们发现,除病史中有多次流血、流产史之外,前置胎盘是最大的问题!
考虑患者阴道流血少,胎儿尚不成熟,同时应患者本人及其家属的强烈要求,在密切监护下行期待疗法,给予宫缩抑制药及止血药等治疗。
这里最大的问题是什么,大家应该能看出来了。医生的意见,能否成为医疗决策的主要方?

入院第2天突然出现阴道大量流血,量约1000ml。在抗休克同时紧急行剖宫产,术中发现胎盘附着于子宫体前壁,子宫下段前壁及整个宫颈内口,切口及胎盘打洞处出血不止,宫体注射麦角新碱0.2mg及催产素10U后立即手取胎盘。剥离时,发现子宫下段前壁及宫颈内口胎盘植入。
完全前置胎盘以及胎盘植入,是否能在术前就诊断明确?影响诊断的原因是什么?
出血广泛迅猛,缝扎止血及结扎双侧子宫动脉上行支效果不佳,行子宫全切术,广泛渗血,清稀不凝,患者迅速呈现深度昏迷,快速弥散性血管内凝血实验室检查示凝血功能障碍。虽经输血等积极抢救,于手术后6小时死亡。病理检查:部分性胎盘植入,部分穿透肌层达浆膜。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#围麻醉期#
51
#典型案例#
35
👌
81