B超、CT先后漏诊UPJ结石合并之肾盂癌1例
2019-09-08 宋嘉言 康眼训 杨建忠 中国临床医学影像杂志
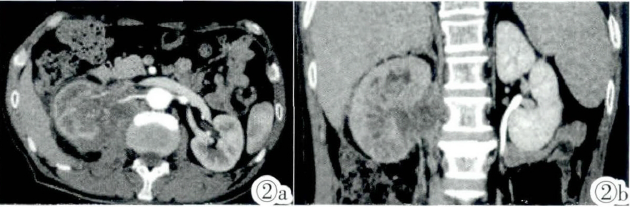
男,67岁,2016年3月初出现无痛血尿,持续2日,未就医。2016-4-13因右侧腰痛,于当地医院就诊,B超:右侧肾盂输尿管连接部(UPJ)一直径1.3 cm结石,伴右侧肾盂积水。当天即予体外冲击波碎石术(ESWL)1次及抗炎对症处理。间隔18天后,未进一步检查,予第2次ESWL(碎石机类型及冲击波释放频率、能量和冲击次数不详)。之后右侧腰痛加重。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#肾盂癌#
31
#UPJ结石#
29
#漏诊#
35
#B超#
38