左心室射血分数(LVEF)低下与缺血性卒中风险之间存在已知的联系。尽管LVEF低下和窦性心律患者的缺血性卒中风险增加,但在预防缺血性卒中的最佳抗血栓药物治疗策略方面仍有不确定性。

2002年,WARIS II试验证明了心肌梗死后华法林对阿司匹林在预防包括血栓栓塞性缺血性中风在内的综合结果方面的优越性。2004年-2014年,WASH(华法林/阿司匹林心力衰竭研究)、HELAS(心力衰竭长期抗血栓研究)、WATCH(华法林和抗血小板治疗慢性心力衰竭)和WARCEF(华法林与阿司匹林治疗心脏射血分数降低)试验及其荟萃分析显示,LVEF低下和窦性心律的抗凝患者缺血性卒中风险降低(概率比,0。 49 [95% CI, 0.32-0.74]),但大出血风险较高(几率比,2.01 [95% CI, 1.40-2.88])。
2018年COMMANDER HF试验(评估利伐沙班在降低失代偿心力衰竭和冠状动脉疾病参与者的死亡、心肌梗死或中风风险方面的有效性和安全性的研究)的事后分析显示,缺血性中风的风险降低(HR,0.66[95%CI,0.47-0.95]),在LVEF≤40%和窦性心律的患者中,利伐沙班与阿司匹林相比,没有多余的明显出血。
关于这些患者抗凝的临床平衡状态反映在2014年的指南中,该指南对LVEF≤35%的患者的抗凝推荐为IIb级,证据等级为B级。
藉此,耶鲁大学的Anna D. Baker等人描述了疾病负担和实践中的变异性:
(1)估计急性缺血性卒中(AIS)患者中LVEF≤40%和窦性心律的流行率
(2)描述2002年至2018年AIS患者临床等价时代,LVEF≤40%、无房颤(AF)史、无其他抗凝指征的AIS患者的抗栓处方模式。
这是一项多中心、回顾性队列研究,由大辛辛那提地区北肯塔基州中风研究和美国4个学术性医院队列中住院的AIS患者组成。进行了1个阶段的比例荟萃分析,以计算汇总的患病率。进行了单变量分析和调整后的多变量逻辑回归模型,以确定与AIS出院时被开具抗凝血剂相关的人口学、临床和超声心动图特征。
在14338名在卒中住院期间有LVEF记录的AIS患者中,LVEF≤40%和窦性心律的加权集合患病率为5.0%(95%CI,4.1-6.0%;I2,84.4%)。在出院后存活的524名无心肌血栓且无抗凝剂适应症的患者中,200人(38%)出院时使用抗凝剂,289人(55%)出院时仅使用抗血小板治疗,35人(7%)两者都不使用。
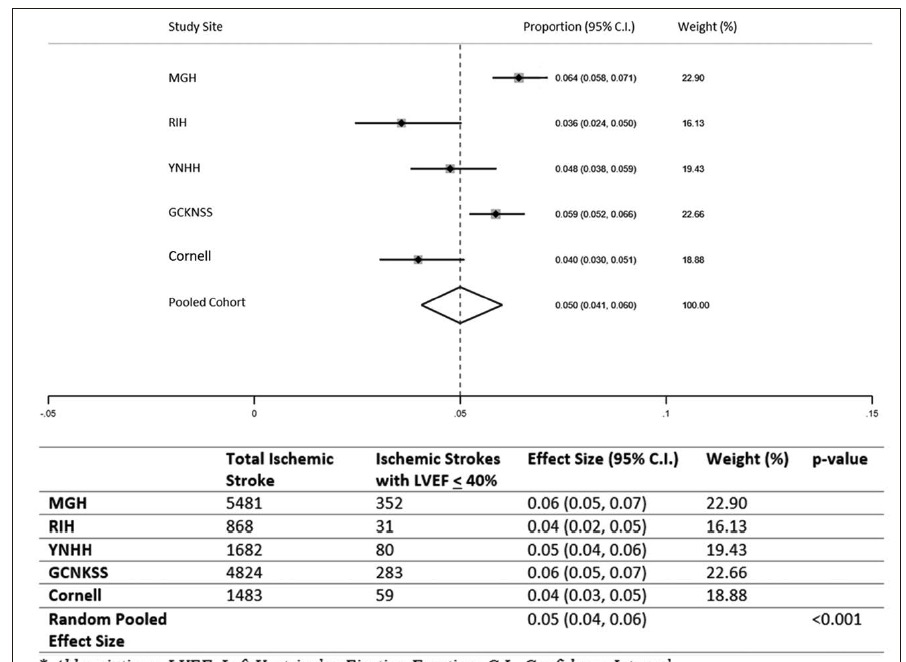
出院时使用抗凝血剂的比例在不同地区存在异质性(22%至45%,P<0.0001)。在调整后的分析中,队列地点和美国国立卫生研究院卒中严重程度量表>8(OR,2.0[95% CI,1.1-3.8])是出院时使用抗凝剂的重要独立预测因素。
近5%的AIS患者LVEF低下且处于窦性心律。在抗血栓治疗处方的临床实践中,不同部位和卒中严重程度有明显的差异。鉴于这种临床上的平等性,需要进一步研究以确定该患者群体中二级卒中预防的最佳抗栓治疗方案。
原文出处:
Baker AD, Schwamm LH, Sanborn DY, et al. Acute Ischemic Stroke, Depressed Left Ventricular Ejection Fraction, and Sinus Rhythm: Prevalence and Practice Patterns. Stroke. Published online January 28, 2022:STROKEAHA.121.036706. doi:10.1161/STROKEAHA.121.036706
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
















#心脏功能#
46
学习
41
学习
34
很好
45