确定了,并非所有RAS突变都=甲状腺癌!
2016-06-10 蓝色的天空 医学界肿瘤频道
甲状腺癌(Thyroid Cancer)是最常见的内分泌腺恶性肿瘤,其诊断主要依赖于对甲状腺结节的细针穿刺活检(FNA)。 然而 FNA 无法明确诊断 20%-30% 的甲状腺结节,其良恶性不确定,被称为细胞学未明确的甲状腺结节(cytologically indeterminate thyroid nodules,cyto-I)。 由于对此类结节缺乏可靠的判别,大部分患者需要接受诊断性手术来明确
甲状腺癌(Thyroid Cancer)是最常见的内分泌腺恶性肿瘤,其诊断主要依赖于对甲状腺结节的细针穿刺活检(FNA)。
然而 FNA 无法明确诊断 20%-30% 的甲状腺结节,其良恶性不确定,被称为细胞学未明确的甲状腺结节(cytologically indeterminate thyroid nodules,cyto-I)。
由于对此类结节缺乏可靠的判别,大部分患者需要接受诊断性手术来明确病理类型。如果术中甲状腺叶切除术标本显示癌灶大于 1cm,就需要二次手术完成甲状腺全切术。
如果在术前能够获得一种准确的诊断手段,就可以使患者避免不必要的手术和二次手术。
目前,遗传学改变为甲状腺癌的精确诊断提供了一个新的机会。FNA细胞学未明确的甲状腺结节标本中常发现有RAS 基因突变。有研究认为,RAS作为功能明确的癌基因,其突变可以预测cyto-I结节的恶性表型。
但是,很多研究显示,RAS突变在甲状腺良恶性肿瘤都存在,因此其在诊断中的运用尚存争议。
而一篇最新发表于2016年美国临床内分泌学会年会的摘要明确指出,单纯的RAS突变不能预测细胞学未明确甲状腺结节的良恶性。
该摘要的作者Mark A Lupo在年会报告上指出,RAS突变约占cyto-I结节基因突变检测阳性结果的50%,它的阳性预测率直接决定了整个基因检测panel(共含7个基因)的有效性。
通过系统评价,作者们分析了19项研究,它们中有2/3的患者在术后证实为恶性,而不是反复在文献中被引用的80%。
值得强调的是,在病理学家可获知RAS突变状态的15项研究中,RAS突变的阳性预测率显著高于另外四项研究,这些研究中的病理学家的判断是在全盲下(不知道RAS突变检测的结果)完成的。因此,作者认为病理学评估存在明显偏移。
而且,确实有文献支持,尽管RAS突变多见于癌症,但它也常见于非癌性病变的伴乳头样核特征的非侵袭性甲状腺滤泡状癌(noninvasive follicular thyroid neoplasm with papillarylike nuclear features,NIFTP), NIFTP在2016年4月份前一直被命名为滤泡型甲状腺乳头状癌(encapsulated follicular variant of papillary thyroid carcinoma,EFVPTC)。 
(研究思路示意图)
在接受Medscape医学新闻的采访时,Lupo还表示,在检出RAS突变的结节中,人们应该质疑是否有其它基因突变是真正值得人们担忧的恶性变异。也就是说,单靠甲状腺结节中RAS突变并不能完全代表我们一直以来所谓的阳性预测率。
另外,Lupo说,在没有其它恶性表征的情况下,他往往会给大多数RAS突变阳性的患者推荐甲状腺叶切除术而不是全甲状腺切除术。
Lupo博士还透露了这篇研究产生前的一段插曲。在开始做系统评价研究前的3、4年中,他自己有18位RAS突变阳性甲状腺结节患者,其中有17位是cyto-I,而15位进行了手术,最终结果显示有10(67%)是组织学良性。剩下的5个里有三个是EFVPTC,而另两个有其他的突变提示恶性。因此,有可能是肿瘤驱动突变的叠加(而不是其中的某一个)真正与临床判断能发生显著的关联。 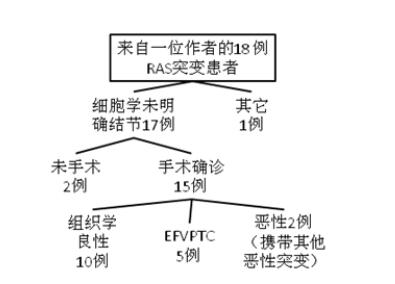
(研究插曲示意图)
大会主持人David C Lieb点评道,这篇研究提醒我们,在解释分子检查的结果时应当慎重,那些结果并不能做到是非分明。在解释时不但要考虑到特定的疾患群体,也要考虑患者个体。
倡导将EFVPTC 更名为NIFTP的Nikiforov博士也认可,在没有与恶性度强烈相关的其它基因突变被发现前,对RAS突变阳性患者进行甲状腺叶切除术是恰当的。他认为对于治愈RAS突变的低级别有包膜的甲状腺肿瘤患者,这种手术已经足够了。
而针对病理学评估可能存在的偏移,Nikiforov博士认为,知道结节所含的基因突变会使得病理学家更为重视,有可能会将所有切片都进行镜检,而且对浸润和其他显微镜下的特征检查的非常仔细。而这种细致的检查更有利于对于这些结节进行精确诊断。因此,Nikiforov博士坚信病理医生应该在出报告前知晓基因变异的检查结果,因为这将有助于得到更为确切的诊断。
而Lieb博士认为这种偏倚也同样可能出现在内科医生身上。“如果我发现一位患者携带了一个特定突变,而携带该突变的其它患者曾经在手术后被确诊为恶性改变,那么,我就会在解释这一特定突变,尤其是其所对应的治疗方案时,非常谨慎。在没有足够充分的临床证据支持该如何应对之前,人们往往都会做出这样的判断,因为我们确实是不知道。”
Lieb博士也认为:“单个突变并不能充分的提示患者有癌变,但可能提示它有变成癌的风险。因此,我们更需要一种能够明确指出是应该做全甲状腺切除术还是甲状腺叶切除术的基因检测;一种能告诉人们哪些患者确实需要在术后进行放射性碘治疗,而哪些患者不用再担心或再次回到医院的基因检测,只是我们目前确实还没有。”
参考文献:
http://www.medscape.com/viewarticle/864088
American Association of Clinical Endocrinologists 2016 Annual Meeting; May 28, 2016; Orlando, FL.Abstract 1168
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#RAS突变#
32
这个不错
89
深度学习
97
学习学习!
127