跟据美国国家科学、工程和医学院2015年的一份报告,多数人在一生中至少会经历一次误诊,这是一件另医生和患者都“细思恐极”的事情。
在神经内、外科急诊中,面对时间紧、任务重以及快速诊断处理的压力,医生们的确需要练就一身高超武艺。比如对于急诊室的常客---颅内出血(intracranial hemorrhage, ICH),你能避开各类影像学陷阱吗?
01
知识储备
▎CT与CT值
众所周知:
ICH在CT上通常表现为脑实质、蛛网膜下腔、硬膜下、硬膜外或脑室内高密度。
脑组织CT值:35-45HU,脑脊液(cerebrospinal fluid, CSF)CT值0-20HU,急性ICH的CT值50-100HU。
知之较少:
脑出血时,脑实质和脑脊液(CSF)中的高CT值与外渗血液的血细胞比容、血红蛋白浓度成线性相关
高CT值主要由血红蛋白的蛋白质成分产生(铁这一成分仅贡献7%-8%的CT值)。
脑实质血肿、血凝块收缩、细胞分层、脱水均导致血红蛋白浓度增加进而产生高密度灶。
大约7天高密度灶密度减低,变为等密度灶,随后变为低密度灶。
类似ICH的颅内高密度灶,有两类较为重要:钙化和碘化造影剂(iodinated contrast materials, ICM)。钙化的CT值通常在100HU以上,但有时可能与出血的CT值重叠。
ICM的CT值变化较大,不仅与浓度或稀释度有关,也与造影剂类型有关。体外ICM的CT值在100-500HU(浓度自低至高)。通常来说大于100HU的高密度灶不是出血,不同物质CT值可能出现重叠。
双能CT可以将钙化或碘化造影剂与出血区别开来。然而,设备相对昂贵并且可及性较差导致使用受限。
▎MRI与磁敏感加权成像
在一些病例中,MRI区别ICH及相似病灶的敏感度超过了CT成像。脑实质血肿T1和T2加权成像的特点得到了全面总结。
通常,MR信号强度依据血红蛋白代谢状态而不同。需注意的是其他物质在MRI上可能产生类似出血的信号改变,如钙化,非顺磁性蛋白质或粘液成分、黑色素以及其他顺磁性物质或铁磁伪影。
▎两个重要序列
总体来说,判断出血最重要和敏感的序列包括梯度回波(gradient recall echo, GRE)以及磁敏感加权成像(susceptibility-weighted imaging, SWI)。
GRE序列中,血红蛋白产物的特点是低信号,并且可见急性脑实质血肿早期的周围晕影。利用传统MR序列和GRE序列有助于区分出血和CT上其他原因导致的高密度灶,但在某些病例中,这些序列可能使用受限。如钙化和出血均表现为GRE序列低信号,T1高信号。如果不牢记这一点,钙化灶可能在MRI上误认为是出血灶(图1)。
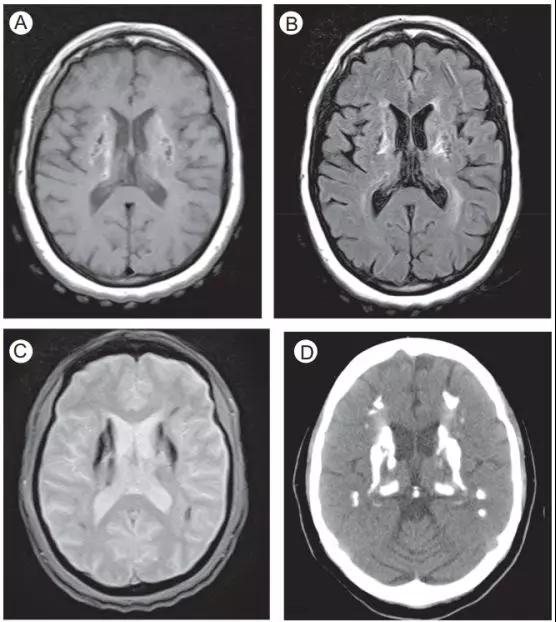
图1. 患者女性,52岁,意识混乱。
(A)轴位T1WI(B)轴位FLAIR(C)轴位GRE(D)轴位CT
患者的磁共振T1及FLAIR上均表现为双侧基底节、丘脑及顶叶白质的高低混杂信号,相应的GRE低信号。轴位CT显示显著的钙化而非出血改变。该患者被诊断为Fahr病。
SWI中出血的特点是也低信号,在检测脑实质出血方面SWI比GRE更敏感。SWI可鉴别顺磁性物质(如脱氧血红蛋白)和反磁性物质(如钙化或其他形式的矿物质)。相位图(SWI组成部分)对出血和钙化显示为相反的信号,是鉴别出血和钙化最好的MR序列(图2)。
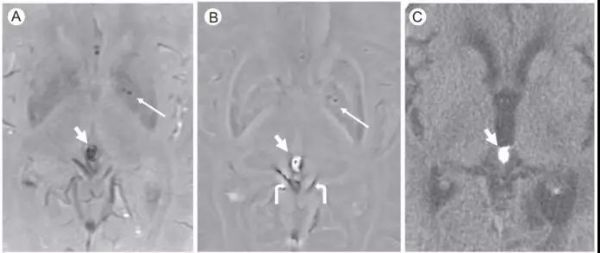
图2. SWI序列显示的出血与钙化。
(A)SWI(B)SWI的相位图(C)轴位CT
(A)SWI可见左侧苍白球(细箭头)及松果体区低信号(粗箭头)。
(B)相位图中左侧苍白球低信号(细箭头,代表微出血的顺磁效应),但松果体区为高信号(粗箭头,代表钙化的逆磁效应)。
(C)轴位CT也证实是松果体钙化(粗箭头)
如前所述,在出血和碘化造影剂鉴别中,双能CT可用于区别两者。MRI同样有重要价值并且可及性更好。最近,体外和体内研究显示碘化造影剂T2加权像上呈低信号,而GRE序列无明显异常,这与出血在GRE上显示为低亮信号不同,因而有助于鉴别外渗的造影剂。
02
脑出血和它的陷阱们
经过了上面的知识强化储备后,我们逐一看一下影像学上容易和脑出血混淆的各类表现。
▎ 钙化
对于创伤患者,脑实质的小钙化灶可能较难和ICH鉴别。钙化的CT值可能与出血重叠,因此病灶的位置、形态、和分布都十分重要。
基底节区小的高密度灶通常代表生理性钙化(尤其是50岁之后)。年轻患者,出血性剪切伤难以排除。强烈推荐6小时后再次检查,大约50%的创伤性出血将扩大或有所演进(出血演进过程常在最初12小时内发生)。如果仍然不能区别,进行双能CT或带有SWI序列的MRI将有所帮助(依据可及性进行选择)。
创伤性出血性剪切伤常表现为位于皮层下的线样形状,出血位置也包括胼胝体和脑干。上述位置和形状的脑实质钙化通常较为罕见。例如,感染性疾病如脑囊虫病,钙化将分布在皮层以及皮层下,并且呈圆形外观(图3)。其他病因如先天性巨细胞病毒感染或结节性硬化均显示为钙化表现,主要分布于室管膜下,并且不太可能表现为线样形状。
图3. 多发性钙化还是出血性剪切伤?
(A)轴位CT (B)轴位CT (C)SWI
(A)轴位CT显示皮层多发圆形高密度灶,多数与脑囊虫病钙化一致。
(B)另一层面的轴位CT显示左侧额叶皮层下白质和胼胝体的较小的线样形状的高密度灶(箭头)。
(C)与(B)同一层面的SWI显示更多线样低信号,双侧皮层下均可见多。因此更符合患者近期外伤引起的出血性剪切伤,而非钙化灶。对于小的出血灶,SWI较CT更为敏感。
脑回样(图4A)高密度灶通常是慢性改变:继发于远端脑梗死患者的含铁血黄素染色或Sturge-Weber综合征相关钙化。通常,典型的圆形病灶或萎缩样外观应当注意是否是出血的“模拟者”(图4B)。
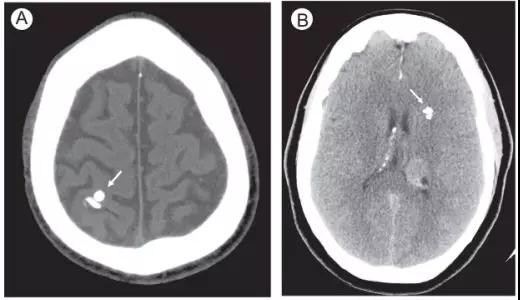
图4B. 脑实质内脑回样及萎缩样钙化 (A)轴位CT (B)轴位CT
(A)轴位CT显示先前缺血损伤的区域脑回样分布的高密度灶。
(B)另一位患者的轴位CT显示左侧基底节区边界清晰的萎缩样高密度灶,该患者患有2型神经纤维瘤病。这两个病例CT值均大于100HU,更倾向于钙化的表现。
钙化也可在低级别脑肿瘤中见到(如少突胶质瘤或脑膜瘤)。然而,出血改变可能同时出现,尤其是在高级别肿瘤中(如胶质母细胞瘤或转移瘤)。这些情况的鉴别诊断可能非常困难。异常的外观或不规则的边缘在肿瘤相关的高密度灶中较为多见。通常情况下,可疑的复杂钙化、出血或占位应当进行MRI评估。
▎碘化造影剂沉积
脑实质的碘化造影剂沉积在急性卒中动脉溶栓或或取栓后并不罕见。在治疗过程中与脑出血进行鉴别诊断十分重要。根据定义,24小时后脑实质高密度灶消失应当代表造影剂沉积,另一方面,脑出血转化被定义为高密度灶超过这一时间持续存在(图5)。
出现在非脑实质部位(见假性蛛网膜下腔出血部分)的碘化造影剂或脑实质强化也可能与出血混淆。此时,先前的对比剂使用史或观察到动脉或静脉内的对比剂效应十分重要。此外,缺乏明确的占位效应以及表现为解剖学结构是脑实质强化的重要线索(图5)。总之,双能CT及MRI将有助于鉴别这些疑难病例。

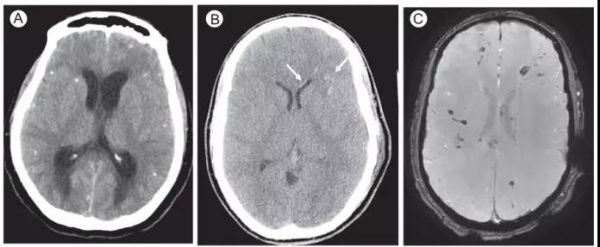
图5. 碘化造影剂增强和(或)沉积。(A)轴位CT (B)轴位CT
此例患者近期出现大脑中动脉脑脑梗死,CT显示可能是脑出血转化。
(A)轴位CT显示右侧基底节区边界清楚的高密度灶。注意到此区域符合解剖学结构且没有明显占位效应。
(B)复查CT可见高密度灶消失,且显示为低密度灶。回顾患者病史,患者在进(A)CT成像前6小时曾行腹部强化CT,当时注射了碘化造影剂。因此(A)的高密度灶是造影剂强化而不是脑梗死出血转化。同时应当注意到,血管内的造影剂效应,直窦内可见高密度影,随后的检查中直窦内高密度影消失。
▎富于细胞肿瘤
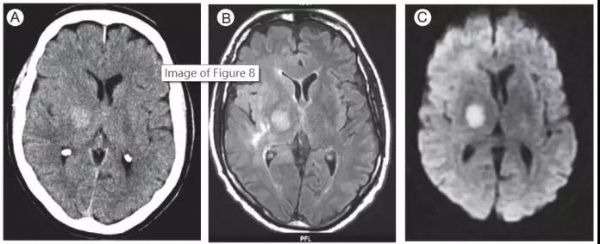
图6. 富于细胞的高级别胶质瘤。
(A)轴位CT (B)MRI轴位FLAIR (C)MRI轴位DWI
最开始患者的CT报告为脑出血。MRI显示丘脑附近弥散受限的高信号。此外,右侧大脑半球可见皮层下T2WI高信号。此例患者,CT高密度灶和MRI弥散受限均是富于细胞肿瘤导致的。
▎血管畸形
海绵状血管瘤以及动静脉畸形(arteriovenous malformations, AVM)可表现为CT上的高密度灶(图7)。显著的急性出血在海绵状血管瘤中较少见,大约占26%。病灶内缓慢的血流或钙化是AVM在CT上表现出高密度灶的原因。病灶可能与蛛网膜下腔出血混淆。
然而,比脑沟位置深的锯齿状病灶,并且典型的皮层引流静脉是AVM重要的线索(图8)。通常来讲,高密度出现在外伤或出血性卒中的非典型位置,尤其是对于青年患者,应当注意是否存在脑血管畸形,并且应当进行附加的影像学检查,通常进行MRI或CTA检查。
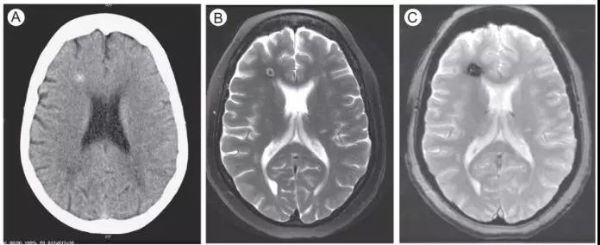
图7. 海绵状血管瘤。患者近期外伤史,最开始的CT检查报告为出血性剪切伤。
(A)轴位CT (B)MRI轴位T2WI (C)MRI轴位GRE
(A)轴位CT显示右额叶白质高密度灶,可见一层薄晕。
(B)和(C)显示T2WI典型的高低混杂信号,GRE序列“爆米花”样外观。
图8. 动静脉畸形(AVM)。
(A)轴位CT (B)轴位CTA (C)MRI轴位T2WI
(A)轴位CT显示左侧枕顶区皮层及皮层下高信号,注意到锯齿状外形在脑挫裂伤和蛛网膜下腔出血中不常见,建议行CTA或MRI检查。
(B)轴位CTA以及(C)MRI轴位T2WI显示为典型AVM病灶,并且有明显的引流静脉。
▎假性蛛网膜下腔出血
弥漫性脑水肿可出现在缺氧缺血性损伤、创伤、癫痫持续状态或代谢性脑病中。弥漫性脑水肿可导致基底池相对高密度影,可能与蛛网膜下腔出血难以区分(图9)。
其他导致蛛网膜下腔高密度影的原因包括化脓性脑膜炎、低颅压、红细胞增多症以及先前有静脉或鞘内碘化造影剂注射(图10)。
需注意的是碘化造影剂可在蛛网膜下腔泄露,造成蛛网膜下腔出血的假象或蛛网膜下腔出血加重的假象。如果没有创伤,脑脊液空间的高密度影应当仔细结合临床病史并且核查是否先前注射过碘化造影剂(高密度影在静脉注射造影剂后可持续出现至24小时)。
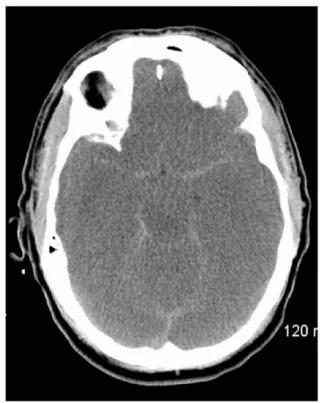
图9. 假性蛛网膜下腔出血---弥漫性脑水肿。轴位CT显示基底池相对高密度影,这一病例最初被认为是弥漫的蛛网膜下腔出血以及动脉瘤破裂。患者CTA结果为阴性。病史资料显示患者曾跌倒经历过心跳骤停。弥漫的灰白质分界消失,影像学表现与继发于缺氧缺血性脑损伤的弥漫性脑水肿一致。
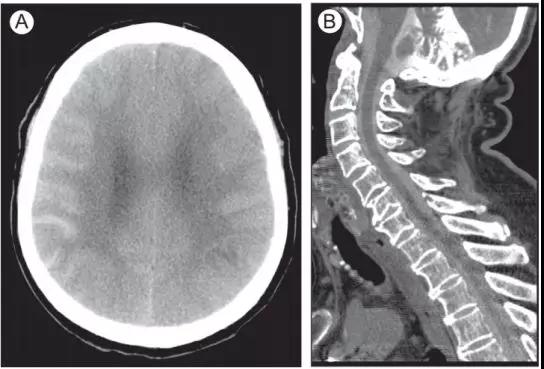
图10. 脊髓造影后蛛网膜下腔中的碘化造影剂。
(A)轴位CT (B)脊髓造影
(A)轴位CT显示右侧额顶叶凸面类似蛛网膜下腔出血的影像学表现。
(B)48小时前患者曾行颈髓造影。
▎ 颅内静脉窦血栓形成
静脉窦的解剖位置可能会误诊为硬膜下血肿。高密度影可能是静脉窦血栓。例如,横窦血栓可能表现为小脑幕硬膜外血肿(图11)。
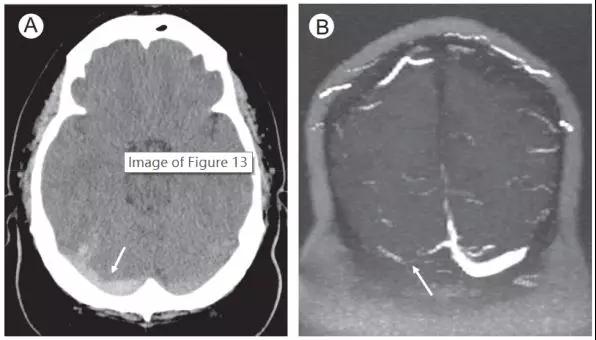
图11. 静脉窦血栓形成。
(A)轴位CT (B)MRV
(A)轴位CT显示枕叶凸面的高密度影(箭头),最开始被认为是小脑幕蛛网膜下腔出血。
(B)随后的MRV检查显示右侧横窦信号中断,与静脉窦血栓形成结果一致。
▎射线束硬化伪影
X线是由不同能量的光子组合而成的射线束。当射线束穿过致密组织,如骨骼时,低能的光子被吸收,高能光子将通过。通过的高能光子得到“硬化”,当通过其它组织时可看到暗条状伪影或亮条状与暗条状组合的伪影。颅骨就可以造成射线束硬化伪影。在凸面和中颅窝前部经常可以见到这种现象。
不幸的是,这些部位也是ICH常见部位,尤其是创伤性出血。知晓这一现象很重要,仔细观察薄层扫描或多个方向平面的CT影像将有助于鉴别。伪影常常呈几何形分布,越过或使不同的解剖平面变形(图12)。
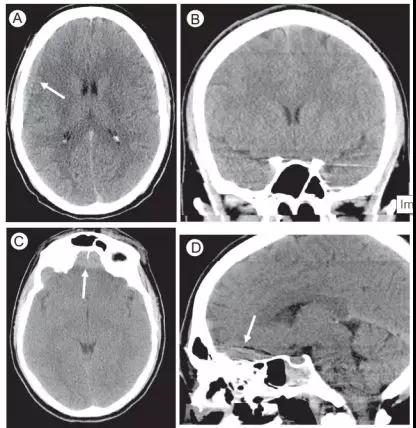
图12. 射线束伪影。
(A)轴位CT (B)冠状位CTA (C)轴位CT (D)矢状位CT
(A)轴位CT显示右侧前额叶凸面高密度影(箭头)。
(B)冠状位CT重建未见明显出血。
(C)轴位CT显示前额叶凸面的高密度影(箭头),矢状位CT重建显示此区域射线束伪影造成“解剖结构变形”。
▎ 偏侧舞蹈症
伴有非酮症性高血糖的糖尿病患者可有偏侧舞蹈症表现,并且在影像学上有特殊的表现:CT上基底节区高密度影,MRI相应部位的T1加权像上高信号(图13)。
这种改变并不代表出血或钙化。出现这种影像学变化的机制仍有争议。积聚的反应性星形细胞可能导致短T1改变,因为在短暂缺血后这些细胞出现锰元素贮积。然而,CT高密度影却不能用这种理论解释,其他因素如血液黏度过高、低灌注或慢性血管病也可能参与其中。影像学改变通常是可逆的,尽管滞后于临床症状的改善。
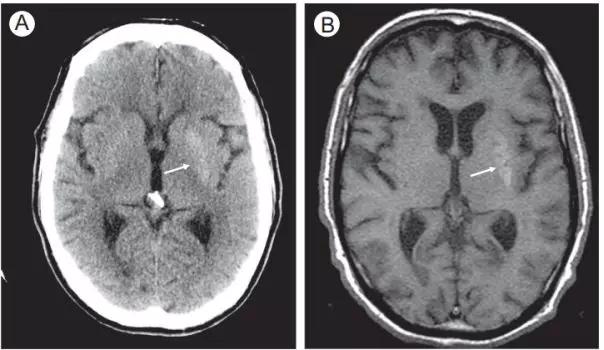
图13.糖尿病偏侧舞蹈症。(A)轴位CT (B)轴位T1WI
(A)轴位CT显示左侧壳核高密度影(箭头),(B)相应的轴位T1WI显示同一区域高信号(箭头)。造成CT和T1WI改变的机制尚不明确,在进行血糖控制后上述影像学改变将消失。
▎ 等密度颅内出血
如前所述,脑出血高密度灶与血细胞比容和血红蛋白浓度有关。重要的是,血红蛋白浓度在9-11g左右时,外渗血液将与脑组织有相同的CT值。因此,严重贫血时,脑出血可能较难与周围脑组织相区分。另外,血红蛋白水平很低时,急性脑出血的CT值可能低于脑组织。等或低CT值的血液也可能出现在那些有凝血障碍性疾病、抗凝治疗或亚急性出血的患者中(图14)。
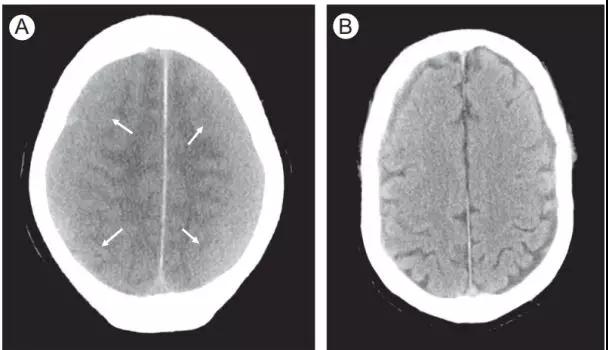
图14.等CT值的超急性期硬膜下血肿。
(A)轴位CT (B)轴位CT
(A)轴位CT显示双侧等密度病变(箭头)难以与脑实质区别。识别整体蛛网膜下腔消失以及占位效应十分重要。
(B)外科引流后复查CT,可见占位效应消失,蛛网膜下腔显现。
在颅内出血中,可看到混合着活动性出血或新鲜外渗血液的等密度或低密度区域(因此叫做高密度血肿里的“漩涡征”)。这一征象对预测血肿扩大有重要作用(图15)。
总体来讲,等或低密度出血是一个重要的陷阱,应当积极寻找间接征象如占位效应等,并且要结合临床或实验室检查进行鉴别。
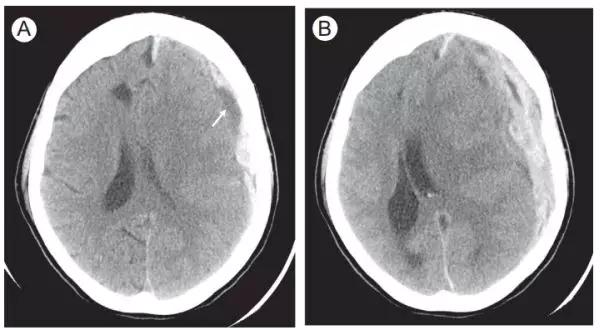
图15. 颅内出血中混杂的低密度---漩涡征。
(A)轴位CT (B)轴位CT
(A)轴位CT显示左侧凸面硬膜下血肿伴低密度区(箭头)。
(B)该患者因神经症状恶化2小时后复查CT,可见明显的血肿扩大、占位效应和中线移位。
03
总 结
CT是评估颅内出血的首选形式,MRI 是重要补充,尤其是对于不典型部位的病灶更是如此。任何的CT高密度表现中,临床病史(如,脑病和或脑水肿,近期静脉或动脉内造影剂注射或亚急性至慢性症状)与影像学表现特征同样重要。
急诊室的 “常客”颅内出血常带来一些“不速之客”,看完今天的颅内出血影像学的陷阱系列,祝大家少踩坑,多进步。
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言