Oncologist:ROADMAP-CAT研究:肺腺癌相关的高凝标志增加COMPASS‐CAT RAM的VTE预测能力
2018-12-16 月下荷花 肿瘤资讯
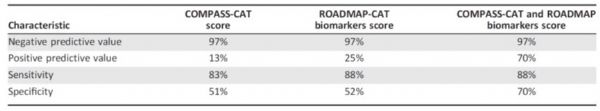
新建立的肿瘤静脉血栓栓塞(VTE)风险评估模型COMPASS‐CAT RAM可以对肿瘤患者VTE风险进行相对精确的分层。近期有研究证实,将对诊断高凝有意义的标志与癌症相关血栓风险评估模型结合可进一步改善预测VTE的精确度,但在肺癌患者中应用的证据极少。为了确定对评估肺腺癌有症状的VTE最有价值的高凝标志,进一步改善COMPASS‐CAT RAM预测肺腺癌患者血栓风险的精确度,西腊的Syrigos教
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#ADMA#
32
#Oncol#
26
#ADM#
33
#GIST#
32