实验结果阴性如何发表5分以上的文章?达格列净对肺动脉高压大鼠模型无保护作用
2021-11-21 刘少飞 MedSci原创
钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂是一类新型降血糖药物,显示优异的心血管益处,并进一步改善了心力衰竭的结果。然而,SGLT2抑制剂在肺动脉高压(PAH)和右心室(RV)功能障碍中的疗效未知。

肺动脉高压 (PAH) 被定义为静息时平均肺动脉压为 25 mmHg 或以上,其患病率在全球每百万成年人中为 11 至 26 例。 PAH的病理改变以肺动脉的增殖和阻塞性重塑为特征,同时伴有过度的血管收缩和肺血管阻力(PVR)增加,导致右心室(RV)肥大和功能障碍。
目前有 14 种特定药物可用于 PAH,然而,它们都专注于扩张部分闭塞的血管,并且没有一个针对不利的血管重塑。更不幸的是,尽管 RV 功能在 PAH 的总体预后中的重要性得到公认,但也很少评估潜在疗法对 RV 可能的直接影响。因此,PAH 患者继续面临频繁住院、健康状况不佳、医疗费用高昂以及过早死亡的高残余风险。尽管进行了充分的治疗,但估计 PAH 患者的 3 年生存率在 54% 至 84.4% 之间。总的来说,迫切需要能够有效靶向导致 PAH 进展的病理机制的新型药物。钠-葡萄糖协同转运蛋白 2 (SGLT2) 抑制剂是一类新型降血糖药物,显示出优异的心血管益处,并进一步改善了心力衰竭的结果,无论糖尿病状态如何,都能显着降低心血管和全因死亡率。然而,SGLT2 抑制剂在肺动脉高压 (PAH) 和右心室 (RV) 功能障碍中的疗效仍然未知。本研究旨在评估达格列净对 PAH 和 RV 功能障碍大鼠的影响。
研究方法:
在 MCT 模型中评估了达格列净对 PAH 发展和随后的 RV 重塑的影响。大鼠被随机分配到 sham1 ( n = 6)、MCT + 载体 ( n = 15)、MCT + 预防 ( n = 15) 和 MCT + 逆转组 ( n = 15)。为了将达格列净的肺血管效应与直接 RV 效应区分开来,进一步应用了 PTB 模型。具体分组,如图所示。

研究结果:
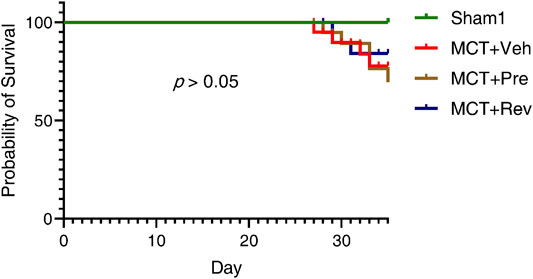
通过野百合碱 (MCT) 皮下注射 (60 mg/kg) 在大鼠中诱导 PAH。肺干束带(PTB)在另一组大鼠中诱发了孤立的 RV 功能障碍。Dapagliflozin (1.5 mg/kg) 每天通过造模后一天(预防组)或两周(逆转组)灌胃。超声心动图和血流动力学评估用于观察肺血管阻力和 RV 功能。组织学染色用于观察肺血管和 RV 重塑。与MCT组相比,达格列净治疗未显着提高大鼠的存活率。
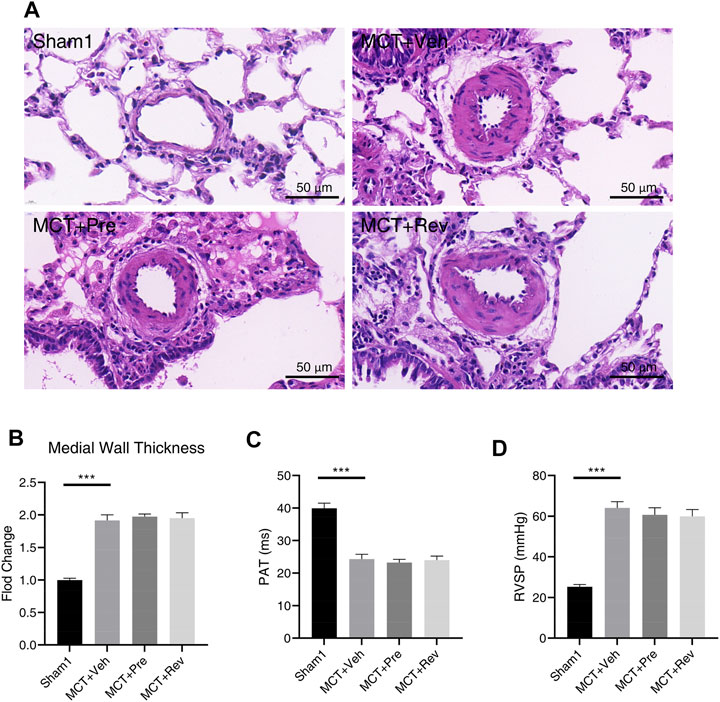
MCT组肺动脉中膜壁厚度显着增加,但达格列净在预防组和逆转组均未显着改善血管重构。
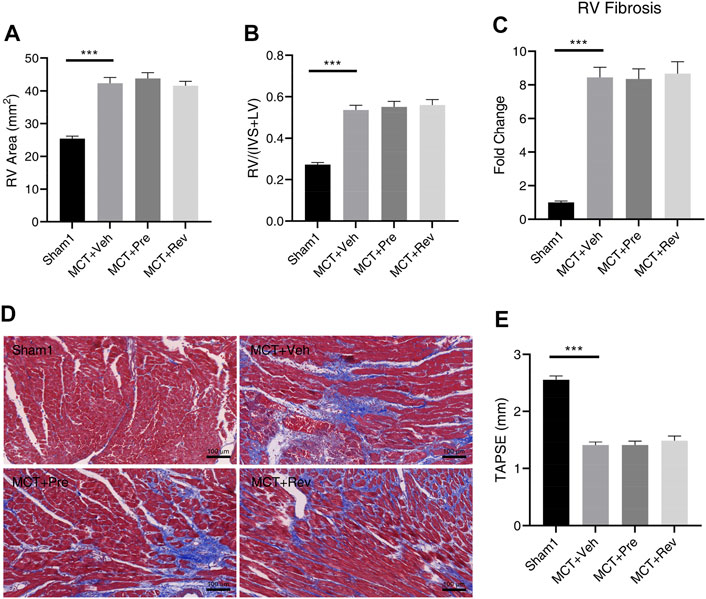
MCT组RV肥大指数、RV面积、RV纤维化程度明显增加,RV功能明显下降。一致地,达格列净对 RV 重塑和功能没有显示保护作用。
在 PTB 模型中,我们也没有发现达格列净对 RV 的直接影响。这是一项阴性治疗实验,表明使用达格列净治疗 PAH 或 RV 衰竭的人体试验应谨慎。

研究启示:
一个化合物从动物实验到临床试验,最终成为治疗某种疾病的有效药物,需要花费大量的时间和人力,而且这个过程成本高,失败率高。事实上,虽然一种药物可以在动物模型中“治愈”多种形式的 PAH,但 PAH 患者的临床特征对治疗更具抵抗力,这可能是因为患者的性别、年龄、饮食、基础疾病、组织病理学和很快。事实是,文章往往偏向于积极的结果,而消极的研究则被低估了。因此,很可能其他研究人员的发现可能与我们相同,但由于结果不符合预期,他们选择不发表文章。换句话说,即使我们的结果令人沮丧,也应该尝试将实验结果公布,以帮助其他人避免再进行此角度的研究。
文献出处:
Li H, Zhang Y, Wang S, Yue Y, Liu Q, Huang S, Peng H, Zhang Y, Zeng W, Wu Z. Dapagliflozin has No Protective Effect on Experimental Pulmonary Arterial Hypertension and Pulmonary Trunk Banding Rat Models. Front Pharmacol. 2021 Nov 1;12:756226. doi: 10.3389/fphar.2021.756226. PMID: 34790128; PMCID: PMC8591217.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#动脉高压#
33
学习啦
50
#保护作用#
52