误把低血糖当酒精中毒,会出人命!
2020-03-28 医护多团队 白球鹰医学苑
随着饮酒人数的逐年上升,急性酒精中毒在急诊工作中越来越常见。同时由于这类患者常常出现低血糖症状,如果不能早期识别纠正,有可能导致脑组织不可逆性损害,甚至危及患者生命。
醉酒倒下,患者再也没有醒过来
患者,男,36岁。因「意识不清3小时」入院。
3小时前患者被家属发现倒卧于自家地板上,呼之不应、推之不动、面色潮红、呼吸深大,呼出气中有浓重酒味,有尿失禁。
既往有酗酒史,且喜欢空腹喝酒,少吃菜,常喝醉。否认糖尿病、肝病史。
查体:
T 36.8°C,P 106次/分,R 22次/分,BP 140/70mmHg。
昏迷状态,双侧瞳孔直径3mm,对光反应迟钝,皮肤巩膜无黄染,唇甲无紫绀,颈软,颈静脉无怒张。心脏(-),两肺呼吸音清,可闻及干啰音。腹平软,肝脾未及。四肢腱反射(++),脑膜刺激征(-),病理反射未引出。
辅助检查:
血葡萄糖1.0mmol/L,血酒精280mg/dl;
血常规:WBC 12.3×109/L,N 84%,L 12%,M 3%,E 1%,Hb 116g/L,Plt 90×109/L;
动脉血气分析:pH 7.33,PaCO2 40mmHg,HCO3- 20mmol/L,SB 2mmol/L;
尿常规正常,尿酮体(-);
头颅CT未见异常。
临床诊断:急性酒精中毒,酒精性低血糖症。
治疗经过:
立即给予静脉输注葡萄糖、纳洛酮。1小时后血糖上升至3.5mmol/L,2小时为6.6mmol/L,此后每小时测一次血糖均在正常范围。
留观后次日检查:
血生化:葡萄糖4.1mmol/L,Na+132mmol/L,K+3.3mmol/L,ALT 74U/L,AST 174U/L,CK 1133U/L,CK-MB 56U/L,ChE 9833U/L,血氨20μmol/L,血β-羟丁酸0.6mmol/L,血乳酸0.8mmol/L;
脑脊液:压力110mmH2O,白细胞0,蛋白0.32g/L,葡萄糖3.35mmo/L;
肺部CT:两肺散在小片状影。
留观后第三日检查脑电图:弥漫性θ波。考虑患者急诊室留观3天仍未苏醒,为进一步诊治收入病房。
住院后检查:
头颅CT:左侧颞叶大片低密度影(图1);

图1
头颅MRI:双侧额颞枕叶可见长T2(图2)、FLAIR呈高信号异常(图3)。
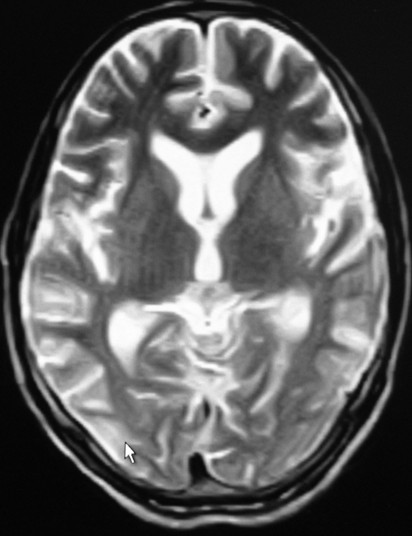
图2
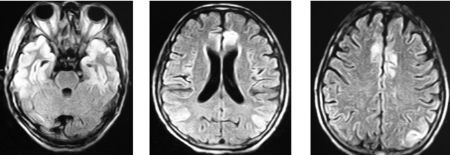
图3
临床最终诊断:急性酒精中毒、酒精性低血糖症、酒精性低血糖脑病、肺部感染。
继续补充葡萄糖和大剂量B族维生素、改善脑代谢、抗感染以及对症支持治疗。
患者住院半个月,仍处浅昏迷状态。检查脑电图:全导3-6Hz低到中波幅慢波运动。
最后因经济原因,家属要求放弃治疗,自动出院。
饮酒为何引起低血糖症?
首先我们需要知道的是,在饮酒引起的低血糖症中,血糖降低的幅度与血中乙醇浓度没有明显的相关性。
酒精性低血糖症通常与这些因素有关:
酒精可以抑制肝糖原合成,乙醇在肝内氧化成乙醛、乙酸,大量辅酶I(NAD)氧化还原成还原辅酶I(NADH),导致NAD减少,使血液中的乳酸、甘油、氨基酸不能通过糖异生过程变成葡萄糖,血糖生成减少,所以血糖降低;
饮酒后,机体肾上腺素能神经兴奋和皮质醇功能增强,消耗过多的能量,葡萄糖分解代谢增快,血浆中血糖水平下降;
长期大量饮酒会引起下丘脑-垂体-肾上腺轴功能异常,交感神经系统抑制,肾上腺素类激素分泌不足,导致血糖下降;
酒精可以抑制小肠对糖分、氨基酸的吸收。加上饮酒时很少进食或不进食,而酒精本身并不提供能量,所以也会导致血糖降低。
此外,还有一个比较特殊、不常见的情况,那就是餐后酒精性低血糖症,多见于饮酒后约1~5h,主要是食物和乙醇混合后刺激大量胰岛素生成所致。
而患者一旦出现酒精性低血糖,就很容易出现低血糖脑病。
这是因为大脑本身没有糖原储备,其能量几乎100%依赖葡萄糖的供应,所以大脑对葡萄糖的依赖性极强,储备的葡萄糖只能维持30分钟。
所以,即使短暂性低血糖症脑部通常没有明显的病理改变,但反复发作、历时比较久的低血糖还是可以导致脑组织充血。如果低血糖持续超过6小时,脑细胞变性便不可逆转,出现脑水肿、中枢神经损害,遗留不同程度的神经功能损伤。
如何区分患者是酒精中毒还是酒精性低血糖症?
当急性酒精中毒患者出现低血糖昏迷时,由于临床表现容易被醉酒状态掩盖,往往被忽视,这也是饮酒致死的重要原因之一。
所以,我们在首诊昏迷患者时,一定要追问饮酒史。尤其是对于有饮酒史的嗜睡、昏迷患者更要保持警惕,首先就要排除是否并发低血糖,千万不能因酒精所致的大脑抑制状态而忽略低血糖的可能。
而且,由于低血糖的临床表现比较多,可以单纯表现为中枢神经功能障碍,伴有肢体瘫痪、抽搐、言语不利等症状时容易被误诊为脑血管病,所以对于饮酒后出现神经功能障碍的患者也要考虑并发低血糖的可能。
而判断患者是单纯酒精中毒还是低血糖的最好方法,那就是检测血糖了。因此,建议临床医生在遇到饮酒患者出现局灶性神经系统症状和体征,甚至昏迷时,最好常规检测血糖,以便尽早确诊。
一旦确诊,可以先用50%葡萄糖溶液100ml静脉注射,并配合其他补液等措施稀释患者血液中的酒精浓度,再配合利尿等药物缓解病情。而对于合并急性酒精中毒的患者,纳洛酮能解除酒精中毒的中枢抑制,缩短昏迷时间,是急性酒精中毒的针对性药物。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











学习了
66
#酒精中毒#
47
#中毒#
38