JAMA子刊:三军大杨清武教授:急性基底动脉闭塞患者血管内治疗显著改善良好结局!
2021-12-28 MedSci原创 MedSci原创
在ABAO和严重症状的患者中,EVT与功能良好的结局的几率增加有关。
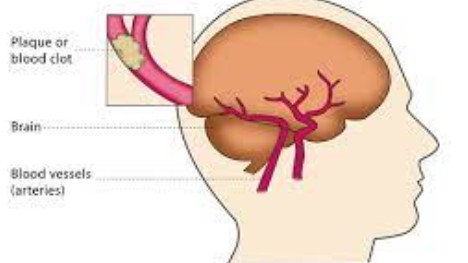
尽管急性基底动脉闭塞(ABAO)是一种不常见的缺血性卒中,只占所有缺血性卒中的一小部分(约1%),占大血管闭塞导致的卒中的5%至10%,但它通常是一种灾难性的疾病,致残率和死亡率均较高。
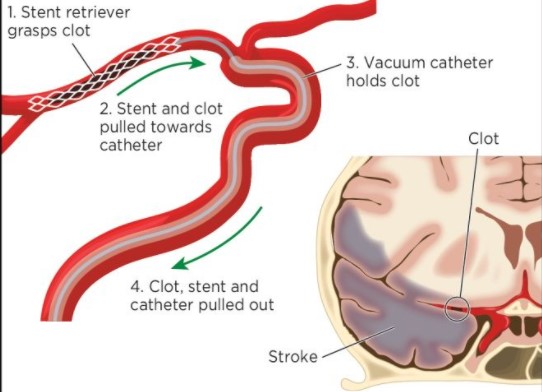
鉴于单纯的标准医学治疗(SMT)与ABAO患者的再通率不足和不良后果有关,血管内治疗(EVT)最近被认为是一种有希望的ABAO治疗方法。有研究表明,EVT在改善ABAO患者的临床结局方面是安全和有效的。
对于有严重症状的ABAO患者(即NIHSS≥21分),EVT的相关益处仍不确定。为此,来自我国第三军医大学附属新桥医院的杨清武教授开展相关研究,旨在评估EVT用于ABAO相关的结果,并确定与ABAO和严重症状患者的结果相关的因素,结果发表在JAMA Network Open杂志上。

这项前瞻性、全国性的队列研究是利用中国BASILAR的数据进行。纳入的患者为ABAO,并在常规临床实践中接受EVT或单纯标准医疗(SMT)。患者被分为严重症状(即NIHSS评分≥21)和轻微至中度症状(NIHSS评分<21)组。对患者进行了90天的随访。主要结果是90天时改良的Rankin量表(mRS)评分的改善,定义为mRS评分下降1级。
在542名ABAO和严重症状的患者中(中位数[IQR]年龄,65[57-74]岁;147[27.1%]名女性),431名患者(79.5%)接受EVT,111名患者(20.5%)接受SMT。与SMT相比,EVT与mRS评分提高(OR=3.44[95% CI,2.05-5.78])、与有利的功能结果(即mRS:0-3;OR=4.52[95% CI,1.64-12.43])和死亡率下降(OR=0.27[95% CI,0.15-0.50])有关。

90天mRS评分
在接受EVT的患者中,基线NIHSS评分升高与良好功能结果的几率下降(评分每增加1分,OR=.90 [95% CI,0.85-0.95])、死亡率的几率增加(OR=1.13 [95% CI,1.07-1.19])有关。而后循环急性中风预后早期计算机断层扫描评分(pc-ASPECTS)与有利的功能结果的几率增加有关(OR=1.71[95% CI,1.41-2.07)和死亡率的几率降低(OR=0.74[95% CI,0.64-0.85])。
本研究发现,在ABAO和严重症状的患者中,EVT与功能良好的结局的几率增加有关。基线NIHSS评分、pc-ASPECTS和闭塞部位是与临床结果相关的独立因素。
参考文献:
Outcomes of Endovascular Therapy in Acute Basilar Artery Occlusion With Severe Symptoms. JAMA Netw Open. 2021;4(12):e2139550. doi:10.1001/jamanetworkopen.2021.39550
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#动脉闭塞#
37
很好,谢谢分享
53
#基底动脉#
41