如果把癌症的免疫治疗比做“江湖”,那么江湖上就有两大门派:PD-1 和 PD-L1。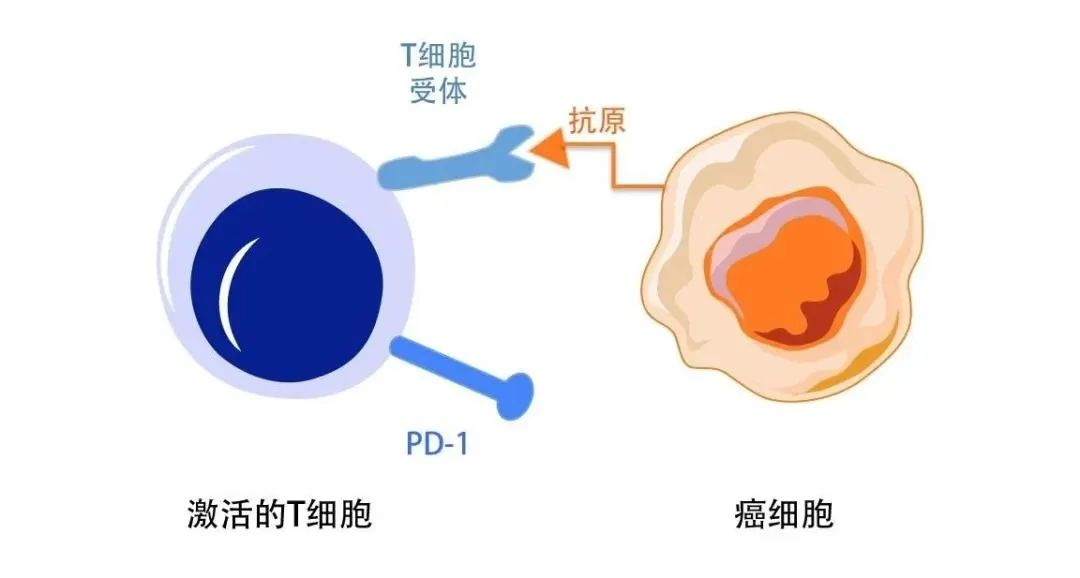
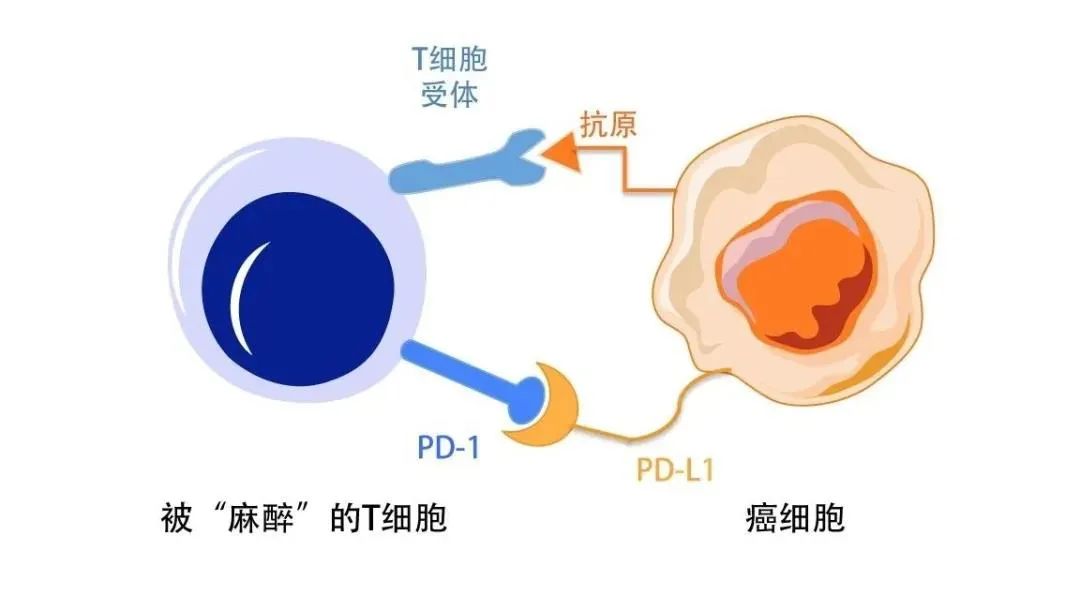
但是,如果癌细胞有 PD-L1,就可以结合 T 细胞表面的 PD-1,达到“麻醉”T 细胞的效果,让 T 细胞不能捕杀癌细胞。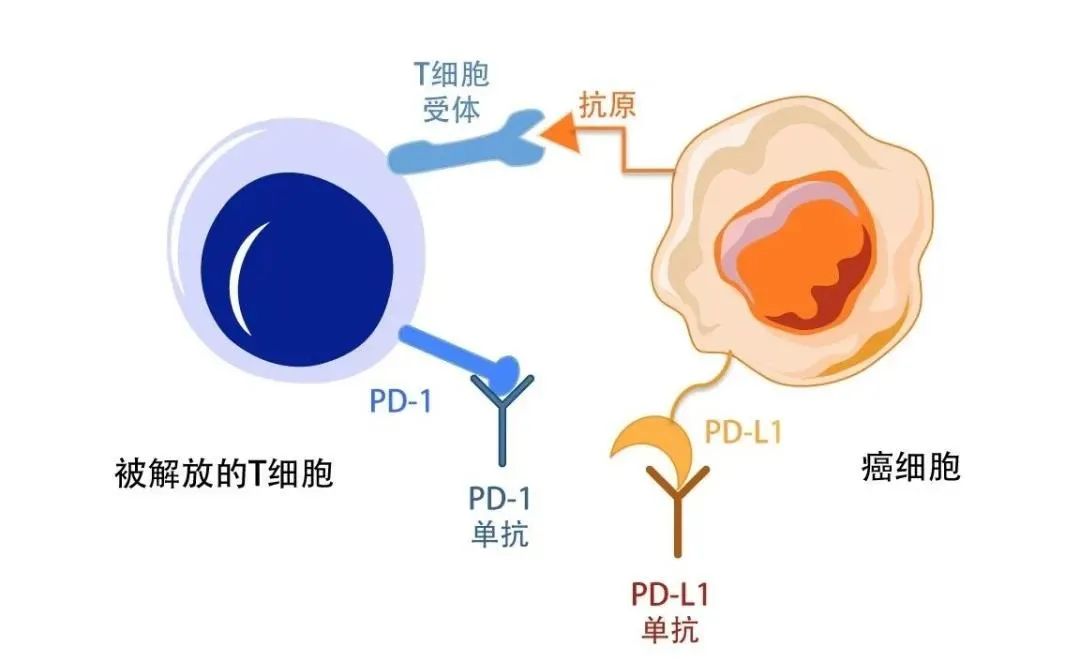
PD-1 单抗和 PD-L1 单抗,是用来进行癌症免疫治疗的药物,可以分别结合并封闭 PD-1 和 PD-L1,从而解除 T 细胞的“麻醉”。
但是,大家其实更关心的,是更常用的三药联合方案,即阿替利珠单抗+两个化疗药物,能否战胜标准治疗?这个疑问到最近才有答案。
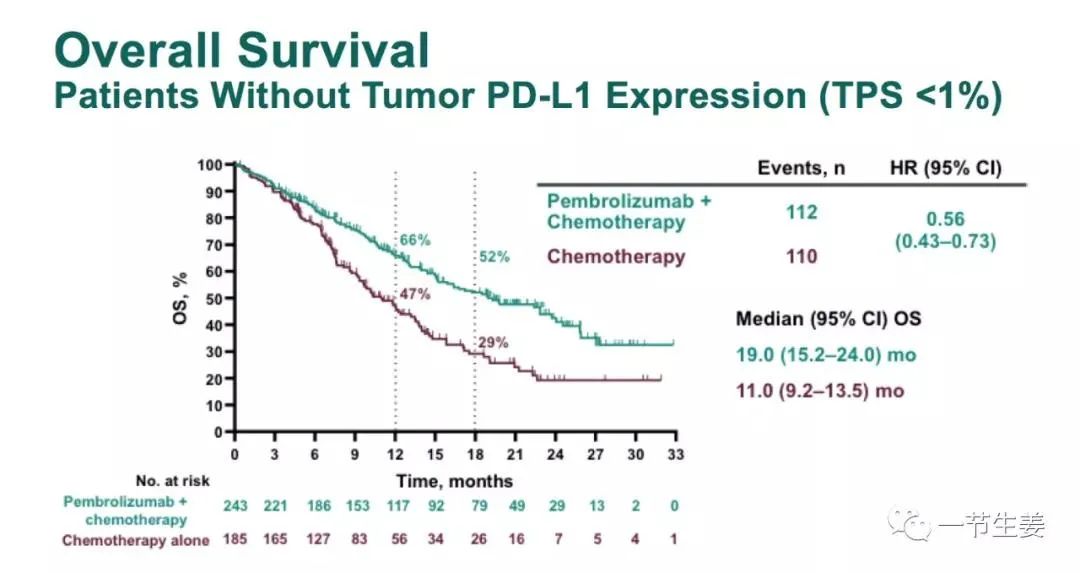
根据所公布的结果,A 组总生存(OS)中位数为 19 个月,B 组为 19.5 个月,C 组为 14.7 个月,虽然 A 组和 B 组都高于 C 组,但是 A 组与 C 组之间并没有统计学的差异。 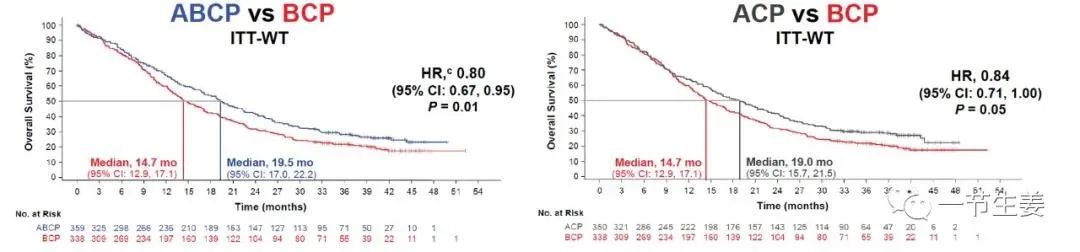
WCLC 上所报道的,是对晚期非鳞 NSCLC 的一线治疗临床试验。无进展生存(PFS)是该临床研究的主要终点,对试验结果的中期数据分析表明,与化疗(卡铂+培美曲赛)相比,卡瑞利珠单抗联合化疗显示出了明显的临床获益:化疗组中位 PFS 为 8.3 个月,卡瑞利珠单抗联合化疗组提高到了 11.3 个月,疾病进展风险减少了 39%,差异显著(p = 0.0002)。 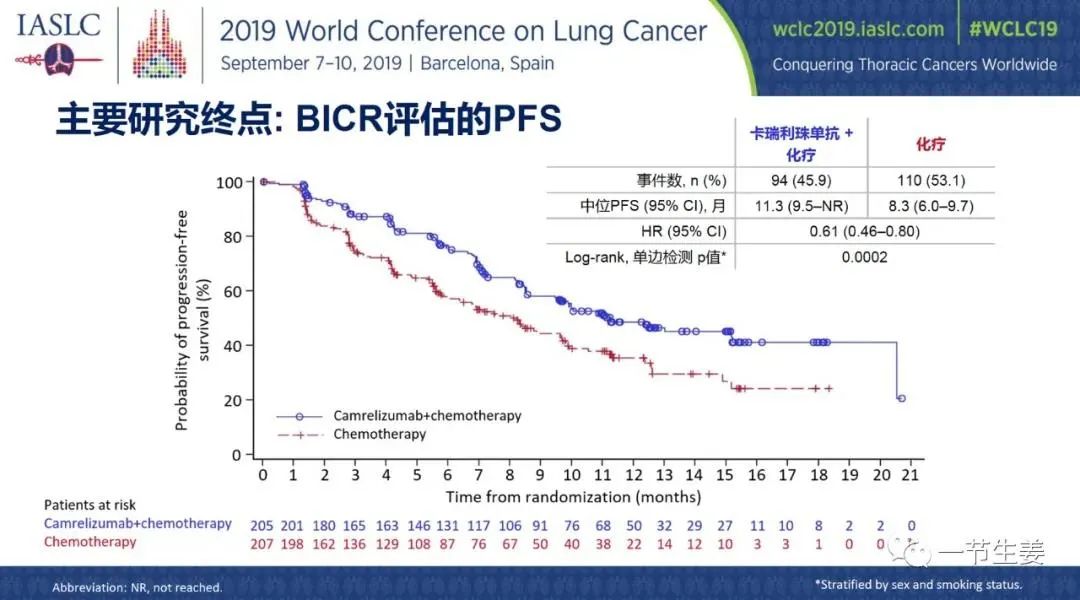
这就像江湖里,如果一个徒弟不行,也许是学艺不精,也可能是对手太厉害;如果几个徒弟都技不如人,那说明这个门派的武功修为平平。
PD-L1 中除了有阿替利珠单抗,还有度伐利尤单抗(I 药)。但是在一线单药治疗 NSCLC 的 MYSTIC 临床研究中,I 药也失利了,即使在 PD-L1 ≥ 25% 的患者中,也未能战胜化疗。
反观 PD-1 门派,除了 K 药取得了一系列的阳性结果外,国内自主研发的卡瑞利珠单抗一线联合化疗在非鳞癌中取得了成功,信迪利单抗和替雷利珠单抗也都宣布,在一线联合化疗的 III 期临床研究中,分别在非鳞癌和鳞癌中获得了阳性结果。这就说明 PD-1 抗体可能在作用机制上要强于 PD-L1 抗体。
如果说“PD-1 派”有一定的优势,会是什么原因所导致呢? 从名字上,吃瓜群众以为 PD-1 只会一心一意地结合 PD-L1。呵呵,别傻了,其实 PD-1 也会结合 PD-L2。癌细胞可一点不傻,除了表达 PD-L1,也会表达 PD-L2。 
所以,如果只是使用 PD-L1 单抗来进行治疗,PD-L1 是被封闭了,但癌细胞还是可以通过 PD-L2 来“麻醉”T 细胞。
1. Papadimitrakopoulou,V., et al., IMpower132: PFS and safety results with 1L atezolizumab+ carboplatin/cisplatin+ pemetrexed in stage IV non-squamous NSCLC. J Thorac Oncol, 2018. 13(10): p. S332-S333.2. Jotte, R., et al., Atezolizumab in CombinationWith Carboplatin and Nab-Paclitaxel in Advanced Squamous Non-Small-Cell Lung Cancer (IMpower131): Results From a Randomized Phase III Trial. J ThoracOncol, 2020.3. Spigel,D., et al., LBA78 - IMpower110: Interim overall survival (OS) analysis of a phase III study of atezolizumab (atezo) vsplatinum-based chemotherapy (chemo) as first-line (1L) treatment (tx) in PD-L1–selected NSCLC. Annals of Oncology, 2019. 30: p. v915.4. Paz-Ares, L., et al., Pembrolizumab plus Chemotherapy for Squamous Non-Small-Cell Lung Cancer. N Engl J Med, 2018. 379(21): p. 2040-2051.5. Gadgeel, S., et al., Updated Analysis FromKEYNOTE-189: Pembrolizumab or Placebo Plus Pemetrexed and Platinum for Previously Untreated Metastatic Nonsquamous Non-Small-Cell Lung Cancer. JClin Oncol, 2020: p. JCO1903136.6. Duan,J., et al., Use of Immunotherapy With Programmed Cell Death 1 vs Programmed Cell Death Ligand 1 Inhibitors in Patients With Cancer: A Systematic Review and Meta-analysis. JAMA Oncol,2019.7. Brahmer,J.R., et al., Safety and Activity of Anti–PD-L1 Antibody in Patients with Advanced Cancer. New England Journalof Medicine, 2012. 366 (26): p.2455-2465.8. Topalian, S.L., et al., Safety, Activity, and Immune Correlates of Anti–PD-1 Antibody in Cancer. New England Journal ofMedicine, 2012. 366(26): p.2443-2454.
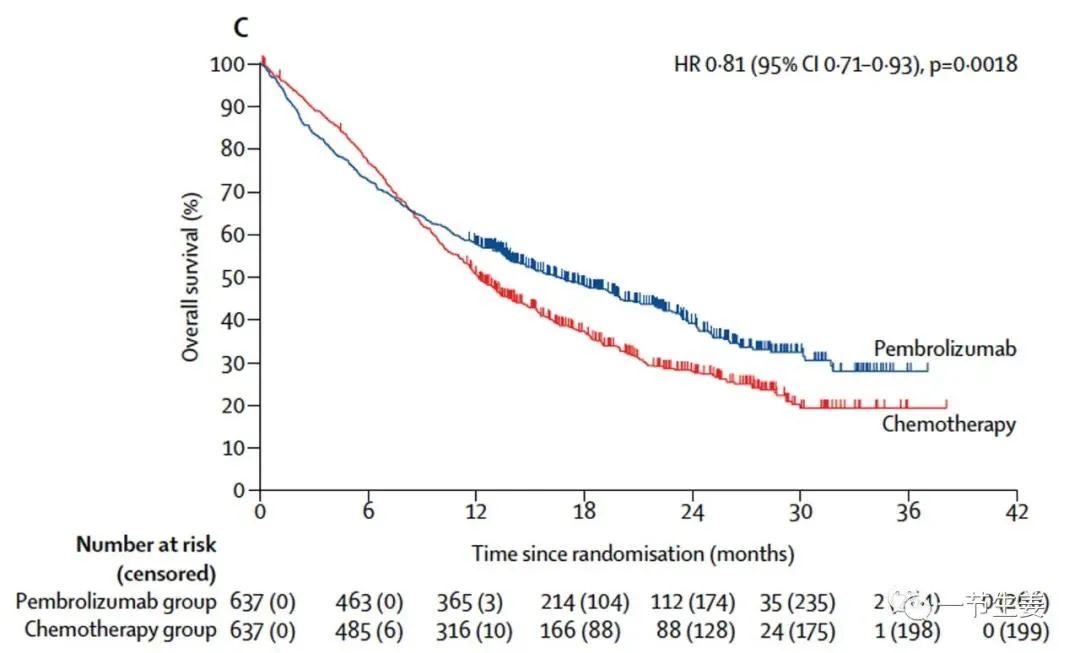
9. Mok, T. S., Wu, Y. L., Kudaba, I., Kowalski, D. M., Cho, B. C., Turna, H. Z., ... & Kubota, K. (2019). Pembrolizumab versus chemotherapy for previously untreated, PD-L1-expressing, locally advanced or metastatic non-small-cell lung cancer (KEYNOTE-042): a randomised, open-label, controlled, phase 3 trial. The Lancet, 393(10183), 1819-1830.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









学习
44
#PD-L1#
41
感谢分享
49