JEADV:新冠肺炎疫苗接种后的皮肤反应
2021-11-22 医路坦克 MedSci原创
越来越多的证据表明,新冠肺炎疫苗也能引起各种皮肤反应。但从皮肤科的角度来看,新型新冠肺炎疫苗仍具有较高的安全性。

越来越多的证据表明,新冠肺炎疫苗也能引起各种皮肤反应。接种疫苗后很早就发生的非特异性注射部位反应最为常见。由成分过敏引起的I型过敏反应(如荨麻疹、血管性水肿和过敏反应)可能很少发生,但可能会很严重。可以观察到IV型超敏反应,包括延迟性大面积局部皮损(“COVID臂”),真皮填充物或以前的辐射部位的炎症反应,甚至是陈旧的卡介苗疤痕,以及更常见的麻疹和多形红斑样皮疹。
新冠肺炎接种后的自身免疫介导的皮肤发现包括白细胞破碎性血管炎、红斑狼疮和免疫性血小板减少症。功能性血管病变(冻疮样病变、红斑痛)也可观察到。在接种新冠肺炎疫苗后,也有报告出现糠疹、玫瑰花样皮疹和带状疱疹重新激活的情况。总而言之,新冠肺炎接种后可能会出现多种皮肤反应模式,其中许多皮肤反应是免疫学/自身免疫学性质的。重要的是,SARS-CoV-2(例如,用于设计疫苗的尖峰蛋白序列)和人类成分之间存在分子模仿,因此可能解释一些新冠肺炎的病理以及新冠肺炎疫苗的不良皮肤反应。该文简要概述了自全球开始大规模接种新冠肺炎以来所观察到的皮肤发现。
早期非特异性注射部位反应
根据大型临床试验获得的数据,新冠肺炎疫苗接种几分钟到几天后的局部注射部位反应包括红斑(20%)、水肿(15%)、硬结(25%)、瘙痒(35%)和疼痛(88%)。因此,这些皮肤不良反应非常频繁,也与以前的疫苗有关。局部注射部位的反应是无害的,几天内基本消失。值得注意的是,这些反应在60岁以下的人中更常见。
I型和IV型超敏反应
I型(即时)免疫球蛋白E介导的(I型)抗病毒疫苗过敏反应通常不是由病毒抗原引起的,而是由疫苗成分引起的,如鸡蛋蛋白、明胶和甲醛。就新冠肺炎疫苗而言,聚乙二醇(PEG)和交叉反应的聚山梨酯被认为是立即引起过敏/过敏反应的原因,如荨麻疹、血管水肿,甚至过敏反应。
IV类(延迟)
大约1周后可能会发生延迟的大型局部超敏反应(也称为“COVID手臂”),包括红斑,硬结和疼痛。这些皮肤反应相对罕见,几乎仅在接种mRNA的患者中报道。
最近,McMahonet等人报道了4例mRNA疫苗诱导的多形性红斑(EM),这种红斑被认为是对病毒制剂(如单纯疱疹病毒)最常见的迟发性超敏反应。与几个新冠肺炎感染病例类似,抗SARS-CoV-2疫苗也可能引起发痒的类似普通药疹的斑丘疹或感染相关的红疹。大多数皮疹在接种疫苗后数天内出现,并在一周内消失。对确诊的新冠肺炎感染病例的组织学检查显示,海绵状表皮和真皮微血管周围淋巴细胞浸润,表明免疫介导的作用方式,而不是SARS-CoV-2的直接作用。事实上,IV型全身性变态反应性接触性皮炎可能零星发生,因为疫苗成分,如聚乙二醇酯和聚山梨酯,不仅是潜在的I型,也是IV型致敏。上述疫苗后皮肤变化通常是无害的和自我限制的。
自身免疫介导的反应
感染和疫苗一样,偶尔也会导致自身免疫介导的疾病的新发作或爆发。SARSCoV-2疫苗的SP与人类蛋白有基因上的相似性,是疫苗接种后由于分子模拟而诱发自身免疫性疾病的重要因素。然而,由佐剂引起的自身免疫/炎症综合征(亚洲综合征)被认为是疫苗接种后的一种现象,这种现象可能发生在接触了旨在增强免疫反应的疫苗佐剂之后。最近在5名患者中观察到,SARS-CoV-2疫苗接种可导致亚急性甲状腺炎或Graves病,这是亚洲综合征的一种现象,通常包括几种自身免疫性内分泌疾病。到目前为止,关于SARS-CoV2疫苗后的自身免疫性皮肤病的数据非常有限(图1),尽管之前有报道称其他疫苗是潜在的触发因素,如红斑狼疮(LE)、大疱性类天疱疮、白细胞破碎性血管炎、白癜风和脱发。这些发现与Rowell综合征的诊断是一致的,Rowell综合征是LEE的一种非常罕见的亚型。因此,Niebelet等人观察到一名亚急性皮肤LE患者长期缓解,她在第一次接种疫苗后及时经历了疾病的发作。如图2和图3所示,在接种新冠肺炎疫苗后,还可以观察到新发或重新激活的白细胞碎裂性血管炎的不同临床表现。
Cohenet等人31报道了一例女性患者,其白细胞碎裂性血管炎病史完全缓解达2年之久。在她第一次接种疫苗24小时后,她的小腿出现了白细胞破碎性血管炎。在第二次接种疫苗两天后,血管炎再次加重,腿部和下躯干出现播散性紫癜性丘疹。Akinosogloet等人报道,一名医护人员在第一次接种疫苗后2天出现肘部环状皮疹。皮肤活检显示小血管炎。几天后病灶自发消退。尽管尚未得到病理证实,但其他人也报道了COVID-19疫苗接种后出现紫癜/瘀斑皮疹。然而,COVID-19疫苗引起的紫癜性皮疹并不总是由于白细胞碎裂性血管炎(图4)。2021年2月底,在基于病毒载体的COVID-19疫苗接种后,在几名患者中观察到一种以脑静脉窦血栓形成和/或内脏静脉血栓形成并伴有血小板减少症为特征的新型临床综合征。临床发现与肝素诱导的血小板减少症(HIT)极为相似,除了先前没有肝素暴露和血栓形成部位。因此,该病症在一些欧洲国家被命名为疫苗诱导的血栓性血小板减少症或疫苗诱导的促血栓形成性免疫性血小板减少症(VIPIT)。相反,在mRNA疫苗中,迄今尚未观察到VIPIT。HIT和VIPIT的特征是高滴度血小板因子4(PF4)自身抗体和主要的血栓形成事件-在与非常严重的血小板减少症相关的病例中,紫癜性皮肤病变可能更罕见。然而,在疫苗诱导的免疫性血小板减少症(VIIT)或血小板减少性紫癜患者中,紫癜和出血事件(例如鼻,口腔,胃肠,生殖器,中枢神经)更常见(图5)。事实上,以前在接种麻疹-腮腺炎-风疹、甲型和乙型肝炎以及水痘疫苗的患者中也观察到了VIIT。然而,在接种新冠肺炎疫苗后也报告了多个病例,包括致命的病例。

图1 一位老人在第一次接种疫苗后有强烈瘙痒和红斑皮损的病史。在病人第二次接种疫苗后,红斑-大疱性皮损(A)扩散到他的四肢和背部。血清学、常规组织病理学(B)以及直接和间接免疫荧光证实了大疱性类天疱疮的诊断,这很可能是由疫苗引发的。在中剂量皮质类固醇治疗下,瘙痒和皮损逐渐消失。
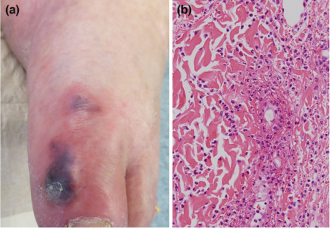
图2 约两周前第一针注射Comirnaty的病人左大脚趾上的冻疮样病变(A)。一周前,在他的右大脚趾上也发现了同样的皮肤发现。组织病理学与白细胞破碎性血管炎(B)一致。完整的检查(例如感染血清学、抗体检测、X光、超声波)没有揭示相关的病理。由于没有其他原因的证据,我们诊断为疫苗诱导的白细胞破碎性血管炎。皮损在全身糖皮质激素治疗后逐渐消失。
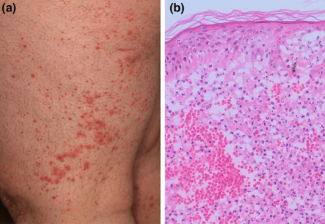
图3 一位老年男性的左侧大腿(A)出现广泛的紫癜性皮疹,该皮疹是在他第一次发病几天后出现的。他既无感染史,也无新药史。组织病理学与白细胞破碎性血管炎(B)一致。完整的检查(例如感染血清学、抗体检测、X光、超声波)没有揭示相关的病理。诊断为疫苗所致的白细胞破碎性血管炎。皮损在全身糖皮质激素治疗后逐渐消失。

图4 一名年轻健康的女性在首次出院后1天有无症状点状皮疹的病史。在她的胳膊和腿上接种疫苗。这些离散的病变在几周内自然消退。六周后,在第二次拍摄后,她出现了同样的斑点,部分表现为奇怪的环状结构(A);组织病理学显示轻微的血管周围淋巴细胞浸润,轻度的空泡改变,偶见坏死的角质形成细胞和红细胞渗出(B)。在实验室检查中,她的血小板和其他凝血参数都在正常范围内。临床和组织病理学诊断为疫苗引起的马约奇氏病样皮疹。几周后,她的皮肤损伤又一次在没有治疗的情况下慢慢消失。
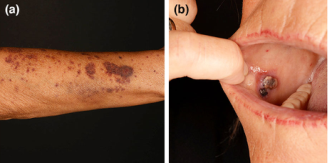
图5 显示一位女性患者,她的四肢有2周广泛的干性紫癜性皮损(A)。在我们医院就诊的前几天,她有自发性胃肠道、生殖器、鼻和口腔出血的病史(B)。值得注意的是,大约在紫癜性皮损出现前两周,她第一次注射了Vaxzevira疫苗。在其他方面,她都很健康,也没有新的药物。入院时血小板计数为10 0 0/µL(150.000-400.000/µL),未成熟血小板分数为0.0%(1.1-6.1)。除了她接种了新冠肺炎疫苗外,一项全面的检查没有揭示出观察到的血小板减少性紫癜的潜在原因。诊断为疫苗诱导的免疫性血小板减少性紫癜。在大剂量糖皮质激素治疗下,她的血小板减少症逐渐恢复。
其他病毒状态的重新激活
在新冠肺炎感染期间已经报道了几个玫瑰糠疹(PR)和PR样皮疹。20 Dragoet等人最近提出,SARS-CoV-2可能发挥了反式激活作用,触发人类疱疹病重新激活,从而导致皮肤PR表现。事实上,免疫失调可能是由疫苗特异性感染颗粒引起的,从而导致人类疱疹病毒重新激活和典型的PR皮疹,类似于最近观察到的新冠肺炎接种后的带状疱疹病毒重新激活。另外,疫苗可能会导致延迟超敏反应,类似于药物诱导的PR样皮疹。据报道,新冠肺炎接种后带状疱疹疫苗接种后的带状疱疹患者不仅有病例系列,而且有记录在疾病控制中心的VAERS中。VAERS记录了超过1000名mRNA疫苗诱导的带状疱疹患者,其中大多数患者年龄在60岁以上。但是,我们必须意识到,上述关联可能是巧合的,因为带状疱疹,特别是老年人,是一种非常常见的疾病。许多报告的患者也有其他可能的原因导致带状疱疹恶化,包括恶性肿瘤或免疫抑制治疗。
总而言之,接种新冠肺炎疫苗后观察到的皮肤发现具有广泛的自限性,最常见的包括常见的局部注射部位反应,这些反应也在新冠肺炎疫苗的临床试验中以及在应用其他病毒疫苗后观察到。从皮肤科的角度来看,新型新冠肺炎疫苗仍具有较高的安全性。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






#EADV#
37
#皮肤反应#
44
#疫苗接种#
27