导读
创伤性腰骶脱位是非常罕见的损伤,它以L5/S1的关节突脱位伴或不伴骨折为主要临床表现。
高位骶骨骨折可导致骨盆环的不稳定,而创伤性腰骶脱位伴高位骶骨骨折致使脊柱骨盆不稳定,甚至是脱位。骶骨骨折约占脊柱骨折的1%,容易漏诊,初诊漏诊率约70%,骨盆正位X线片常常难以发现高位骶骨骨折,因此,腰骶脱位及骶骨骨折可能被漏诊。在诊治过程中,如何遵循创伤控制理论、制定手术策略尚不十分明确。本文报告后路髂腰固定及椎体间融合治疗创伤性腰骶脱位伴高位骶骨骨折1例,并对相应文献进行复习。
患者资料
女性患者,34岁,2011年8月26日因“车祸致胸、下腹痛及双下肢活动受限18h”入我院。患者18h前因车祸受伤,自感全身多处疼痛,尤以胸部及下腹部疼痛明显,双下肢肢活动受限,急诊于当地医院经头颅、胸部、腰椎CT及骨盆、左足X线、CT等检查提示:
右侧第1~6肋骨骨折,右侧气胸,骶骨骨折,创伤性腰骶脱位,L1-5突骨折,双侧耻骨下支骨折,右侧锁骨骨折,左足第5跖骨骨折(图1,2)。当地予以急诊行“骨盆外固定支架固定术,右侧胸腔闭式引流术,清创缝合术,左足石膏外固定术”(图3)。
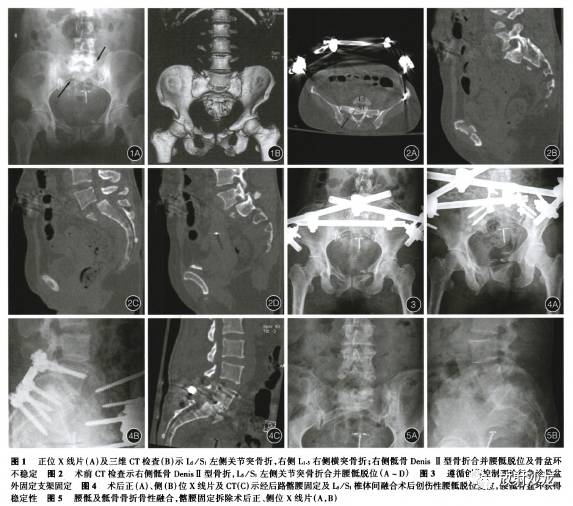
患者病情稳定后转入我院。
入院查体:腰骶部叩痛,骨盆外固定支架固定,骨盆挤压征阳性,左足石膏外固定,右足外侧麻木感,肛门反射存在,可见多处皮肤挫伤,四肢肌力V级,病理征未引出,留置导尿通畅。美国脊柱损伤协会(ASIA)神经功能分级为D级。辅助检查,CR提示:右侧多发肋骨骨折,右侧锁骨骨折,颈部及胸壁软组织广泛积气,骨盆支架外固定中,两侧耻骨上下支骨折,左足第5跖骨骨折。CT提示:颈椎未见明显骨折,颈部软组织广泛积气,L1-5突骨折,骶骨DenisⅡ型骨折,左侧L5/S1。
关节突骨折脱位,两肺渗出实变,右侧气胸,纵隔气肿,颈部及胸壁软组织内广泛积气,右侧锁骨骨折,右侧第1~6肋骨折。人院后继续骨盆外固定支架固定,左足石膏外固定,右侧胸腔闭式引流,并予抗感染、镇痛、化痰等对症支持治疗。伤后14d患者病情稳定,予以后路髂腰固定及L5/S1。
椎体间融合术(图4)。术中常规显露腰骶椎,行L5、S1分椎板切除行椎管减压。探查见S1神经根部分损伤,无断裂。硬脊膜破裂,导致脑脊液漏,术中予以修补。因S1骨折无法行椎弓根螺钉置人。在髂骨螺钉置入前,予以显露髂后上棘,凿除4CM×1CM骨块,垂直骨面中心并朝向大转子尖方向置钉。取连接钛棒预弯后,置人并固定。予以行骶骨骨折及L5/S1骨折脱位复位,并行L5/S1椎体问融合术。钛棒之间放置横连接并拧紧固定。术程4h,出血量为400mL。术后患者右足外侧麻木逐渐好转,术后1年L5/S1骨性融合,骶骨骨折愈合,拆除内固定(图5);术后随访5年,患者无疼痛等不适症状,恢复日常工作生活。
讨论
创伤性腰骶脱位是一种罕见的损伤,特征为L5/S1骨折脱位与L5滑脱,其可能部分或完全损伤一侧或两个关节突关节,1940年由Watson.Jones首次报告。Vialle等进行系统性分析并提出了基于解剖的创伤性腰骶脱位的分型。I型是没有骨折的腰骶脱位,可分为3个亚型:
IA型为继发于旋转暴力的单边旋转脱位;
IB型为伴横向移位的双侧关节突关节脱位,受伤机制与屈曲损伤及横向应力相关,此种损伤(横向半脱位)即使没有L5椎体的前方滑脱也可能伴有严重的椎间盘损伤;
IC型为双侧的关节突关节脱位伴L5椎体的前方滑脱。
Ⅱ型为单侧关节突关节的骨折脱位,损伤机制与IA型相似,但暴力较大,从而导致一侧关节突关节骨折和对侧移位;而腰椎的前方滑脱与椎间盘损伤程度不匹配。Ⅲ型为双侧关节突关节骨折脱位和椎间盘损伤。ⅢA型为双侧关节突骨折造成的L5前方滑脱主要由屈曲分离损伤导致;ⅢB型为双侧关节突骨折、旋转移位伴L5椎体前方滑脱。
该患者属于Ⅱ型损伤,可见左侧关节突关节骨折脱位、骶骨骨折、L5前方滑脱及L5/S1椎间盘损伤。骶骨骨折约占脊柱骨折的1%,容易漏诊,初诊漏诊率约70%,因骨盆正位X线片常常难以发现高位骶骨骨折。因此,腰骶脱位及骶骨骨折可能被低估。因盆正位X线片只能发现约30%的骶骨骨折,推荐使用骨盆入口位及出口位X线片。CT可更准确地评估骨折类型,并指导手术治疗。MRI能够分析神经受压及骨折移位情况。
创伤性腰骶脱位伴高位骶骨骨折好发于多发创伤患者,可能伴有颅脑、肺部、腹部、血管等损伤,通常需要立即手术治疗。在患者诊治过程中,应遵循“创伤控制理论”,即采用简便、有效而损伤较小的应急救命手术处理致命性损伤,再进一步复苏,控制伤情恶化,有机会再进行计划性手术治疗。在本例患者遭受高能量损伤,急诊通过“骨盆外支架固定术、右侧胸腔闭式引流术、清创缝合术”控制出血、气胸等致命损伤,然后通过复苏控制病情,最终进行确定性的手术治疗。我们采用了后路髂腰固定及L5/S1椎体间融合术,术中进行了L5、S1的椎板切除减压,破裂硬膜囊修补,解除了神经根压迫,因S1骨折无法行椎弓根螺钉置入,我们进行了髂后上棘双钉置钉行髂腰固定。髂骨的双钉固定,维持了良好的旋转稳定性。骶骨的垂直移位通过钉棒系统连接腰椎进行复位。L5/S1滑脱及椎间盘损伤,通过充填自体骨的椎体问融合器融合固定。为了进行有效的腰骶脱位复位,切除部分关节突关节是有帮助的。
过去对于创伤性腰骶脱位常采用保守治疗,包括卧床或外固定支架。而对于不稳定的创伤性腰骶脱位,早期手术可降低死亡率,提高患者生活质量。手术的目的除了稳定骨盆环外,还应重视腰骶段的重建,后路骶管减压,部分髂腰固定结合骶髂固定的三角固定方式可恢复脊柱-盆的整体稳定性,有利于神经损伤的恢复,允许早期负重,是治疗创伤性腰骶脱位的有效方法之一。
创伤性腰骶脱位伴高位骶骨骨折是一种罕见的损伤。CT检查对于骨折类型的判断及手术指导不可或缺。在创伤性腰骶脱位伴高位骶骨骨折的治疗中,应遵循创伤控制理论,一期骨盆外固定支架固定,二期减压、L5/S1融合及髂腰固定,可以获得良好的腰骶及骨盆环的稳定性。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#创伤性#
50
#创伤#
35
#脱位#
34